不同分娩方式产后早期盆底功能障碍的盆底超声评估
2023-06-28徐莲邵小娟胡丽蓉张晓玲马晓娟
徐莲 邵小娟 胡丽蓉 张晓玲 马晓娟
[摘要] 目的 应用经会阴盆底超声观察阴道分娩和剖宫产初产妇产后早期前、中、后3 个盆腔的盆底功能障碍的改变及差异。方法 收集成都市第一人民医院分娩的初产妇235 例(阴道分娩120 例、选择性剖宫产115 例),应用盆底超声测量膀胱颈移动度、尿道旋转角、膀胱尿道后角,观察评估是否有尿道内口漏斗状扩张、膀胱颈移动度增大、膀胱膨出、子宫脱垂、直肠膨出,并测量器官脱垂的距离,比较阴道分娩和剖宫产的差异。结果 阴道分娩组的膀胱颈移动度、尿道旋转角大于剖宫产组(P<0.05)。阴道分娩组压力性尿失禁、尿道内口漏斗状扩张、膀胱颈移动度增大、膀胱膨出的发生率大于剖宫产组(P<0.05),而子宫脱垂、直肠前壁膨出的发生率比较,差异无统计学意义(P>0.05)。阴道分娩组的膀胱膨出距离大于剖宫产组(P<0.05),而子宫脱垂距离、直肠膨出高度比较,差异无统计学意义(P>0.05)。结论 盆底超声可评估产后盆底结构的改变,阴道自然分娩对前盆腔的损伤大于选择性剖宫产,两者在中盆腔及后盆腔的损伤无明显差异。
[关键词] 盆底;超声;分娩方式;产后;盆底功能障碍
[中图分类号] R445.1;R711.2 [文献标识码] A [DOI] 10.3969/j.issn.1673-9701.2023.12.009
盆底器官在盆腔内的正常位置有赖于完整的盆底支持系统,目前文献关于不同分娩方式对女性盆底的结构和功能的影响报道不一[1-3]。关于剖宫产能否在一定程度上保护女性盆底的结构和功能是目前研究的热点。本研究选取产后早期阴道分娩和剖宫产的初产妇为研究对象,经会阴盆底超声观察前、中、后3 个盆腔的盆底功能障碍的改变及差异,为不同分娩方式对盆底结构的影响提供影像学依据。
1 资料与方法
1.1 一般资料
收集2021 年6 月至2022 年6 月成都市第一人民医院产科初次分娩的产后女性235 例,其中经自然阴道分娩120 例、选择性剖宫产115 例(均为提前选择性剖宫产,排除顺转剖病例)。纳入标准:①产后45~60d;②初产、单胎足月产;③无妊娠期糖尿病、妊娠期高血压、胎儿宫内发育迟缓。所有病例既往无盆底损伤史、无盆底手术史、无盆腔巨大包块史,记录受检者年龄、身高、体质量、分娩方式、新生儿出生体质量、新生儿性别。按照国际控尿学会的标准,详细询问受检者是否有压力性尿失禁表现。本研究通过成都市第一人民医院伦理委员会批准(伦理审批号:2022 年KT 第002 号)。
1.2 仪器与方法
使用三星WS80A 超声诊断仪及GE Voluson S10超声诊断仪,探头频率3~11MHz。检查前嘱受检者排空大小便,告知超声检查程序,探头外覆避孕套置于会阴部开始扫查,二维正中矢状切面图像清晰显示耻骨联合、尿道内口、肛直角时存储静息期图像,然后指导受检者做Valsalva 动作,采集标准的Valsalva 动作图像存储。
1.3 超声图像分析
分析Valsalva 期图像,观察声像图有无尿道内口漏斗状扩张、膀胱膨出、子宫脱垂、直肠前壁膨出等征象,并测量器官脱垂的距离。测量膀胱尿道后角,即近段尿道与膀胱后壁的夹角。测量静息期和Valsalva 期膀胱颈到耻骨联合参照线的距离,两者的差值即膀胱颈移动度。测量静息期和Valsalva 期的尿道倾斜角(近段尿道与人体纵轴线的夹角),两者的差值即尿道旋转角。
1.4 统计学方法
采用SPSS 23.0 统计学软件对数据进行分析处理。计量资料以均数±标准差(x s)表示,组间比较采用独立样本t 检验;计数资料以例数(百分率)[n(%)]表示,组间比较进行χ2 检验,P<0.05 为差异有统计学意义。
2 结果
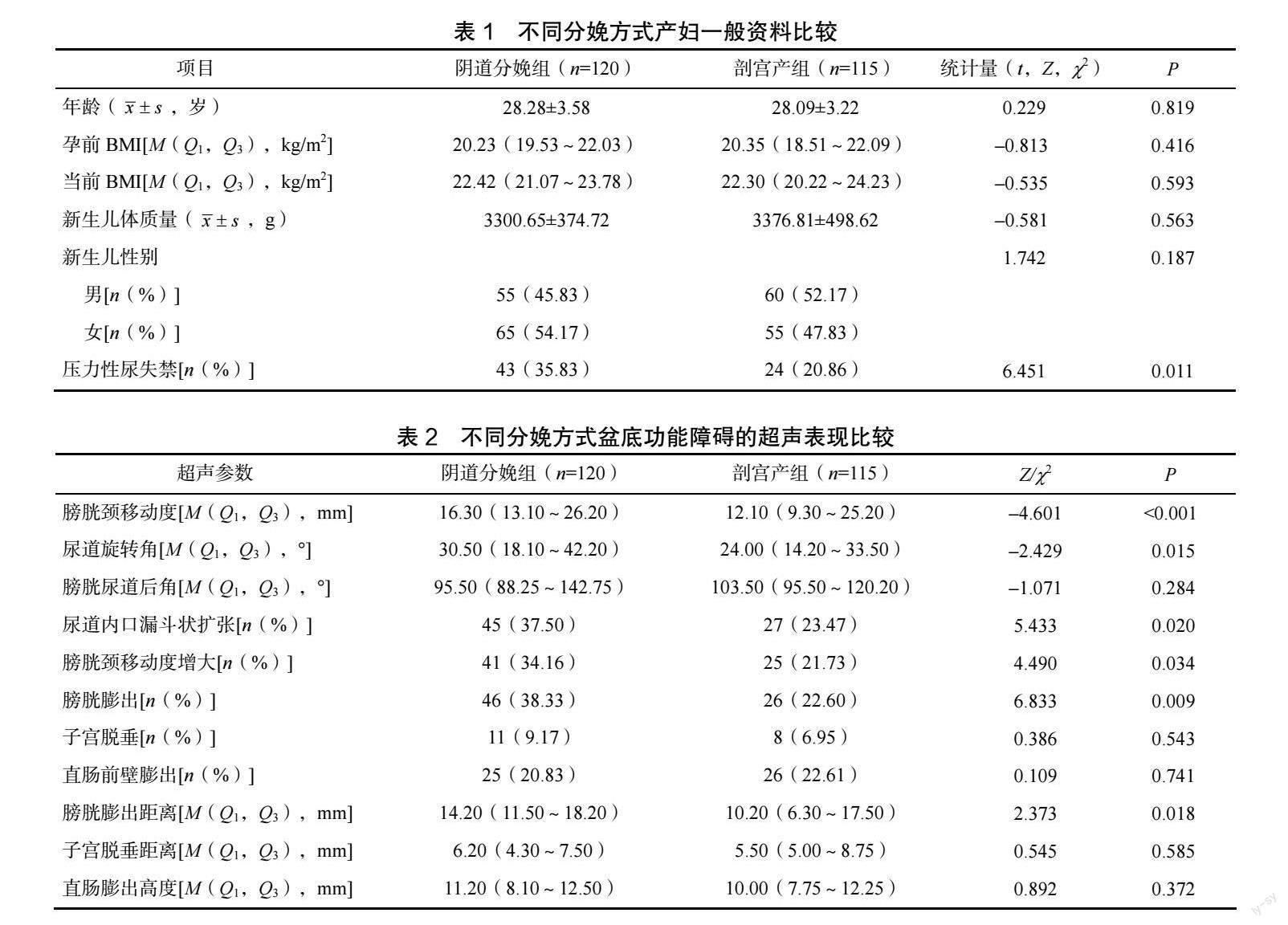
2.1 不同分娩方式产妇一般资料比较
阴道分娩组和剖宫产组在孕妇年龄、孕妇体质量指数(body mass index,BMI)、新生儿体质量、新生儿性别方面比较,差异无统计学意义(P>0.05)。阴道分娩组压力性尿失禁的发生率(35.83%)高于剖宫产组压力性尿失禁的发生率(20.86%),差异有统计学意义(P<0.05),见表1。
2.2 不同分娩方式盆底功能障碍的比较
阴道分娩组的膀胱颈移动度、尿道旋转角大于剖宫产组(P<0.05);两组的膀胱尿道后角比较,差异无统计学意义(P>0.05)。阴道分娩组尿道内口漏斗状扩张、膀胱颈移动度增大膀胱膨出的发生率大于剖宫产组(P<0.05);两组子宫脱垂、直肠前壁膨出发生率比较,差异无统计学意义(P>0.05)。阴道分娩组的膀胱膨出距离大于剖宫产组(P<0.05),两组子宫脱垂距离、直肠膨出高度比较,差异无统计学意义(P>0.05),見表2。
3 讨论
研究报道,阴道分娩产后早期盆腔器官脱垂的发生率是22.86%,剖宫产盆腔器官脱垂的发生率是9.43%,产次>2 次、孕次>2 次、BMI≥2kg/m2、胎儿体质量≥4kg 是产后早期盆腔脏器脱垂的危险因素[4]。研究发现,肛提肌损伤与阴道分娩密切相关,尤其是有产钳助产或胎头吸引史的产妇[5]。研究发现未育女性最大Valsalva 动作时盆膈裂孔的平均面积约6~36cm2,胎头最小平面的面积约70~100cm2[6]。因此分娩过程中,胎头通过盆膈裂孔时,肛提肌会受到极度压迫和牵拉,严重时引起肛提肌损伤,而产钳的使用对盆底的创伤更大,进而导致出现压力性尿失禁、膀胱膨出、子宫脱垂、直肠膨出等一系列症状。
磁共振成像用于诊断盆底器官脱垂和肛提肌损伤方面得到一致性的认可,磁共振成像可以量化盆底损伤成度和确定肛提肌缺损部位[7-8],还可以观察产后极早期肛提肌腱弓和耻骨联合的急性损伤[9]。但磁共振成像有其局限性,如不易获得最佳的Valsalva动作和缩肛动作的图像,因此不能实时反应盆底结构的变化。目前超声仪器可以清晰显示耻骨联合、膀胱尿道、阴道宫颈、肛管直肠、会阴体以及肛提肌等结构,还可以动态观察这些器官在静息期和Valsalva 动作后的位置及旋转角度变化,可以对盆底器官脱垂进行定量评估。文献表明超声对盆底的观察结果与MRI 一致[10-11],而且在实时动态地观察盆底功能方面,超声可能更显优势。
前盆腔以膀胱尿道改变为主,中盆腔以子宫位置改变为主,后盆腔以直肠壁膨出、会阴体运动改变为止。文献报道,二维超声可以在前盆腔方面对膀胱脱垂进行分型和分度的评估[12-13],也可以在后盆腔对便秘患者提供直肠膨出、肠疝、会阴体过度运动以及盆底失弛缓综合征等方面的影像学信息[14]。二维盆底超声在评估前盆腔方面可以评估不同状态下膀胱尿道后角、尿道旋转角、膀胱颈移动度的改变,从而可以对膀胱尿道膨出进行分型,可以为压力性尿失禁提供尿道内口漏斗状扩张、尿道旋转角增大、膀胱颈移动度增大的影像学数据,为临床选择更优化的治疗方案提供影像学依据和指导。
关于剖宫产能否在一定程度上保护女性盆底的结构和功能,是目前学者研究的热点。研究发现盆底肌肉损伤和产钳助产、第二产程时间延长、产时肛门括约肌撕裂有关,而剖宫产女性未发现盆底肌肉损伤[15];阴道自然分娩对盆底肌群的结构和功能造成的损伤比选择性剖宫产更加显著,阴道分娩组在膀胱颈移动度、肛提肌裂孔面积、肛提肌裂孔周长方面大于剖宫产组[2],剖宫产的初产妇产后早期肌力测值高于经会阴侧切的阴道分娩及产钳助产的初产妇[16]。以上研究数据表明,阴道分娩对盆底的损伤大于剖宫产;但是也有研究报道阴道分娩和剖宫产组在盆底肌收缩时两者在盆膈裂孔的面积、矢状位肛提肌裂孔长度方面无明显差异[17]。本研究以产后早期阴道分娩和剖宫产的初产妇为研究对象,经会阴盆底超声分析评估前、中、后3 个盆腔的盆底功能障碍的改变及差异,结果显示,阴道分娩组压力性尿失禁的发生率(35.83%)高于剖宫产组压力性尿失禁的发生率(20.86%)。阴道分娩组的膀胱颈移动度、尿道旋转角大于剖宫产组,膀胱尿道后角两者差异无统计学意义;在尿道内口扩张、膀胱颈移动度增大、膀胱膨出方面,阴道分娩组的发生率大于剖宫产组,且阴道分娩组膀胱膨出的程度大于剖宫产组,两组在子宫脱垂、直肠前壁膨出的发生率及程度方面比较,差异无统计学意义,以上结果提示,阴道分娩组在前盆腔方面的损伤高于剖宫产组;而中盆腔及后盆腔方面,阴道分娩组和剖宫产组比较,差异无统计学意义。吊床理论认为在增加腹压时尿道能够关闭是依赖于“吊床”结构(耻尾肌、耻骨尿道韧带、阴道前壁等结缔组织)的稳定性,阴道分娩时的机械性压迫和扩张使“吊床”结构受损,使膀胱颈、尿道失去了稳定的支撑,从而在腹压增加时发生压力性尿失禁、尿道内口漏斗状扩张、膀胱颈移动度增大等表现。本研究结果显示,阴道分娩组在前盆腔方面的损伤高于剖宫产组,也提示了阴道分娩后膀胱颈尿道周围的支持组织较薄弱松弛。文献报道,阴道分娩的子宫脱垂率高于剖宫产组,两者直肠膨出的发生率无差异[18],而本文结果显示,阴道分娩和剖宫产在子宫脱垂、直肠膨出的发生率方面差异无统计学意义。以上说明,中盆腔子宫的位置固定主要是依赖于多条韧带,包括子宫主韧带、子宫阔韧带、子宫圆韧带、子宫骶韧带。因此相对于前盆腔来说,阴道分娩后多条子宫韧带尚能够支持子宫于正常的位置。而直肠膨出是直肠前壁本身向阴道方向的囊袋状突起,因此不同方式分娩后其发生率比较,无明显差异。
文献报道,经阴道顺产、年龄>35 岁、产次≥3次是分娩后发生子宫脱垂的危险因素[19],而选择性剖宫产避免了在分娩时胎头对盆底组织的机械性压迫、过度牵拉扩张及去神经损伤,以上在一定程度上表明剖宫产暂时性对盆底的保护作用。但是剖宫产术中和术后均有发生相关并发症的可能,术后常见的并发症就是切口妊娠,严重时引起子宫破裂出血,甚至引起失血性休克威胁生命[20],故临床上并不建议为了避免暂时性的盆底伤害而在无手术指征的时候选择剖宫产。其次,目前相关的研究报道均在产后45~60d 此早期阶段阴道自然分娩对盆底的损伤高于剖宫产,但是缺乏产后1 年甚至数年两组分娩方式盆底结构和功能差异的影像学数据。
综上所述,盆底超声可评估产后盆底结构的改变,不同分娩方式产后盆底前中后3 个盆腔均有一定的结构和功能障碍,阴道自然分娩在前盆腔的损伤大于选择性剖宫产,两者在中盆腔及后盆腔的损伤无明显差异。
[参考文献]
[1] QIAN R, CHEN Z, TANG L, et al. Postpartum adverseeffects and sexual satisfaction following cesarean deliveryin Beijing[J]. Int J Gynaecol Obstet, 2016, 132(2): 200–205.
[2] 刘文聪, 张鹏, 李海燕, 等. 超声评价不同分娩方式对盆底结构和功能的影响及康复治疗的效果[J]. 河北医科大学学报, 2018, 39(10): 1193–1198.
[3] 邵璐. 产科因素对产后早期女性發生盆底功能障碍性疾病的影响[J]. 浙江创伤外科, 2021, 26(4): 692–694.
[4] 王丽惠, 沈小芳, 徐亚萍, 等. 分娩方式及分娩因素对产妇产后早期发生盆腔脏器脱垂的影响[J]. 中华全科医学, 2019, 17(9): 1530–1532.
[5] VAN GEEIEN H, OSTERGARD D, SAND P. A reviewof the impact of pregnancy and chiIdbirth on peIvicfIoor function as assessed by objective measurementtechniques[J]. Int UrogynecoI J, 2018, 29(3): 327–338.
[6] DIETZ H P, SHEK C, CLARKE B. Biometry of thepubovisceral muscle and levator hiatus by threedimensionalpelvic floor ultrasound[J]. Ultrasound ObstetGynecol, 2005, 25(6): 580–585.
[7] 崔大伟, 崔璨, 张琳, 等. 磁共振成像动态扫描诊断分娩后盆腔器官脱垂的应用价值[J]. 中国现代医学杂志, 2022, 32(9): 13–18.
[8] 刘郭坤, 杨素君, 相世峰, 等. DTI 在产后盆底损伤早期诊断及后期恢复评价中的应用[J]. 医学影像学杂志,2021, 31(9): 1565–1569.
[9] 曾飘娥, 江元慧, 周延, 等. 初产妇耻骨联合及盆底支持结构急性损伤的MRI 表现[J]. 实用放射学杂志,2020, 36(2): 239–242.
[10] YULIN Y A N, CHAORAN D O U, XIA W A N G, et al.Combination of tomographic ultrasound imaging andthree-dimensional magnetic resonance imaging-basedmodel to diagnose postpartum levator avulsion[J]. SciRep, 2017, 7(1): 1123–1125.
[11] 纪甜甜, 赵青, 张倩, 等. 三维超声与磁共振成像在肛提肌缺损检测中的比较研究[J]. 内蒙古医科大学学报, 2020, 42(3): 279–282.
[12] 刘菲菲, 严雨霖, 高岩冰, 等. Ⅱ型和Ⅲ型膀胱脱垂声像图特征及临床表现差异分析[J]. 中国超声医学杂志, 2017, 33(9): 826–828.
[13] 王慧芳, 陈华, 折瑞莲, 等. 经会阴超声评估前盆腔器官脱垂程度与临床盆腔器官脱垂定量分期的相关性研究[J]. 中华超声影像学杂志, 2013, 22(8): 684–687.
[14] 劉菲菲, 孙建, 高岩冰, 等. 经会阴实时三维超声在女性后盆腔功能障碍所致便秘中的诊断价值[J]. 中国超声医学杂志, 2017, 33(5): 453–455.
[15] CAUDWELL-HALL J, ATAN I K, MARTIN A A, et al.Intrapartum predictors of maternal levator ani injury[J].Acta Obstet Gynecol Stand, 2017, 96(4): 426–431.
[16] DRIUSSO P, BELEZA A C S, MIRA D M, et al. Arethere differences in short-term pelvic floor musclefunction after cesarean section or vaginal delivery inprimiparous women? A systematic review with Metaanalysis[J]. Int Urogynecol J, 2020, 31(8): 1497–1506.
[17] 徐莲, 白云, 刘菲菲, 等. 产后女性肛提肌收缩功能的三维超声评估[J].中华超声影像学杂志, 2014, 23(3):239–242.
[18] 王一伊. 盆底超声在评估分娩方式对产后盆底组织功能影响中的应用观察[J]. 川北医学院学报, 2020,35(6): 1078–1080.
[19] 张静, 李小平, 李宏伟. 产后发生子宫脱垂的危险因素[J]. 河南医学研究, 2021, 30(10): 1806–1808.
[20] 杨春杰, 武泽. 剖宫产术后远期并发症及其对辅助生殖妊娠结局影响的研究进展[J]. 中华生殖与避孕杂志,2022, 42(5): 513–517.
(收稿日期:2022–08–22)
(修回日期:2023–01–16)
