血清炎症因子与老年慢性阻塞性肺疾病病人并发骨质疏松症的相关性分析
2023-06-26汪洋竺义亮席金涛汪雄伟孙莹蔡兵
汪洋 竺义亮 席金涛 汪雄伟 孙莹 蔡兵
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)常与其系统性合并症同时存在,其中骨质疏松症(osteoporosis,OP)是其最重要的系统性合并症之一。有研究表明,COPD所致全身炎症反应可能与OP等合并症的发生密切相关[1]。白细胞介素(IL)-6、IL-17、肿瘤坏死因子(TNF)-α、C反应蛋白(CRP)和基质金属蛋白酶(MMP)-9已明确与COPD发病有关,且已被临床证实介导骨代谢与重塑过程,但关于其与老年COPD病人并发OP的关系尚未完全明确[2]。本研究探究血清炎症因子IL-6、IL-17、TNF-α、CRP、MMP-9与老年COPD病人并发OP的相关性。
对象与方法
一、对象
2017年4月~2022年1月我院收治的老年COPD病人135例,根据是否并发OP分为OP组(75例)和非OP组(60例)。纳入标准:(1)符合COPD诊断标准[3],均处于稳定期;(2)OP组同时满足OP诊断标准[4],采用双能X射线骨密度仪测量股骨颈或腰椎骨密度,任一受检部位T值≤-2.5 SD为OP;(3)年龄≥60岁;(4)意识清晰,认知功能正常,能积极配合检查;(5)临床病历资料齐全。排除标准:哮喘、支气管扩张、肺栓塞等其他呼吸系统疾病;骨折、骨软化症、重度骨关节炎等骨骼系统疾病史;重要脏器功能障碍;严重心力衰竭、不稳定性心绞痛、急性心肌梗塞;急性脑梗塞、脑出血;急性消化道出血;风湿免疫系统疾病、甲状旁腺功能异常、恶性肿瘤;近期出现急性感染;长期使用影响骨骼代谢的药物。本研究经医院医学伦理委员会批准(批号:2017-6号),所有检查均征得病人本人或家属同意,并签署知情同意书。OP组年龄及女性占比高于非OP组,体质指数(BMI)低于非OP组,2型糖尿病占比低于非OP组,差异有统计学意义(P<0.05);两组其余一般资料比较差异无统计学意义(P>0.05)。见表1。

表1 两组病人一般资料比较
二、方法
1.一般资料采集:采集病人入院年龄、BMI、高血压史、2型糖尿病史、糖皮质激素使用史、血压等一般资料。
2.临床生化指标检测:入院清晨空腹下以非抗凝真空管采集外周静脉血5 ml,应用LD5-10A低速离心机离心15分钟,上层血清收集后于-80 ℃冰箱内储存待测。酶联免疫吸附法检测血红蛋白、白蛋白,电阻抗法检测白细胞计数;己糖激酶法检测空腹血糖,酶定量法检测总胆固醇、甘油三脂、低密度脂蛋白、高密度脂蛋白,丙氨酸底物法检测丙氨酸氨基转氨酶,天门冬氨酸底物法检测天冬氨酸氨基转氨酶,邻甲酚酞络合酮法检测血钙,肌氨酸氧化酶法检测血肌酐,电化学发光法检测25-羟维生素D[25-hydroxyvitamin D,25(OH)D]。
3.血清炎症因子检测:使用酶联免疫吸附试验方法检测IL-6、IL-17、TNF-α、MMP-9,使用免疫比浊法检测CRP。
三、统计学方法
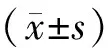
结果
1.两组临床生化指标比较:OP组血钙、25(OH)D低于非OP组,差异有统计学意义(P<0.05);两组白细胞计数、空腹血糖、总胆固醇、甘油三脂、低密度脂蛋白、高密度脂蛋白、丙氨酸氨基转氨酶、天冬氨酸氨基转氨酶、白蛋白、血红蛋白、血肌酐比较差异无统计学意义(P>0.05)。见表2。

表2 两组病人临床生化指标比较
2.两组血清炎症因子比较:OP组IL-6、IL-17、TNF-α、CRP、MMP-9高于非OP组,差异有统计学意义(P<0.05)。见表3。

表3 两组病人血清炎症因子比较
3.影响老年COPD病人并发OP的多因素Logistic回归分析:将病人是否并发OP作为因变量(是=1,否=0),以年龄(年龄≥70岁=1,<70岁=0)、性别(女性=1,男性=0)、BMI、2型糖尿病史(是=1,否=0)、血钙≤2.14 mmol/L=1,>2.14 mmol/L=0;25(OH)D≤16.44 ng/ml=1,>16.44 ng/ml=0;IL-6≥63.15 ng/L=1,<63.15 ng/L=0;IL-7≥16.85 pg/ml=1,<16.85 pg/ml=0;TNF-α≥35.81 μg/L=1,<35.81 μg/L=0;CRP≥4.81 mg/L=1,<4.81 mg/L=0;MMP-9≥56.39 μg/L=1,<56.39 μg/L=0。,纳入多因素Logistic回归模型分析,结果发现,年龄、性别、IL-6、IL-17、TNF-α、CRP、MMP-9是影响老年COPD病人并发OP的独立危险因素(P<0.05)。见表4。
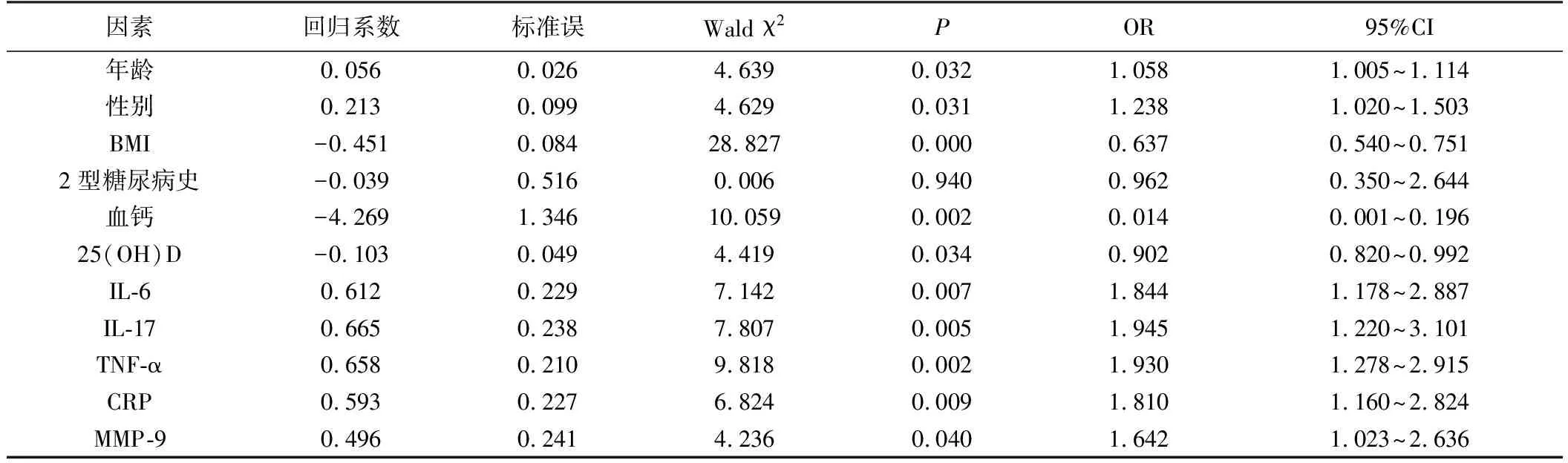
表4 影响老年COPD病人并发OP的多因素Logistic回归分析
讨论
OP是COPD较为常见的系统性合并症,有研究表明,全球COPD病人OP发生率高达38%,与未发生COPD的病人相比,COPD病人发生OP的风险几乎高出3倍[5]。Bitar等[6]报道COPD所致全身炎症反应可能与包括OP在内的肺外合并症有关。
本研究结果表明,IL-6是老年COPD病人并发OP的独立危险因素,与Chen等[7]报道相符。IL-6结合可溶性受体后与成骨细胞膜融合,可能诱导Janus激酶/信号转导与转录激活子3通路激活,上调甲状旁腺素相关蛋白、核因子-κB受体活化因子配体和前列腺素E2水平,影响破骨细胞增殖与分化,最终导致OP形成。
本研究结果表明,IL-17是老年COPD病人并发OP的独立危险因素,Scheffler等[8]报道相似。IL-17可能主要通过介导破骨细胞及成骨细胞分化参与OP发病过程,一方面其可通过诱导神经型钙黏蛋白表达增加、Wnt信号转导受抑来介导成骨细胞分化及骨形成,还可促使IκB激酶/核因子-κB信号通路激活来抑制骨髓间充质干细胞的成骨细胞分化,或通过抑制Janus激酶/信号转导和转录激活子信号通路介导的脂肪形成以致其成骨分化受抑;另一方面,IL-17可直接影响破骨细胞分化,经作用于成骨细胞使破骨细胞分化因子等表达增加而诱导破骨细胞分化成熟,增强骨吸收,促使骨量流失,同时可通过上调IL-6、TNF-α等表达来协同放大炎症反应,影响核因子-κB受体活化因子配体分泌,最终引发OP。
本研究结果表明,TNF-α是老年COPD病人并发OP的独立危险因素,与既往报道相似[9]。TNF-α可能通过诱导的核因子-κB受体活化因子配体分泌增加,促使核因子-κB受体活化因子与其配体结合,通过大量TNF受体相关因子募集来激活核因子-κB、蛋白激酶B、丝裂原活化蛋白激酶等信号通路,影响破骨细胞活性及骨吸收作用,介导OP形成;同时,TNF-α可能通过激活磷脂酰肌醇3激酶/蛋白激酶B信号通路,刺激核因子-κB受体活化因子配体而影响破骨细胞分化,从而诱发OP;此外,TNF-α还可能通过激活c-Jun氨基末端激酶信号通路,调控破骨前细胞增殖与破骨细胞分化,并可能通过抑制骨髓间充质干细胞增殖及成骨分化来介导骨形成,从而引发OP。
本研究中,CRP是老年COPD病人并发OP的独立危险因素,与Suh等[10]报道相符。李秋钰等[11]报道,单体CRP可通过核因子-κB受体活化因子配体调节破骨细胞分化,在COPD并发OP过程中发挥重要作用。推测原因,血清CRP水平增加可能通过诱导成骨细胞过度表达核因子-κB受体活化因子,激活骨保护素/核因子-κB受体活化因子配体/核因子-κB受体活化因子信号通路,影响骨吸收,致使骨质破坏,从而诱发OP。
本研究中,MMP-9是老年COPD病人并发OP的独立危险因素,与既往报道吻合[12]。COPD的发病与蛋白酶/抗蛋白酶系统失衡有关,而MMP是分解细胞外基质组分的重要锌蛋白酶,其中MMP-9表达增加可诱导胶原等过度降解,促使炎性细胞通过基底膜入侵支气管壁,引发呼吸道炎症及高反应性,致使不可逆性气流阻塞;而MMP-9表达增加也可通过加快破骨细胞分化速度和程度,加剧骨质流失,最终诱发OP。
老年COPD病人并发OP受众多因素影响,除与高龄、女性、低BMI、低血钙、低25(OH)D有关外,还与血清IL-6、IL-17、TNF-α、CRP、MMP-9异常高表达有关,提示炎症因子在老年COPD病人OP发病中起着至关重要的作用。但本研究中,关于上述各种炎症因子介导老年COPD病人OP发病的具体机制仍未明确,尚不能更深层次从整体上剖析其在老年COPD病人OP发病中的作用,仍有待进一步探究。
