前外侧韧带重建在前交叉韧带损伤重建中的应用
2023-06-25赵之颢白和提叶尔吐尔干梁振洪凯峰
赵之颢,白和提叶尔·吐尔干,梁振,洪凯峰
在运动医学领域,膝关节前交叉韧带(anterior cruciate ligament,ACL)重建术后疗效欠佳的原因主要包括内植物再断裂、旋转不稳等[1]。研究指出,对ACL损伤患者而言,除针对性重建ACL外,联合重建膝关节前外侧结构前外侧韧带(anterolateral ligament,ALL)十分关键,有助于提高膝关节的旋转稳定性[2]。近年来,相关学术界对ACL联合ALL重建中延长内植物生存期与降低膝关节旋转不稳定风险的研究仍缺少共识[3]。既往治疗经验显示[4],在ALL与ACL重建的移植物中分别选择同种异体肌腱(allogeneic tendon,AT)、腘绳肌腱(hamstring tendon,HT)均获得了良好疗效。本研究拟结合AT-ALL、HT-ACL 2种重建技术,并与HT-ACL重建技术的有效性与安全性进行对比,报道如下。
1 资料与方法
1.1 临床资料 选取2017年10月—2020年10月在乌鲁木齐市友谊医院骨一科接受治疗的ACL损伤患者120例为研究对象。根据标准随机化设计将患者分为观察组(n=60)与对照组(n=60)。观察组男39例,女21例,年龄25~47(35.28±6.83)岁;受伤原因:间接扭伤38例,直接碰撞22例;受伤至手术时间5~30(17.11±7.29)d。对照组男37例,女23例,年龄24~50(34.71±6.74)岁;受伤原因:间接扭伤35例,直接碰撞25例;受伤至手术时间:9~30(18.23±7.55)d。2组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》,并经医院伦理委员会批准(2021No.01),患者及家属均知情同意并签署知情同意书。
1.2 病例选择标准 纳入标准:(1)符合《临床诊疗指南·骨科分册》诊断标准[5],影像学检查确诊ACL断裂或缺损;(2)年龄18~50岁。排除标准:(1)非首次接受ACL和/或ALL重建术;(2)双下肢多发韧带损伤;(3)有症状的关节骨软骨损伤;(4)>3°的膝内翻或外翻;(5)存在开放性创口。
1.3 手术方法 对照组仅实施HT-ACL:使用临床标准的2~3股自体HT移植物行ACL单束解剖重建术,内植物股骨端使用袢钢板固定,胫骨端使用可吸收界面螺钉固定;观察组在HT-ACL基础上实施AT-ALL:使用标准技术以双股AT为移植物穿骨隧道重建ALL。内植物股骨端使用5.0带线铆钉固定,胫骨端使用7.0挤压螺钉固定。术后6周内,2组均进行关节活动度、肿胀控制、股四头肌力量练习;术后6~12周,进行关节活动度、肌肉力量、本体感觉、心肺适应能力训练;术后12周~9个月,进行运动相关肌肉灵活度、力量练习与心肺适应能力训练;术后6~9个月,进行职业相关的针对性运动训练。观察随访时间为术前与术后6个月、1年及2年。
1.4 观察指标与方法
1.4.1 国际膝关节论证委员会(international knee documentation committee,IKDC)评分评估[6]:该量表共包括疼痛活动水平、疼痛频率、疼痛程度、膝关节肿胀程度、膝关节肿胀活动水平、交锁现象、打软腿活动水平、能参加的活动水平、日常生活影响程度、膝关节功能等10项条目,总分100分,分数越高则膝关节功能越好。
1.4.2 Tegner活动度评定量表(Tegner评分)评估[7]:该量表根据自行车、羽毛球、游泳、田径、足球、网球、垒球、慢跑、手球、冰球等10项运动对患者进行评分,总分10分,分数越高运动能力越好。
1.4.3 视觉模拟评分法(visual analogue score,VAS)量表评估[8]:该量表总分10分,分数越高疼痛越严重。
1.4.4 Lysholm膝关节评分量表(Lysholm评分)评估[9]:该量表共包含疼痛、肿胀、稳定性、关节交锁、有无支撑物、日常生活能力等6个方面,总分100分,分数越高则功能越好。
1.4.5 安全性与有效性评估:于术后2年进行,评估内容包括内植物断裂率、重返伤前运动率。
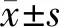
2 结 果
2.1 2组术前术后各时点IKDC评分比较 术前,2组IKDC评分比较差异无统计学意义(P>0.05);2组IKDC评分比较:术前<术后6个月<术后1年<术后2年,观察组术后6个月、1年、2年的IKDC评分均大于对照组(P<0.01),见表1。
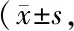
表1 2组ACL损伤患者术前术后各时点IKDC评分比较分)
2.2 2组术前术后各时点Tegner活动度比较 术前,2组Tegner活动度评分比较差异无统计学意义(P>0.05);2组Tegner活动度评分比较:术前<术后6个月<术后1年<术后2年,观察组术后6个月、1年、2年的Tegner活动度评分均显著大于对照组(P<0.01),见表2。
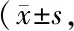
表2 2组ACL损伤患者术前术后各时点Tegner活动度评分比较分)
2.3 2组术前术后各时点VAS评分比较 术前,2组VAS评分比较差异无统计学意义(P>0.05);2组VAS评分比较:术前>术后6个月>术后1年>术后2年,观察组术后6个月、1年的VAS评分低于对照组,差异有统计学意义(P<0.01)。2组术后2年比较差异无统计学意义(P>0.05),见表3。
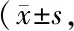
表3 2组ACL损伤患者术前术后各时点VAS评分比较分)
2.4 2组术前术后各时点Lysholm评分比较 术前,2组Lysholm评分比较差异无统计学意义(P>0.05);2组Lysholm评分比较:术前<术后6个月<术后1年<术后2年,观察组术后6个月、1年的Lysholm评分大于对照组(P<0.01),2组术后2年比较差异无统计学意义(P>0.05),见表4。
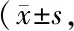
表4 2组ACL损伤患者术前术后各时点Lysholm评分比较分)
2.5 2组安全性与有效性比较 术后2年,观察组内植物断裂率为3.33%(2/60),对照组为8.33%(5/60),2组比较差异无统计学意义(P>0.05);观察组重返伤前运动率为86.87%(52/60),明显高于对照组的71.67%(43/60),差异有统计学意义(χ2=4.093,P=0.043)。
3 讨 论
ACL损伤的主要发病群体为运动员,ACL在保障膝关节前向稳定中十分关键,一旦发生ACL损伤,膝关节的稳定性大幅度降低,膝关节功能受损后会进一步累及关节软骨、半月板等生理结构,导致机体活动受限,对患者的职业生涯、日常生活极为不利[10-11]。临床经验表明[12-13],单一的ACL重建术无法保障ACL损伤患者术后的膝关节旋转稳定性,AT-ALL+HT-ACL联合重建或可有效解决单一ACL重建后关节旋转稳定性差的难题。本研究对2组患者开展为期2年的随访观察,结果发现,2组IKDC评分、Tegner活动度评分:术前<术后6个月<术后1年<术后2年,表明2种重建术后,患者的膝关节生理功能与运动能力均会随预后时间延长而进一步提高,但观察组术后6个月、1年、2年的IKDC评分、Tegner活动度评分均高于对照组,说明HT-ACL+AT-ALL重建术的短期预后疗效和远期预后疗效均明显优于单独HT-ACL重建,与王涛等[14]研究结果一致。分析原因可能在于,ALL是膝关节内旋限制结构,一般情况下,ACL发生严重损伤的同时,ALL也会出现损伤,因此ACL损伤患者实施单独ACL重建后往往无法获得理想的治疗效果,而ACL+ALL重建则能够同时修复受损的ACL、ALL,提高手术疗效。
本研究还发现,2组VAS评分:术前>术后6个月>术后1年>术后2年,Lysholm评分:术前<术后6个月<术后1年<术后2年,提示2种韧带重建治疗方案对患者膝关节病变症状、生理疼痛的改善效果随时间延长而逐渐提高,观察组术后6个月、1年的VAS评分低于对照组、Lysholm评分高于对照组,但2组术后2年的VAS、Lysholm评分比较差异均无统计学意义,提示HT-ACL+AT-ALL重建术的短期疗效明显优于单一HT-ACL重建,但两者的远期疗效相当。在ACL重建术后各并发症中,发生率较高且后果较严重的类型为内植物再断裂,可达到4%~17%。相关研究还提到[15-16],ACL损伤患者重建术后恢复伤前运动能力的占比仅为65%,而曾从事竞技运动的ACL损伤患者重建术后恢复伤前运动能力的占比仅为55%。目前,如何提高ALL的旋转稳定性进而减少ACL负担是相关学术界的研究热点。本研究结果显示,术后2年,2组内植物断裂率比较差异无统计学意义,表明HT-ACL+AT-ALL与单独HT-ACL重建术均有利于提高患者内植物的生存期限,安全性均有保障;但观察组重返伤前运动率明显高于对照组,证明相比于单独HT-ACL重建,HT-ACL+AT-ALL重建术更有助于提高患者的康复水平,最大程度保障其膝关节结构与功能正常,并恢复原有的运动能力。然而,有关ACL重建的生物力学研究却发现,ACL+ALL重建在提高膝关节前外侧旋转稳定性方面的优势不明显,这也是当前ALL重建术是否可行的争议之处[17]。但本研究验证了HT-ACL+AT-ALL重建术的有效性与安全性,可为后续相关研究提供具有临床参考价值的对照资料。
综上所述,对ACL损伤患者实施HT-ACL+AT-ALL重建术可进一步加快其膝关节功能修复进程,有效改善患者膝关节活动能力,并缓解患者疼痛,临床应用疗效及安全性较好。
利益冲突:所有作者声明无利益冲突
作者贡献声明
赵之颢:负责课题设计及手术部分操作;白合提叶尔·吐尔干:负责部分手术操作;梁振:负责患者随访及数据分析;洪凯峰:负责病例随访
