丙泊酚泵注下的全凭静脉麻醉与吸入麻醉在胃癌根治术全麻中的应用效果
2023-06-21罗韵徐国亭
罗韵 徐国亭
南阳医学高等专科学校第一附属医院麻醉与围手术期医学科手术部,南阳 473000
胃癌为我国目前十分常见的消化道肿瘤之一,在全球范围内,我国胃癌的发病率、病死率均处于较高水平,且近年随人们生活水平提升、饮食习惯改变,胃癌患病率正呈逐步上升趋势。除个人饮食因素外,目前临床认为,幽门螺杆菌(Hp)感染在胃癌患者发病中具有重要作用,此外,胃癌发病还考虑与患者家族遗传因素及所处环境因素等密切相关[1]。目前,针对早期胃癌患者临床多会实施根治术治疗,术中予以麻醉辅助可一定程度上维持其围手术期体征稳定[2]。但有研究指出,对胃癌患者行根治术治疗时,患者的免疫功能可受到麻醉药物浓度及麻醉方式等多种影响[3],在手术侵入性操作及麻醉药物作用下,其免疫系统可被进一步抑制,而选择合理的麻醉方案并控制药物浓度对改善患者预后至关重要[4]。目前,可用于辅助胃癌根治术的麻醉方案主要包括静脉麻醉和吸入麻醉两种,但现阶段对于两种麻醉方案的应用效果及安全性方面,临床尚未形成统一定论[5]。据此,本研究主要探讨丙泊酚泵注下的全凭静脉麻醉与吸入麻醉用于胃癌根治术全麻的麻醉效果及对患者免疫功能的影响。
资料与方法
1.一般资料
本文为随机对照试验,病例纳入2021年1月至2022年1月至南阳医学高等专科学校第一附属医院接受胃癌根治术治疗的136 例胃癌患者为研究对象,采用抽签法将患者均分为两组,每组68 例。静脉组中男35 例、女33 例,年龄42~68(55.24±5.17)岁,胃癌病程1~5(3.25±0.11)个月,疾病分期:Ⅰ期40 例、Ⅱ期28 例,美国麻醉医师协会(ASA)麻醉分级[6]:Ⅱ级38 例、Ⅲ级30 例;吸入组中男38 例、女30 例,年龄40~70(55.33±5.25)岁,胃癌病程2~4(3.17±0.28)个月,疾病分期:Ⅰ期42 例、Ⅱ期26 例,ASA 麻醉分级:Ⅱ级40 例、Ⅲ级28 例。两组患者一般资料差异均无统计学意义(均P>0.05)。本次研究已获得医院伦理委员会批准(01215)。
(1)纳入标准:①入组患者均符合胃癌临床诊断要点,经临床评估确认为病灶未转移的Ⅰ期、Ⅱ期早期胃癌[7];②符合ASA麻醉分级中Ⅱ级、Ⅲ级标准;③符合根治术治疗指征且均为自愿接受手术治疗;④均已知悉此次研究试验内容,均为自愿参与研究,均已签署同意书。(2)排除标准:①中期、晚期胃癌患者;②存在胃癌根治术禁忌证者;③存在麻醉禁忌者;④伴有感染性疾病或免疫功能异常者;⑤伴凝血障碍或严重出血风险者;⑥存在精神、认知障碍性疾病无法配合研究者;⑦依从性差,不愿配合完成研究者。
2.方法
2.1.术前准备 包括心理准备和机体准备。(1)首先对患者进行统一健康宣教,告知胃癌疾病相关知识、手术大致流程、围手术期注意事项等。(2)待确认手术具体时间后需在术前1 d 指导患者前往对应科室接受血常规、尿常规、血生化、肝肾功能、心电图、凝血功能等基础检查,确认符合手术指征后嘱其在术前8 h禁食、术前2 h禁水做好肠道准备,进入手术室后连接心电监护设备,密切监测体征,对心率(HR)>70次/min 者需先予以注射阿托品(厂家:安徽长江药业有限公司;国药准字:H34021900;规格:1 ml:0.5 mg)进行预处理,0.5 mg/次,待HR 恢复至70 次/min 以内后开始手术。
2.2.麻醉方案 包括麻醉诱导和维持麻醉。(1)麻醉诱导:两组患者均统一予以静脉麻醉诱导,用药包括咪达唑仑(厂家:江苏恩华药业股份有限公司;国药准字:H10980025;规格:2 ml:10 mg)、舒芬太尼(厂家:宜昌人福药业有限责任公司;国药准字:H20205068;规格:2 ml:100 μg)、丙泊酚(厂家:江苏恒瑞医药股份有限公司;国药准字:H20213605;规格:50 ml:0.5 g)等,按kg计,上述药物的给药剂量依次为0.03 mg、150 μg、2 mg,经3 种药物进行麻醉诱导待其意识消失后再按0.5 mg/kg予以顺阿曲库铵(厂家:杭州澳亚生物技术股份有限公司;国药准字:H20213438;规格:5 ml:10 mg)。(2)麻醉维持:静脉组进行麻醉后采用丙泊酚泵注+瑞芬太尼(厂家:江苏恩华药业股份有限公司;国药准字:H20143314;规格:1 mg)维持麻醉,丙泊酚泵注剂量为4~8 mg/(kg·h),瑞芬太尼输注剂量为0.2 μg/(kg·min);吸入组待麻醉诱导4 min为其连接氧气面罩,将麻醉机氧流量设定为2 L/min 后予以吸入七氟烷(厂家:鲁南贝特制药有限公司;国药准字:H20080681;规格:100 ml),浓度控制在0.5%,期间通过脑电双频指数(BIS)酌情调节麻醉深度,将药物浓度控制在2.8%~3.4%为宜。
2.3.术后处理 包括术后镇痛及体征监测。(1)术后镇痛:连接静脉自控镇痛泵,背景剂量设定为10 ml,2 ml/次,锁定时间为48 h。(2)体征监测:密切关注患者HR、呼吸频率(PR)、平均动脉压(MAP)以及血氧饱和度(SaO2)等基础体征指标,同时予以积极抗感染。
3.观察指标
3.1.镇痛效果 评估两组患者术中、术后镇痛效果。其中术中镇痛效果通过监测并对比两组HR、PR、MAP、SaO2等指标进行评估;术后镇痛效果需在1、3、5 h时采用视觉模拟疼痛量表(VAS)进行评估,VAS 满分10 分,7 分及以上提示剧烈疼痛,3分及以下提示轻微疼痛或无痛[8]。
3.2.麻醉安全性 评估两组患者术前、术后免疫功能变化情况以及术后麻醉相关不良反应发生情况。免疫功能需取外周静脉血经抗凝、离心后的血清样本进行评估,样本采用BECKMAN COULTER 公司提供的AU5800型全自动生化分析仪处理,经酶联免疫吸附法检测并对比两组的CD3+、CD4+等T 淋巴细胞亚群百分比以及免疫球蛋白(Ig)M、IgA等水平;麻醉相关不良反应包括术后认知障碍、术后呕吐、术后谵妄、呼吸抑制4种。
4.统计学方法
数据均采用软件SPSS 22.0 处理,计数资料以例(%)表示,χ2检验,计量资料符合正态分布,以(±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验,P<0.05差异有统计学意义。
结果
1.两组患者的麻醉效果比较
1.1.两组患者术中镇痛效果比较(表1) 在不同麻醉方案下,静脉组术中HR、MAP、SaO2均高于吸入组,PR 低于吸入组(均P<0.05)。
表1 两组胃癌根治术患者术中镇痛效果比较(±s)
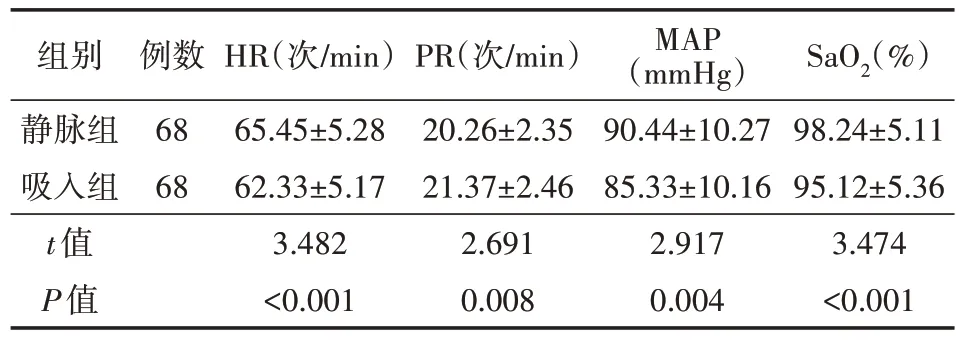
表1 两组胃癌根治术患者术中镇痛效果比较(±s)
注:静脉组采用丙泊酚泵注下全凭静脉麻醉辅助胃癌根治术治疗,吸入组采用七氟烷吸入麻醉;HR 为心率,PR 为呼吸频率,MAP为平均动脉压,SaO2为血氧饱和度;1 mmHg=0.133 kPa
MAP(mmHg)90.44±10.2785.33±10.162.9170.004 SaO2(%)98.24±5.1195.12±5.363.474<0.001组别静脉组吸入组t值P值例数6868 HR(次/min)65.45±5.2862.33±5.173.482<0.001 PR(次/min)20.26±2.3521.37±2.462.6910.008
1.2.两组患者术后镇痛效果比较(表2) 在不同麻醉方案下,静脉组术后1、3、5 h 的VAS 评分均低于吸入组(均P<0.05)。
表2 两组胃癌根治术患者术后疼痛评分比较(分,±s)

表2 两组胃癌根治术患者术后疼痛评分比较(分,±s)
注:静脉组采用丙泊酚泵注下全凭静脉麻醉辅助胃癌根治术治疗,吸入组采用七氟烷吸入麻醉
术后5 h 2.77±0.623.14±0.573.623<0.001组别静脉组吸入组t值P值例数6868术后1 h 4.35±1.335.12±1.463.2150.002术后3 h 3.62±1.054.03±1.212.1100.037
2.两组患者的麻醉安全性比较
2.1.两组患者的术前术后的T 淋巴细胞亚群比较(表3) 术前,两组患者T 淋巴细胞亚群百分比差异均无统计学意义(均P>0.05);术后,两组患者T 淋巴细胞亚群百分比均有下降,但静脉组CD3+、CD4+百分比均高于吸入组(均P<0.05)。
表3 两组胃癌根治术患者术前术后的T淋巴细胞亚群百分比比较(%,±s)

表3 两组胃癌根治术患者术前术后的T淋巴细胞亚群百分比比较(%,±s)
注:静脉组采用丙泊酚泵注下全凭静脉麻醉辅助胃癌根治术治疗,吸入组采用七氟烷吸入麻醉
组别静脉组吸入组t值P值例数6868 CD3+术前42.25±5.1742.33±5.110.0910.928 CD4+术前48.65±5.3348.62±5.410.0330.974术后45.15±5.2442.27±5.163.2290.002术后38.77±5.1636.33±5.252.7330.007
2.2.两组患者术前术后的Ig 水平比较(表4) 术前,两组患者Ig水平差异均无统计学意义(均P>0.05);术后,两组患者Ig 水平均有下降,但静脉组IgM、IgA 水平均高于吸入组(均P<0.05)。
表4 两组胃癌根治术患者术前术后的Ig水平比较(g/L,±s)

表4 两组胃癌根治术患者术前术后的Ig水平比较(g/L,±s)
注:静脉组采用丙泊酚泵注下全凭静脉麻醉辅助胃癌根治术治疗,吸入组采用七氟烷吸入麻醉;Ig为免疫球蛋白
组别静脉组吸入组t值P值例数6868 IgM术前1.77±0.241.75±0.310.4210.675 IgA术前2.62±0.462.65±0.330.4370.663术后1.52±0.760.96±0.614.739<0.001术后1.22±0.350.95±0.643.0520.003
2.3.两组患者术后麻醉相关不良反应发生情况比较(表5) 在不同麻醉方案下,静脉组术后麻醉相关不良反应发生率7.35%(5/68)略高于吸入组5.88%(4/68),但差异无统计学意义(P>0.05)。

表5 两组胃癌根治术患者术后麻醉相关不良反应发生率比较[例(%)]
讨论
胃癌起病隐匿,多数患者发病初期仅存在轻微消化不良或饱胀不适感,导致其病情极易被忽略,但随病程延长,患者可逐步出现不同程度的上腹疼痛、体质量下降、厌食、消瘦等局部、全身症状。胃癌根治术是目前用于改善早期胃癌患者预后的关键手段[9-10]。现代肿瘤免疫学研究表明,恶性肿瘤的发生、发展与机体免疫功能存在密切联系,本身胃癌患者就存在一定免疫障碍,在疾病困扰、临床多种侵入性治疗下,此类患者免疫机制可被进一步抑制[11-12]。麻醉对有效维持患者围手术期体征并缓解围手术期疼痛反应均有重要意义,目前,可用于辅助根治术的麻醉方法包括全凭静脉麻醉以及吸入麻醉2 种。全凭静脉麻醉是多种外科手术的首选麻醉方案,但近年有研究指出,吸入麻醉在降低手术患者循环抑制及不良事件发生风险方面更具临床优势[13]。另有学者表示,与吸入麻醉相比,全凭静脉麻醉仍具有显著镇痛、镇静优势[14]。
本研究结果显示,在不同麻醉方案下,静脉组术中HR、MAP、SaO2均高于吸入组,PR 低于吸入组,术后1、3、5 h 的VAS评分均低于吸入组(均P<0.05),提示与吸入麻醉相比,全凭静脉麻醉的麻醉效果更佳,更有利于实现患者的术中、术后镇痛。本研究中,两组患者所采用的麻醉诱导方案一致,但静脉组经持续泵注丙泊酚+静脉输注瑞芬太尼维持麻醉下的效果较七氟烷吸入麻醉更好,考虑与不同麻醉方案下的麻醉药物类型及麻醉药物浓度相关。丙泊酚是目前应用十分广泛的短效、全麻药,可通过激活氨基丁酸(GABA)受体及氯离子复合物后对中枢神经产生显著抑制效果,在大剂量下具备较强镇痛作用[15]。吸入七氟烷因其药物代谢率高或可一定程度上避免患者发生循环抑制,但经呼吸道吸入此药后的镇痛效果及持续时间较静脉麻醉或存在一定局限[16]。目前认为,肿瘤患者在病情发展过程中可存在进行性的免疫功能障碍表现,且随应激水平升高,患者的免疫功能会明显下降[17]。本研究中,两组患者术后免疫功能较术前均有一定程度下降,但相比之下,静脉组CD3+、CD4+百分比以及IgM、IgA 水平均高于吸入组(均P<0.05),提示与吸入麻醉相比,对胃癌根治术患者实施丙泊酚泵注下的全凭静脉麻醉,对患者机体免疫系统产生的抑制作用更轻,考虑与全凭静脉麻醉对抑制T 淋巴细胞亚群转化、缓解手术应激反应等机制相关。既往有研究表示,吸入麻醉较静脉麻醉的安全性更高,因其药物浓度具有可视化调节优势,故可显著降低不良反应发生风险[18],但本研究同样应用BIS确保两组麻醉深度相同后,静脉组的麻醉相关不良反应发生率7.35%与吸入组5.88%并无明显差异(P>0.05),提示两种麻醉方式的安全性均较高。
综上所述,采用丙泊酚泵注下的全凭静脉麻醉辅助胃癌根治术可产生更加理想的术中、术后镇痛效果,对缓解患者免疫抑制具有重要作用,其与吸入麻醉相比,丙泊酚泵注下的全凭静脉麻醉并未明显增强麻醉相关不良反应发生风险。
利益冲突所有作者均声明不存在利益冲突
