非预计困难气道处理1 例
2023-06-17刘烨
刘烨
困难气道是指经专业培训的具有5 年以上临床麻醉经验的麻醉医师遇到面罩通气或气管插管通气困难的一种情况,包括面罩通气、喉镜显露、气管导管插入、声门上通气工具置入与通气、有创气道建立等,发生率2%~3%。大多数困难气道可以通过术前评估发现,但是仍有部分气道无法预料,成为非预计困难气道。会厌囊肿患者多无症状,巨大无症状型会厌囊肿是造成非预计困难气道的原因之一,处理不当可对患者生命造成威胁。
1 病例资料
患者,男,75 岁,180cm,80kg,因“结肠镜检查发现结肠占位1 天”入院。既往史:高血压10 余年,糖尿病10 余年,左膝外伤6 年余。曾行胃镜检查,结果提示:会厌囊肿?见图1。实验室检查:ECG:窦性心律,Ⅰ度房室传导阻滞;胸部CT:双肺多发细索条状,余化验无明显异常。术前诊断:①结肠占位;②直肠息肉;③高血压;④糖尿病。拟施手术:腹腔镜下右半结肠癌根治术。拟行麻醉方式:静吸复合全麻+双侧TAP 阻滞。
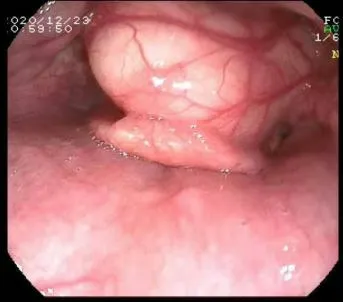
图1 患者既往胃镜检查所示
患者入室连接监护,ECG:窦性心律,HR 70 次/min,RR 17 次/min,SpO295%,BP 130/80mmHg,T 36.5℃,右美托咪定40μg 加入乳酸钠林格液静滴镇静后,局麻下桡动脉置管测压,麻醉诱导:给予甲强龙40mg+咪达唑仑1mg+纳布啡10mg+舒芬太尼15μg+依托咪酯20mg+顺阿曲库铵12mg,通气略感阻力,预置潮气量可实现,准备可视喉镜下气管插管。喉镜片置入口腔下移至舌根部过程中发现舌根部肿物,考虑会厌囊肿?退出可视喉镜,继续面罩给氧,面罩通气胸廓起伏尚满意,脉搏血氧饱和度100%,紧急呼叫上级医师,立即启动困难气道处理预案。上级医师到达后,考虑患者平时可仰卧位睡眠,日常生活无限制,麻醉后面罩通气可实现有效通气,决定由有纤维支气管镜使用经验的麻醉医师完成插管。结果软镜无法顺利通过肿物,继续面罩通气同时加深麻醉,选择面罩通气等待苏醒?亦或继续纤维支气管镜尝试?再一次置入可视喉镜,仔细观察肿物的位置和会厌的位置,决定:可视喉镜联合纤维支气管镜,通过可视喉镜暴露的缝隙,再次尝试纤维支气管镜引导下气管插管,成功完成可视喉镜联合纤维支气管镜下气管插管。
麻醉维持采用2%地氟烷持续吸入,瑞芬太尼镇痛,丙泊酚镇静,间断给予顺式阿曲库胺维持肌松方式。术毕前30min 给予酮咯酸30mg。手术时间3h,输入胶体500ml+晶体1 700ml;出血100ml,尿量400ml。考虑患者拔管后风险高,决定患者带气管导管入ICU。后请耳鼻喉科会诊,诊断:会厌囊肿。
术后第1 天:患者意识清醒,自主呼吸,生命体征平稳,SBT 试验通过后,拔除气管导管。第2 天:患者生命体征稳定,自主呼吸通畅,血气分析和外周血氧饱和度正常,转回普通病房。
2 讨论
2.1 如何降低气道风险本病例行结肠镜检查前曾行胃镜检查,胃镜检查已提示肿物存在,麻醉前访视未关注患者既往胃镜检查,造成遗漏口咽部肿物发现。因此,充分完善的麻醉术前访视至关重要。麻醉术前访视是指麻醉医师在术前对患者整体情况掌握的过程,包括既往病史、现病史、检验结果、拟施手术等。完善的术前访视能充分评估麻醉风险、制定个性化麻醉方案,同时加强与患者的沟通,建立良好的医患关系,提高围手术期安全与质量。在实际工作中受限于医务人员责任心、患者文化水平等因素,病例资料收集往往并不完善,术前访视效果受到很大影响。
临床上会厌囊肿的发生率约为2.96‰,可见于任何年龄,以50~60 岁的中老年人群最常见[1]。会厌囊肿分为先天性和后天性,前者为喉黏液囊肿,多因发育期喉小囊扩大并充满黏液所致;后者有潴留囊肿和表皮样囊肿两种,多因炎症、机械刺激或创伤引起会厌的黏液腺管阻塞、黏液潴留所致。会厌囊肿多位于会厌舌面、会厌谷等处。临床症状与囊肿的位置、大小、局部敏感性等相关,早期常无明显症状,可通过喉镜检查发现,随囊肿增大后出现咽部异物感、吞咽不适或梗阻感、可有刺激性咳嗽或喘鸣音,严重者甚至发生喉梗阻或因囊肿破裂引起窒息。有患者因术前无临床症状而不能提前诊断,但麻醉诱导期给予镇静药乃至肌松药后,咽喉部肌肉松弛,若囊肿未使会厌完全堵塞声门,患者可通过面罩通气维持正常氧合,但若会厌囊肿较大,可在面罩正压通气时堵塞声门,如果此时通过喉镜挑起会厌显露声门困难,无法完成气管插管建立有效的气道,患者就会有缺氧甚至发生意外的可能。因此对无症状型会厌囊肿需从术前访视及麻醉前准备、麻醉诱导、术中维持成为麻醉诱导插管期间的非预计困难气道。会厌囊肿的患者麻醉前的气道评估如颈椎活动度,张口度,下颌前伸能力,甲颏间距、改良 Mallampati 分级可正常,临床症状与囊肿的位置、大小、局部敏感性等相关,因此术前访视时应详细询问患者有无喉部异物感、声音嘶哑,有无呼吸困难及睡眠时打鼾、憋醒等,如有症状,应建议行进一步检查来确诊[2]。
2.2 非预计困难气道出现时如何处理临床上困难气道多为医师主观感受,气道评估也仅是一种对不确定因素的预测。大多数可通过术前评估排查,但仍有少部分由非困难气道变成困难气道或者是非预计困难气道。参照英国困难气道医师协会发布的2015 版《成人非预计困难气管插管管理指南》分为A、B、C、D 四种方案(呈依次递进关系)。方案A核心是提高气管插管一次性成功率,避免出现不能插管不能充氧,包括调整头颈位置,充分供氧,肌肉松弛,使用普通或视频喉镜(至多3+1 次),喉部手法辅助,维持氧合与麻醉。方案A 失败,考虑方案B,核心是置入SAD 维持氧合,为进一步气道处理提供时间。SAD 选择和置入方法对方案B 的成败至关重要。2015 版《成人非预计困难气管插管管理指南》推荐使用第二代SAD,其一次性置入成功率高,可通过纤支镜引导气管导管插管,目前顺利完成的大规模临床试验证明第二代SAD 均满足上述要求。SAD 尝试置入次数应不超过3 次,若置入成功并能保持氧合,麻醉医师应“暂停并思考”后续处理计划,包括考虑终止手术与否、使用纤支镜引导经SAD 气管插管、纯SAD 通气、有创气道建立可能。2015 版指南建议非急危重症手术首选安全策略为唤醒患者,仅限生命体征稳定、氧合良好时才考虑SAD 气管插管。SAD 通气继续手术是一种高危险选择,限于危急急救手术类型,主治麻醉医师需全程参加。针对极少数情况即使SAD 能维持氧合,仍需建立有创气道(如颌面部、口腔手术)。置入SAD 后仍维持氧合困难,则应选择方案C(最后一次面罩通气尝试)。方案C 在经过方案A 和B 时已基本明确通气困难情况,但在多次操作后面罩通气困难程度可能已逐步加重(如声门水肿)。若面罩通气能维持氧合,应在完全拮抗肌松后唤醒患者;若面罩通气维持氧合困难,可在彻底肌肉松弛后最后一次双手面罩加压供氧;若仍无法维持氧合,则迅速开展方案D(环甲膜切开)。方案D 包括外科切开与引导穿刺,2015 版指南推荐所有医务人员熟练掌握。很多时候外科医师可能无法及时到场,需要麻醉医师熟练掌握该技术,快速建立有创气道。
气道管理是围手术期麻醉质量与安全中的一个重要环节,气道管理水平是影响麻醉不良事件和死亡发生率的重要因素。全麻气管插管中遭遇困难气道并不罕见,通过完善术前访视可以有效提高插管成功率,同时针对一部分“隐性”困难气道(非预计)也应做好相应应急预案,及时有效地进行干预,保障患者安全。
