产科临床护理路径在合并产后出血高危因素剖宫产产妇中的应用研究
2023-06-17彭艳
彭艳
【摘要】目的:探讨影响剖宫产产妇产后大出血的危险因素,并分析产科临床护理路径在产后出血患者中的作用。方法:选取50例合并产后出血高危因素剖宫产产妇,将其分为对照组和观察组,每组各25例。对照组进行常规的分娩护理,观察组增加产科临床护理路径,一段时间后,比较对照组和观察组产妇出血量、产程时间及护理满意度。结果:观察组出血量和产程时间显著低于对照组(P<0.05);观察组产妇满意度显著高于对照组(P<0.05)。结论:对合并产后出血高危因素剖宫产产妇采用产科临床护理路径的效果良好,不但能显著降低产妇的产后出血概率,还能减轻产妇的恐惧和消极情绪,提高产妇护理满意度,具有较高的临床应用价值。
【关键词】产科临床护理路径;合并产后出血;高危因素;剖宫产;应用
Application of obstetric clinical nursing pathway in cesarean section parturients with high risk factors of postpartum hemorrhage
PENG Yan
Pingyi County Traditional Chinese Medicine, Pingyi, Shandong 273300, China
【Abstract】Objective: To explore the risk factors of postpartum hemorrhage in cesarean section women,and analyze the role of obstetric clinical nursing path in postpartum hemorrhage patients.Methods:50 cesarean section women with high-risk factors for postpartum hemorrhage were selected and divided into the control group and the observation group,with 25 cases in each group.The control group received routine delivery nursing,while the observation group increased the obstetric clinical nursing path.After a period of time,the control group and the observation group were compared in terms of the amount of maternal bleeding,labor process time and nursing satisfaction. Results:The amount of bleeding and the duration of labor in the observation group were significantly lower than those in the control group(P<0.05);The satisfaction of postpartum women in the observation group was significantly higher than that in the control group(P<0.05). Conclusion:The use of obstetric clinical nursing pathways for cesarean section women with high-risk factors for postpartum hemorrhage is effective.It can not only significantly reduce the probability of postpartum hemorrhage of the parturients,but also reduce the fear and negative emotions of the parturients,improve the satisfaction of the parturients with nursing,and has a high clinical application value.
【Key?Words】Obstetric clinical nursing path; Complicated with postpartum hemorrhage; High risk factors; Cesarean section; Application
剖宮产后会发生一系列的并发症,比如产妇在自然分娩 24h 内出血量超过 500mL,或剖宫产出血量超过1000mL,就会被认为是产后大出血。产后大出血是危及产妇生命的重要因素。产后出血的主要症状是阴道流血,如果不能及时治疗,会引起贫血、低血压、休克等疾病,从而提高产妇的死亡率。本文旨在了解产科临床护理路径在合并产后出血高危因素剖宫产产妇中的应用。
1 资料与方法
1.1 一般资料
选取50例合并产后出血高危因素剖宫产产妇,将其分为对照组和观察组,每组各25例。对照组,年龄21~37岁,平均年龄(28.23±7.12)岁,妊娠次数1~2次,平均次数(2.10±0.51)次,分娩次数1~2次,平均次数(1.31±0.59)次,且发生产后出血的危险因素有:巨大胎、双胎、胎盘前置、羊水过多、胎盘早剥等;观察组,年龄20~36岁,平均年龄(27.52±7.23)岁,妊娠次数1~2次,平均次数(2.31±0.62)次,分娩次数1~2次,平均次数(1.21±0.52)次,产后出血的危险相关因素与对照组基本一致,但具体情况略有差异。对照组与观察组的产妇年龄、妊娠、分娩次数、产后出血的危险相关因素比较均无显著性差异(P>0.05),因此可以进行比较。
1.2 方法
1.2.1 对照组 对照组采用常规护理:产后,护士观察产妇的生命体征,根据医生的指示肌肉注射宫缩素,一旦发现有任何不正常情况,立即通知医生,并采取相应的治疗措施。

1.2.2 觀察组 观察组在常规护理干预的基础上添加了以下几项产科临床护理路径措施:①建立产科临床护理路径团队:由科室主任、主治医师、护士长、责任护士等组成,从整体上综合评价产妇的身体状况,并根据以往的护理经验,制订个体化的护理干预方案。②健康教育:负责护理人员向产妇和家属讲解有关的入院须知,说明住院过程中的注意事项,尽量以积极、热情的方式与产妇进行沟通,减轻产妇的紧张和害怕,使她们更快地了解医院的情况,并与她们建立起一种友好的医患关系。了解母亲的心理需要及心理状态,并进行有针对性的护理干预,以消除其心理上的困惑,提高其治疗的顺应性[1]。③产程护理:在分娩之前要做好所有的产前准备,包括麻黄碱、去氧肾上腺素、阿托品等各类医疗器械和药物。要知道产妇的凝血功能情况,有没有对麻醉剂和药物过敏。术后应用低流量、低氧,密切观察产妇的血压、心率,避免出现任何不良反应。生产完后要进行静脉注射缩宫素和止吐剂,注意观察产妇的身体状况,如果有任何不对劲的地方,可以及时通知医生。④产后护理:定期对产妇的手术切口进行检查,观察有无渗出、渗血,密切监测产妇的生命体征,建议产妇尽早站立、下床活动,同时还要注意饮食,多吃一些高热量、优质蛋白、维生素和高热量的流食和半流食,为身体恢复提供充足的营养和能量。
1.3 观察指标
观察两组产妇出血量和产程时间。
观察两组产妇护理满意度。产后大出血产妇的病情稳定后,可以进行一对一的采访,询问产妇对护士的工作有没有满意,并根据产妇的回答,对产妇的满意度进行评估。要保证问卷的及时性,必须让产妇如实填写,并引导产妇根据自己的感觉来填写。护理满意度=(非常满意+一般满意)例数/总例数×100%
1.4 统计学分析
采用SPSS 18.0统计学软件进行数据分析。计数资料采用(%)表示,进行x2检验,计量资料采用(x±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组出血量及产程比较
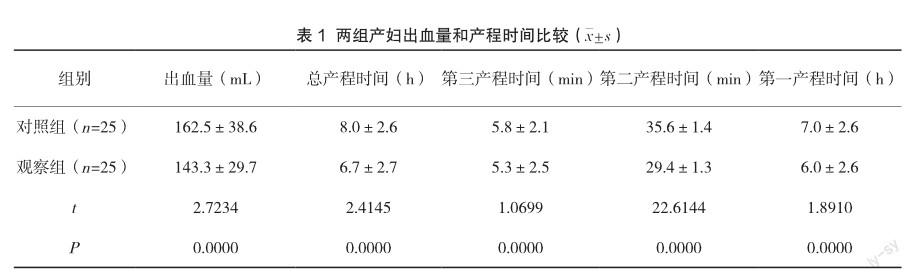
观察组出血量和产程时间显著低于对照组(P<0.05),见表1。
2.2 观察组和对照组护理满意度比较
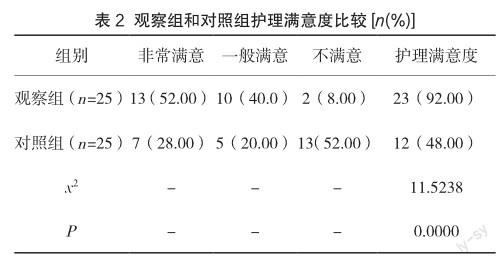
观察组护理满意度显著高于对照组(P<0.05),见表2。

3 讨论
3.1 剖宫产合并产后出血高危因素
3.1.1 子宫收缩较弱 由于年龄、肥胖、健康状况不良、营养不良、术前急性贫血、慢性身体疾病及剖宫产出血的危险,大部分产妇都会选择剖宫产。患有瘢痕子宫的产妇,由于长时间的工作或者不做手术,或者是选择剖宫产,子宫畸形和其他原因,会使子宫的肌肉变得扁平,从而造成子宫破裂和胎盘脱落[2]。胎盘植入的患者通常会采用剖宫产来结束妊娠。
3.1.2 手术因素 剖宫产是一种常见的产科外科技术,可有效地解决分娩中的困难和各种产科并发症,从而挽救围产儿和产妇的生命,改善围产期的预后。虽然剖宫产可以有效地解决多种高风险妊娠,但也会导致严重的宫内损伤,且无法避免术中大出血,而麻醉、外科手术也会对子宫收缩造成严重的伤害,如果处理不当,会造成休克、多器官功能障碍,严重影响患者的预后[3]。子宫肌瘤、下肌瘤、多发性肌瘤在剖宫产手术中会引起子宫肌瘤过多、破裂,从而引起术后子宫疲倦、产后出血。
3.1.3 血液凝固不全 首次或二次凝血障碍可引起剖宫产和产后大出血,例如,凝血剂减少、初级或二级血小板疾病、再生障碍性贫血、肝脏疾病(妊娠急性脂肪性肝炎及严重肝炎)、胎盘早剥、羊水栓塞、死胎等。术中及术后运送大量的晶体或血库,会使血液变得稀薄、凝血,并会引起出血。
3.2 剖宫产手术后期大出血原因分析
胎盘或胎膜残余物、子宫内膜炎、子宫切口感染、破裂化、愈合衰弱等是导致剖宫产产后出血推迟的重要因素。其中,胎膜残余和子宫切口感染占很大比例。子宫破裂处的出血不但会导致术后出血,还会因为宫颈附近的纤维组织变薄,导致血供不足,从而导致伤口愈合不好和产后大出血[4]。如果切口不合适,伤口两边的肌肉组织会有很大的差异,造成子宫缝合后的伤口很难愈合。子宫缝合技术对子宫的恢复有很大的影响。
3.3 剖宫产手术后大出血的处理方法
3.3.1 术前介入治疗产前贫血症 孕妇在手术前应及时纠正贫血,以改善其缺血、低氧的耐受性。Cochrane近期的一项研究提出了治疗血红蛋白<90g/L的产妇。根据英国皇家妇产科医生的建议,美国卫生与临床学院的指南建议,如果孕妇的血红蛋白低于正常值,应该在生产之前进行治疗,如果孕妇的血红蛋白在110~105g/L时,需要进行铁替代疗法。
3.3.2 防止子宫收缩无力 剖宫产患者因产程延长或终止而出现的宫缩无力,是剖宫产后最常见的一种。胎盘异常、妊娠期间子宫肿瘤、羊水过多、孕期应用硫酸镁等都会引起子宫收缩出血。术前要注意的是术后大出血及处理方法,制订手术方案,并制订术中、术后的急救方案[5]。对高危出血产妇,应采取积极的治疗措施,并给予适当的治疗。
3.3.3 准备好用于凝血病的治疗 对于凝血障碍的产妇,应该积极地进行基础病的治疗,并对其进行有效的血液循环监测,并与专家及妇产科医师共同评估终止妊娠的时间。术前,血液内科、麻醉学、妇产科医师要做好充分的准备,包括红细胞、新鲜冷冻血浆、纤维蛋白、凝血酶原等。
4 总结
根据本文研究显示,观察组出血量和产程时间显著低于对照组(P<0.05);观察组护理满意度显著高于对照组(P<0.05)。
为了降低手术中大出血的发生率,尤其是严重的产后大出血,必须提高警惕,及早发现并及时处理。做好术前准备、术中处理、术后观察,加强对高危因素的防治。对于严重的产后大出血,应以保证产妇的生命安全为原则,尽快进行输血,若无法控制,应及时进行子宫切除。
参考文献
[1] 郭爱玲,杜松,张红红.临床护理路径在产后出血急性失血性休克护理中的应用价值[J].国外医学(医学地理分册),2019(2):186-189.
[2] 曾雄英,文志英,明燕群.卡前列素氨丁三醇治疗产后出血的疗效及对凝血因子的影响[J].临床合理用药杂志,2020(7):78-79.
[3] 戚丽,齐智慧,董兆华.剖宫产术后早期严重出血16例临床分析[J].人民军医,2020(3):270-271,275.
[4] 成小侠,姚巧燕.风险护理管理在剖宫产产妇中的应用[J].中国药物与临床,2021(6):1051-1052.
[5] 全金蓉,张大蓉.预见性护理用于预防剖宫产产后出血的临床价值研究[J].中国继续医学教育,2021(21):187-190.
