婴儿胆道闭锁与肝内胆汁淤积症的临床特征分析
2023-06-15殷春兰赵瑞芹付海燕白革兰李桂桂李晓雷
殷春兰,赵瑞芹,付海燕,白革兰,李桂桂,李晓雷
(河北省儿童医院,河北 石家庄 050031)
胆道闭锁(BA)是儿童梗阻性黄疸最常见的病因,主要表现为肝脏进行性炎症、肝纤维化、肝内外胆管梗阻、毛细胆管增生,肝门空肠吻合(Kasai)术是目前治疗BA最主要的方法,如未能早期手术治疗重建胆汁流,多数患儿于两年内可因胆汁性肝硬化、肝功能衰竭而死亡[1-2]。因此早期诊断BA、降低手术日龄至关重要。目前BA诊断的金标准是术中胆道造影或剖腹探查[3],均为有创检查,家长接受度不高,耽误病情诊治,另外一些非BA导致的胆汁淤积患儿因早期诊断困难不得不接受手术探查。因此寻找无创且灵敏度、特异度高的早期诊断方法一直是研究者关注的热点。本文将我院经手术探查确诊为BA的248 例患儿作为观察组,回顾性分析其临床特征,与诊断为肝内胆汁淤积症(IHC)的221 例患儿作为对照组进行比较,观察两组患儿在临床特征及实验室指标、肝胆超声方面的差异,分析实验室指标在BA早期诊断中的价值,以利于早期诊断BA。
1 资料与方法
1.1 一般资料
收集2015年2月—2020年2月收治的248 例BA患儿的临床资料,将其作为观察组,选取同一时期就诊的IHC患儿221 例作为对照组。本研究经河北省儿童医院伦理委员会批准,向患儿监护人介绍研究目的及方法,并均签署知情同意书。
1.2 纳入及排除标准
1.2.1 纳入标准
观察组:新生儿期或婴儿期出现黄疸且持续不退;经术中胆道造影证实为胆道闭锁;初次就诊,未经其他治疗。
对照组:出生后皮肤及巩膜黄染消退延迟,尿色加深;血清总胆红素(TBil)≤85.5 μmol/L且直接胆红素(DBil)≥17.1 μmol/L的患儿,或者血清TBil>85.5 μmol/L,且血清DBil≥20% TBil水平;非胆道闭锁患儿;除外肝前性黄疸及胆总管囊肿、胆石症、肝胆肿瘤、占位等梗阻性黄疸;初次因黄疸来我院就诊,4 周内未使用过抗生素、微生态制剂、熊去氧胆酸等治疗。
1.2.2 排除标准
临床病例资料不全的患儿;患儿监护人拒绝签署知情同意书者。
1.3 观察指标
一般临床资料,如患儿性别、年龄、黄疸出现时间、出生体质量、大便颜色和尿色等;首次就诊未经治疗前的血液检查指标:如血小板(PLT)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、总胆红素(TBil)、直接胆红素(DBil)、γ-谷氨酰转肽酶(GGT)、胆汁酸(TBA)等,计算天门冬氨酸氨基转移酶/血小板指数(APRI);两组患儿治疗前均行肝胆超声检查,检查前空腹4 h,观察记录有无肝门三角形条索征(TCS)及胆囊异常如胆囊未探及体积小(长度<1.5 cm)、形态不规则或胆囊收缩不良表现如胆囊壁僵硬等。
1.4 统计学方法

2 结 果
2.1 两组一般资料比较
观察组男138 例,女110 例,日龄(56.4±25.0) d。对照组男127 例,女94 例,日龄(60.2±22.8) d。两组患儿的日龄、性别比较,差异均无统计学意义(P>0.05),具有可比性。观察组出生体质量(3.1±0.4) kg,高于对照组的(2.8±0.5) kg(t=6.227,P<0.01);观察组黄疸出现时间(14.2±17.6) d,早于对照组的(25.5±22.6) d(t=-5.982,P<0.01);观察组白陶土样大便185 例(74.6%),显著高于对照组的46 例(20.8%)(χ2=135.24,P<0.01)。
2.2 两组实验室指标比较
观察组TBil,DBil,ALT,AST,TBA,GGT,APRI水平均显著高于对照组,差异均有统计学意义(P<0.01)。两组血小板(PLT)水平比较,差异无统计学意义(P>0.05)(见表1)。
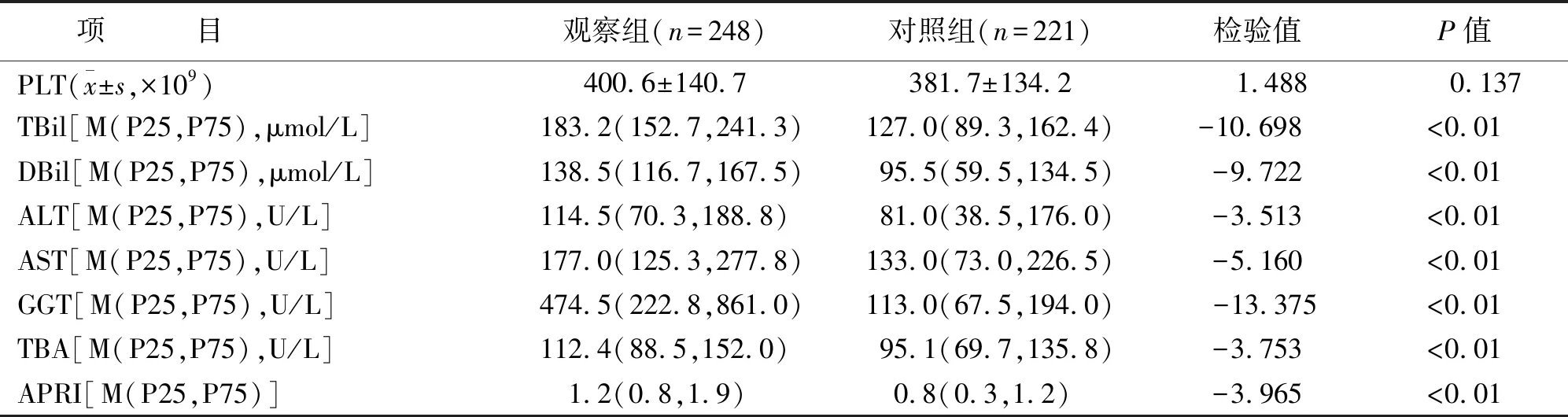
表1 两组实验室指标比较
将两组按年龄不同分为≤30 d,31~60 d,61~90 d,91~120 d和≥120 d亚组,分别比较不同年龄组GGT水平差异,结果显示≤30 d,31~60 d,61~90 d,91~120 d亚组GGT水平观察组均明显高于对照组(P<0.05),>120 d亚组两组间GGT水平比较,差异无统计学意义(P>0.05)(见表2)。

表2 两组不同年龄GGT水平比较或M(P25,P75)] 单位:U/L
2.3 两组超声结果比较
观察组TCS 16 例,胆囊异常205 例(胆囊未探及35 例,胆囊小98 例,胆囊收缩不良72 例),对照组TCS 2 例,胆囊异常92 例(胆囊未探及11 例,胆囊小38 例,胆囊收缩不良43 例),两组分别比较,差异均有统计学意义(P<0.01)(见表3)。
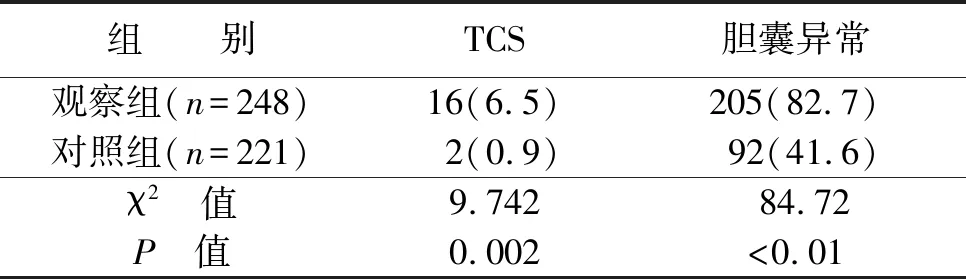
表3 两组超声结果比较 单位:例(%)
2.4 实验室指标在BA中的诊断价值
分析实验室指标对BA的诊断价值,首先使用二元Logistic回归分析实验室指标中对诊断BA有影响意义的指标,结果显示TBil,DBil,AST,GGT对BA的诊断存在显著影响(P<0.05,见表4);进一步对TBil,DBil,AST,GGT,TB+GGT,DB+GGT,TB+DB+GGT等指标对BA的诊断价值绘制ROC曲线(见图1),根据各个具体数值计算其敏感度和特异度。各生化指标中GGT的AUC最大,为0.858(95%CI0.823~0.892),联合诊断价值优于单一指标诊断价值,联合诊断中TB+GGT的效果最佳,当GGT取值为194.5 U/L、TBiL取值为150.6 μmol/L时,其敏感度和特异度分别为94.0%和73.3%(见表5、图1)。

图1 实验室指标诊断BA的ROC曲线分析

表4 BA诊断影响因素的二元Logistic回归分析
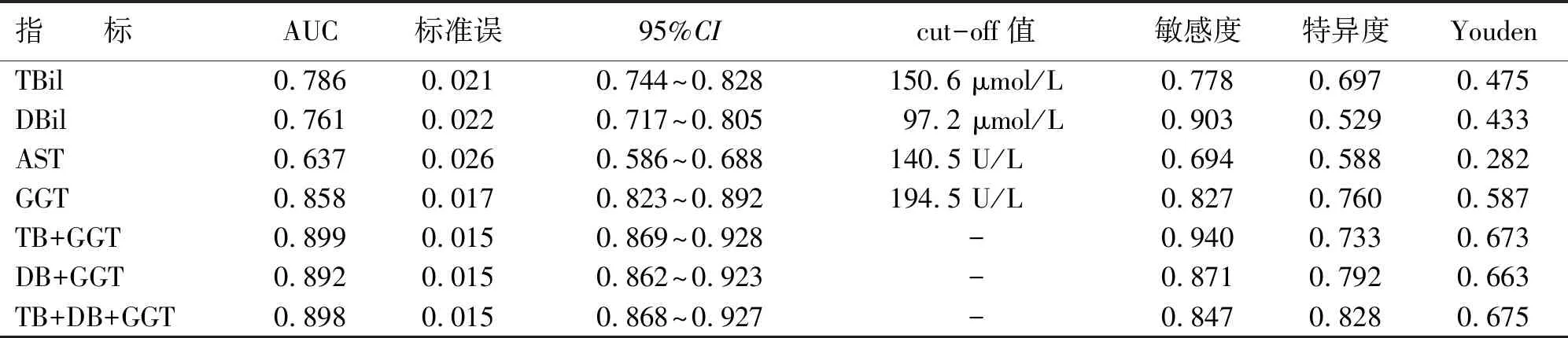
表5 实验室指标对BA诊断的ROC曲线参数
2.5 不同年龄组GGT水平对BA的诊断价值
使用ROC曲线分析不同年龄组GGT水平对BA的诊断价值,结果显示61~90 d组价值最高,AUC为0.905(95%CI0.852~0.959),此时GGT取临界值为326 U/L,其敏感度和特异度分别为81.9%,91.5%(见表6和图2)。
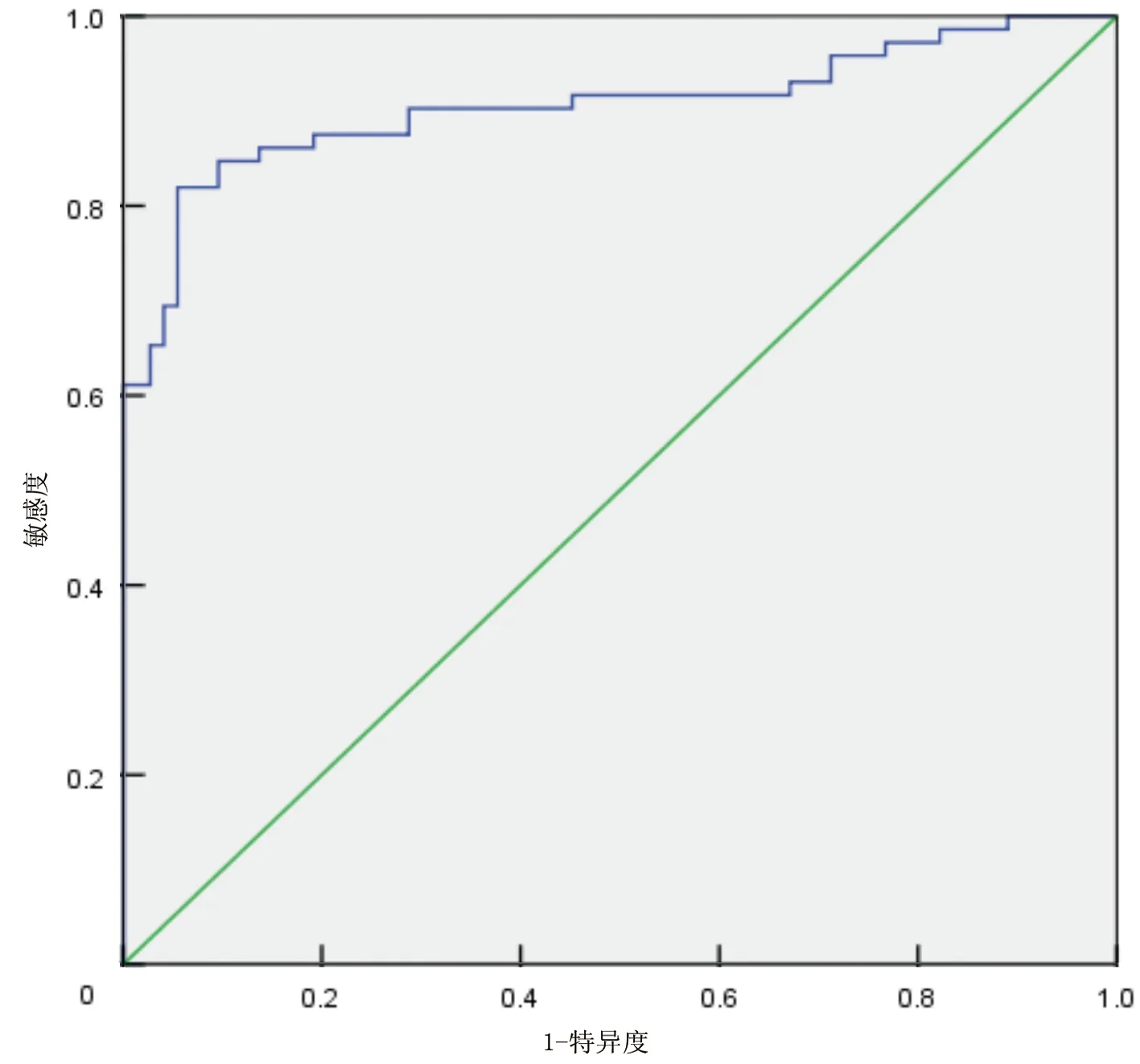
图2 61~90 d年龄组GGT水平诊断BA的ROC曲线分析

表6 不同年龄组GGT水平对BA诊断的ROC曲线参数
3 讨 论
BA是小儿外科常见疾病,病因及发病机制尚不明确,致死率高,是儿童肝移植的常见病因[4]。BA与地域、人种、性别等因素相关,亚洲人发病率高于欧美国家。文献报道[5]美国发病率约为0.7/10 000,新西兰约为1/9 181[6],我国上海地区约为10.86/100 000[7]。
Serinet等[8]研究报道,BA患儿随着手术日龄增长,其术后长期生存率呈逐渐下降趋势:小于60 日龄及大于90 日龄术后重建胆汁流分别为70%~80%和25%。乔奇[9]将BA患儿依据手术日龄不同分为>60 d组和≤60 d组,发现>60 d组ALT,AST值更高,术后黄疸消退率更低。因此手术时机是影响BA预后的关键因素。BA的早期诊断及治疗尤为重要,但目前尚没有无创性诊断技术能够有效区分BA与其他原因导致的胆汁淤积。本研究回顾性总结BA及IHC一般临床资料及影像学、实验室指标方面的差异,分析这些无创指标在BA早期诊断中的价值。
BA因先天性肝内外胆管发育异常致使胆红素及胆汁酸排泄障碍,不能正常形成粪胆原,因此随着病情发展,淤胆进行性加重,逐渐出现白陶土样便。肝内胆汁淤积症患儿因感染、胆红素代谢酶等异常导致不同程度肝内胆汁淤积,由于其胆道系统发育正常,故多不出现白陶土样大便。Dong等[10]研究发现BA患儿白陶土样便率(96.1%)明显高于非BA胆汁淤积患儿(25.2%)。本研究结果显示观察组出现白陶土样便比例明显高于对照组,与既往研究结果一致。基于此项特点,大便比色卡被推广用于早期筛查BA。GU等[11]的一项大样本研究结果显示:粪便比色卡诊断BA的敏感性和特异性分别为77.0%和99.9%。本研究发现观察组黄疸出现时间早于对照组,提示胆道闭锁患儿发病年龄更早。值得注意的是两组患儿首次来我院就诊年龄(观察组平均56.4 d,对照组平均60.2 d)均接近60 d手术瓶颈年龄,远远迟于发病年龄,考虑原因可能与家长对婴儿黄疸重视度不够、基层医生对胆道闭锁的认识度不足有关。另外,本研究发现观察组患儿出生体质量明显高于对照组,提示IHC患儿发育受影响明显早于BA患儿,考虑原因可能为对照组患儿病因多样,部分代谢性疾病患儿存在宫内生长发育迟缓,另外对照组早产儿比例偏高也是一个不容忽视的原因。
肝胆超声检查因无创、简便易行是诊断与鉴别诊断婴儿胆汁淤积症的首选检查,其中肝门三角形条索征和胆囊异常是诊断BA的重要依据之一[12]。陈学忠等[13]研究发现超声检查胆囊异常作为诊断指标对BA诊断的敏感度、特异度及准确度分别为88.5%,61.2%及78.0%。Zhao等[14]的研究队列中,BA患者的TCS阳性率为8.8%。本研究发现观察组患儿TCS阳性率为6.5%,胆囊异常比例82.7%,明显高于对照组,提示超声检查在BA与IHC早期诊断中有重要的价值。但超声检查的可靠性受仪器性能、操作医生经验及患儿胆道闭锁类型等影响。
肝功能是胆汁淤积患儿最重要的实验室检查,本研究结果显示两组患儿TBil,DBil,ALT,AST,TBA,GGT水平均明显高于正常,且观察组各指标水平又明显高于对照组,提示观察组胆管及肝细胞损害更为严重。采用二元Logistic回归分析肝功能指标对BA早期诊断价值的影响,结果显示TBil,DBil,AST,GGT对BA诊断存在显著影响,将四项指标进一步行ROC曲线分析,结果提示GGT的诊断价值最高。这与既往研究结果[10,15]一致。GGT主要存在于肝细胞胞质与肝内胆管上皮细胞中,BA因胆道发育异常导致GGT被瘀滞在肝脏中,并进入血液使血液中GGT水平升高,但GGT水平随年龄不同变化较大,因此年龄影响GGT水平对BA诊断价值[16-17]。本研究将观察组和对照组按年龄进行分组,结果显示≤30 d,31~60 d,61~90 d,91~120 d组GGT水平观察组均明显高于对照组,>120 d组GGT水平两组间比较,差异无统计学意义。ROC曲线分析不同年龄GGT对BA诊断价值,结果显示61~90 d组AUC最大,提示GGT对BA诊断在61~90 d时价值最大。
TBil和DBil是反映胆红素代谢及肝脏胆汁排泄、淤积、分泌功能的指标,当各种病因导致胆汁分泌、排泄受阻时血液中TBil和DBil水平升高。研究表明[18-19],血清结合胆红素用于筛查新生儿肝病的敏感性和特异性分别为100.0%和98.2%。本研究结果显示TBil和DBil水平对BA诊断有提示意义,TBil和DBil水平越高,BA的可能性越大。ROC曲线分析显示其诊断BA的AUC分别为0.786,0.761。有研究显示[20]多指标联合诊断BA可具有更好的诊断效能。Dong等[21]一项回顾性分析发现GGT和BA患儿的体质量、性别、DB和ALP联合进行诊断时,诊断效能显著提高。本研究将TBil,DBil和GGT进行联合诊断分析,结果显示联合诊断价值优于单一指标,其中TB+GGT的AUC最大,为0.899(95%CI0.869~0.928),当TBil取值为150.6 μmol/L,GGT取值为194.5 U/L时,其敏感度和特异度分别为94.0%,73.3%。
ALT,AST是反映肝细胞损伤的指标,当肝细胞受损或坏死时进入血液,通过测定血清中含量即可反映出肝细胞受损的情况。一般在病变早期,这些指标可以正常,随着病情进展表现为不同程度升高。本研究中观察组ALT,AST水平显著高于对照组,提示BA导致肝细胞受损程度更加严重,进一步评价其对BA诊断价值时发现其诊断准确性较低。有研究指出天门冬氨酸氨基转移酶/血小板指数在判断BA患儿肝脏纤维化程度及预后方面有较高的可靠性[22]。本研究结果提示观察组APRI水平明显高于对照组,但进一步分析其对BA诊断价值时意义不大,提示APRI对BA早期诊断价值不高。
综上所述,婴儿胆道闭锁与肝内胆汁淤积症在临床表现、实验室检查及影像学方面存在一定的差异,通过仔细询问病史、查体及实验室检查有助于BA与IHC的鉴别诊断。白陶土样大便及TBil,DBil,GGT和肝胆超声联合诊断可提高早期BA临床诊断的准确率。本研究不足之处为回顾性分析,部分数据不完善,导致不能纳入更多的无创性检查项目进行统计分析,尚需进一步扩大样本量进行深入研究。
总之,BA早期诊断的关键是提高基层医生及患儿家长对该病的认识,当出现皮肤黏膜黄染大于2 周、排白陶土样大便、伴或不伴有肝脏增大时,均应考虑到BA的可能,及早完善相关辅助检查有助于进一步明确诊断。
