超声及数字乳腺断层摄影对乳腺囊实性肿块的诊断价值
2023-06-14徐美红文婵娟潘德润曾兆东陈卫国
徐美红,文婵娟,曾 辉,潘德润,曾兆东,陈卫国
南方医科大学南方医院放射科,广东 广州510515
乳腺囊实性肿块包含囊性和实性成分,恶性率为22%~40%[1-2]。其病理类型多样,疾病谱广泛,包括纤维囊性变、脓肿、乳腺炎、脂肪坏死、血肿、纤维腺瘤、导管内乳头状瘤、叶状肿瘤、导管内原位癌、浸润性导管癌、浸润性小叶癌、粘液癌等[3-5]。第5版乳腺影像报告和数据系统(BI-RADS)[6]将其分为4类,有恶性可能,需活检或手术切除;若对所有肿块进行穿刺活检,会造成医疗资源的浪费及患者创伤的增加,同时存在穿刺误差。超声(US)和数字乳腺断层摄影(DBT)是临床筛查和诊断乳腺疾病的常用手段,在乳腺病变的早期发现和诊断中发挥着重大作用。目前国内外关于乳腺囊实性肿块的研究较少,主要集中在超声及传统X线的对比研究,尚未发现DBT对乳腺囊实性肿块的相关性研究。本研究旨在分析乳腺囊实性肿块声像图及DBT图像特征,探讨US、DBT及二者联合对乳腺囊实性肿块良恶性判别的诊断价值。
1 资料与方法
1.1 一般资料
回顾性分析2013年9月~2021年9月在南方医科大学南方医院经US证实的251例乳腺囊实性肿块患者,共257个病灶,其中同时行US和DBT检查的患者165例,共169个病灶。患者年龄11~83岁,平均50岁。纳入标准:经US 检查确定为囊实性肿块患者;US 及DBT检查在同一月经周期内,且图像质量合格;具有明确的病理检查结果。排除标准:近期接受过乳腺病灶穿刺或手术者;近期接受乳腺相关治疗(化疗或放疗);无完整临床、病理资料者。本研究已通过南方医科大学南方医院伦理委员会批准,免除了知情同意要求。
1.2 检查仪器和方法
1.2.1 US 检查 使用Philips iU 22、TOSHIBA Aplio 500 彩色多普勒超声诊断仪,线阵探头,频率5~12 WHz。患者取仰卧位,充分暴露双侧乳腺和腋窝。
1.2.2 DBT检查 采用Hologic全数字化乳腺X线摄影机(Selenia Dimensions DR,USA)。包括常规头尾位(CC)位及侧斜位(MLO)位,X线管球旋转角度为15°,每旋转1°低剂量曝光1次,曝光获得的低剂量二维图像经后处理重建成多幅断层图像。
1.3 图像分析
1.3.1 US图像分析 在不知病理结果的前提下,由2位工作5年以上的超声医师进行独立阅片,若两者持不同意见,则与上级医师共同讨论决定。分析病灶的大小、形态、生长方式、边缘、钙化、肿块内血流、腋下淋巴结等声像图特征。腋下淋巴结异常的判断标准为皮质弥漫增厚(厚度>3 mm)或皮质偏心性增厚、呈分叶状或淋巴门结构消失。参照Hsu等[3,5,7]将乳腺囊实性肿块分为4型:I型:肿块呈厚壁和(或)厚壁分隔(>0.5 mm);Ⅱ型:囊内含有1个或多个实性结节;Ⅲ型:肿块包含囊性和实性成分,且囊性成分占50%以上;Ⅳ型:肿块内实性成分占50%以上且伴周边或中央囊性成分(图1)。
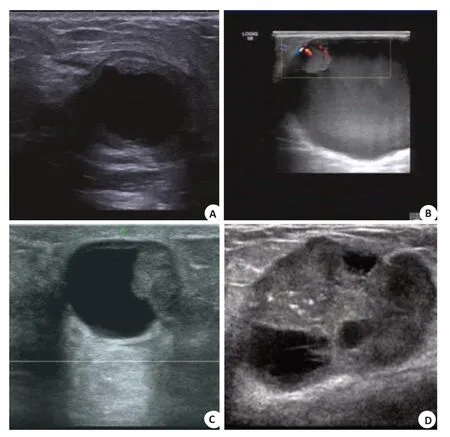
图1 乳腺囊实性肿块超声图像Fig.1 Ultrasound image of a cystic solid breast mass.A-D: Cystic solid masses of types I,II,III and IV,respectively.
1.3.2 DBT图像分析 在不知病理结果的前提下,由2位工作5年以上的放射科医师进行独立阅片,若两者持不同意见,则与上级医师共同讨论决定。分析的内容包括:对肿块主要X线征象进行描述,包括大小、形态、边缘、密度、钙化等相关征象;对乳腺的构成进行分型:脂肪型、散在纤维腺体型、不均匀致密型、极度致密型。
1.3.3 BI-RADS分类与评估 在不知病理结果的前提下,分别由2位工作5年以上的乳腺诊断医师对US图像、DBT图像、US+DBT图像进行独立阅片,参照第5版BI-RADS[6]诊断标准进行分类、评估,若两者持不同意见,则与上级医师共同讨论决定。将BI-RADS 4A类及以下病变作为良性或阴性,BI-RADS 4B及以上病变作为恶性或阳性。以病理结果为金标准,对3种检查方法的诊断效能进行判定。
1.4 统计学分析
使用MedCalc20.0.22.0和SPSS25.0统计软件对数据进行统计分析。计量资料以均数±标准差表示,组间比较行t检验;计数资料以n(%)表示,组间比较行χ2检验或Fisher's检验。分析声像图特征、DBT图像特征与恶性的相关性;采用ROC曲线对US、DBT及US+DBT的诊断效能进行比较,计算曲线下面积(AUC)值、敏感度和特异性。以P<0.05为差异有统计学意义。
2 结果
2.1 超声结果分析
257个囊实性肿块包括179个良性肿块和78个恶性肿块。其中I型20个,Ⅱ型9个,Ⅲ型57个,Ⅳ型171个,阳性预测值分别为0、22.2%、19.3%和38.0%,差异有统计学意义(P<0.001)。乳腺囊实性肿块的病理类型与超声分型的对照结果(表1)。
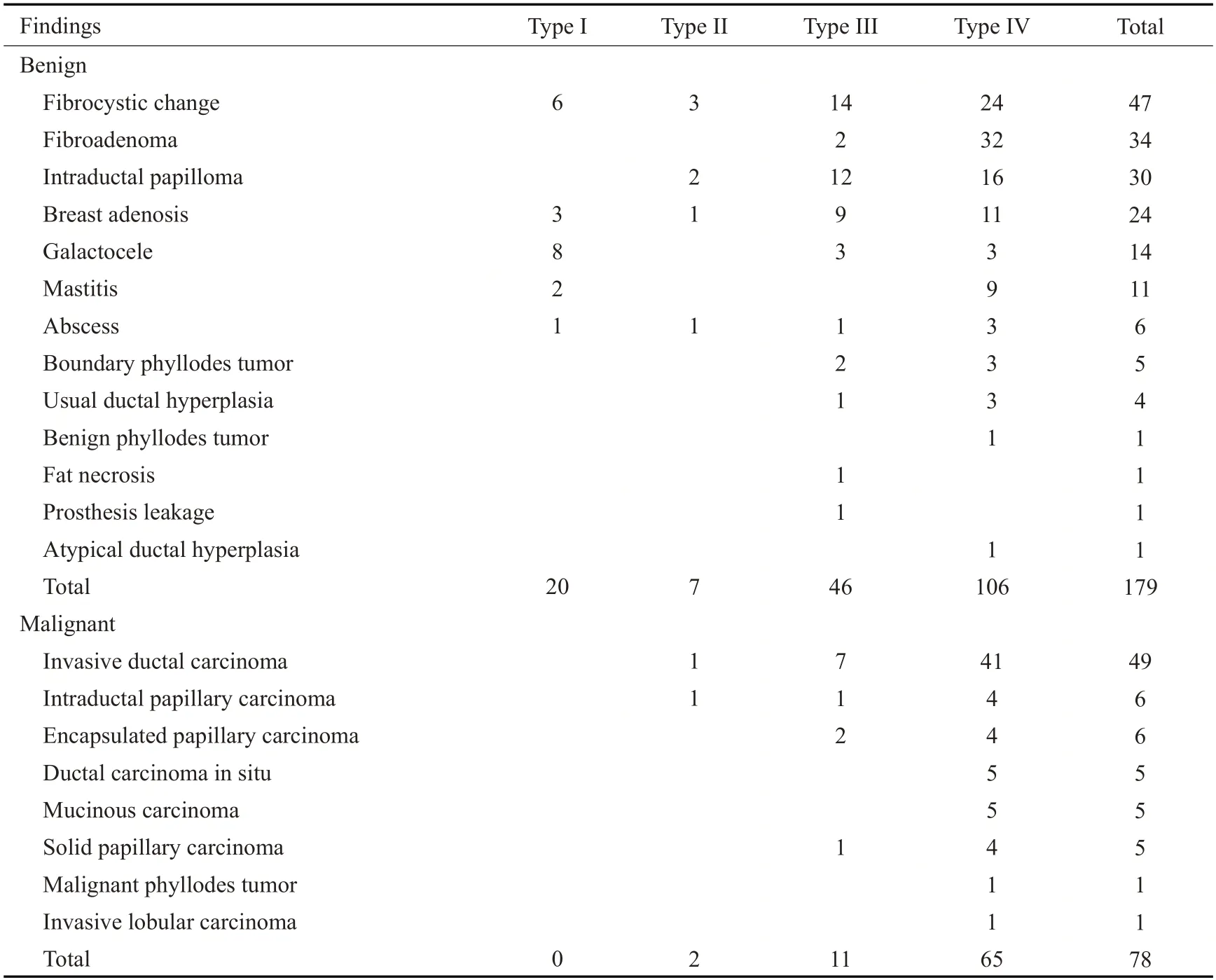
表1 乳腺囊实性肿块的病理类型和超声分型对照Tab.1 Comparison of pathologic type and ultrasonic classification of breast complex cystic and solid mass(n)
特征分析中,年龄及肿块大小、分型、形态、生长方式、边缘、钙化、肿块内血流以及异常腋窝淋巴结(ALN)的差异有统计学意义(P<0.05)。而后方回声、结构扭曲、导管扩张、皮肤改变、水肿的差异无统计学意义(P>0.05,表2、图2)。
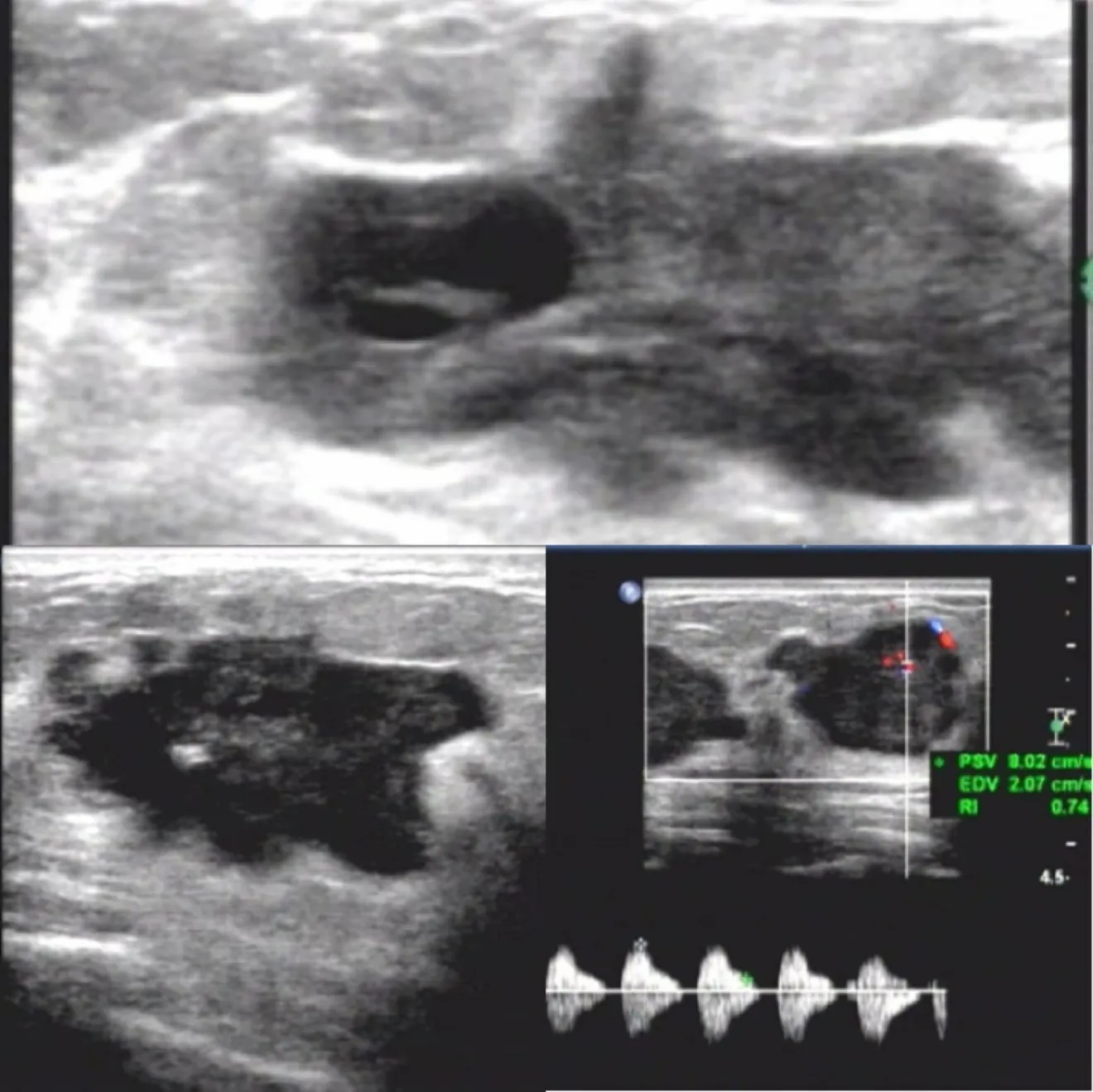
图2 浸润性导管癌超声图像Fig.2 Ultrasound image of infiltrating ductal carcinoma.The lesion is a type IV cystic solid mass with irregular shape and angular edges,presenting as a "crab foot like"change.Multiple punctate strong echoes can be seen inside,and CDFI shows blood flow inside and around the mass,with a blood flow resistance index>0.7.
2.2 DBT结果分析
165例患者同时进行了US及DBT检查,US检出169个病灶,DBT检出159个病灶,DBT检出率为94%。特征分析中,年龄及肿块大小、形态、边缘、密度、钙化、小梁结构、腺体分型的差异有统计学意义(P<0.05),乳头凹陷的差异无统计学意义(P>0.05,表3、图3)。

表3 乳腺囊实性肿块DBT征象与良恶性相关性分析Tab.3 Correlation analysis of DBT signs with benign and malignant breast complex cystic and solid mass(n)
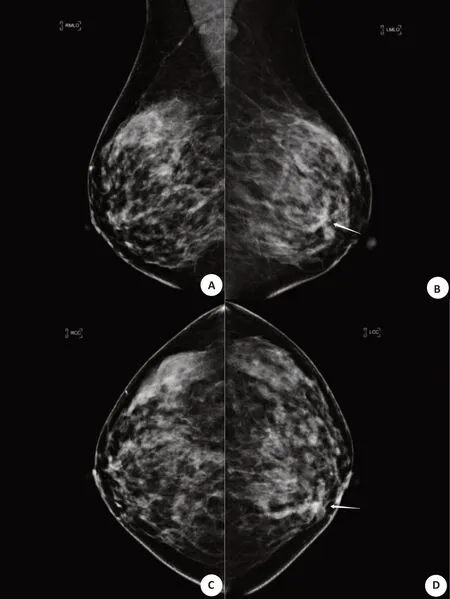
图3 浸润性导管癌DBT图像Fig.3 DBT image of invasive ductal carcinoma.A-D:images of RMLO bit,LMLO bit,RCC bit and LCC bit,respectively.DBT shows a slightly high-density mass(arrow)on the inner side of the left breast,with irregular morphology,spiculated edges,and several small pleomorphic calcifications visible inside.Pathology:Invasive ductal carcinoma.
2.3 US、DBT及US+DBT对乳腺囊实性肿块良恶性判别的诊断效能对比
US、DBT及US+DBT诊断乳腺囊实性肿块的AUC值分别为0.806、0.880、0.903,敏感度分别为76.19%、87.30%、87.30%,特异性分别为76.92%、71.15%、85.58%(表4)。以病理结果为金标准,基于乳腺BI-RADS分类绘制出3种检查方法的ROC曲线(图4)。US+DBT与US 的AUC 值对比,差异有统计学意义(Z=4.555,P<0.001),US+DBT与DBT的AUC值对比,差异无统计学意义(Z=0.940,P=0.347),US与DBT的AUC值对比差异有统计学意义(Z=2.130,P=0.033)。

表4 US、DBT及US+DBT对乳腺囊实性肿块诊断效能对比Tab.4 Comparison of US,DBT and US+DBT in the diagnosis of breast complex cystic and solid mass

图4 US、DBT 及US+DBT 诊断乳腺囊实性肿块的ROC曲线Fig.4 ROC curve of US,DBT and US+DBT in diagnosis of breast complex cystic and solid mass.
2.4 US、DBT、US+DBT对不同分型乳腺囊实性肿块良恶性判别的诊断效能对比
US、US+DBT对I、II型乳腺囊实性肿块的诊断效能相当,均高于DBT。3种检查方法对III、IV型乳腺囊实性肿块的诊断效能(表5)。对于III型乳腺囊实性肿块,US+DBT与US的AUC值对比,差异有统计学意义(Z=2.551,P<0.011),US+DBT与DBT的AUC值对比,差异无统计学意义(Z=0.806,P=0.420),US与DBT的AUC值的差异有统计学意义(Z=2.783,P=0.005)。对于IV型乳腺囊实性肿块,US+DBT与US的AUC值对比,差异有统计学意义(Z=3.996,P<0.001),DBT 与US+DBT、US 的AUC 值对比,差异均无统计学意义(Z=0.873,P=0.383、Z=1.746,P=0.081)。以病理结果为金标准,基于乳腺BI-RADS分类绘制出3种检查方法诊断III、IV乳腺囊实性肿块的ROC曲线(图5~6)。
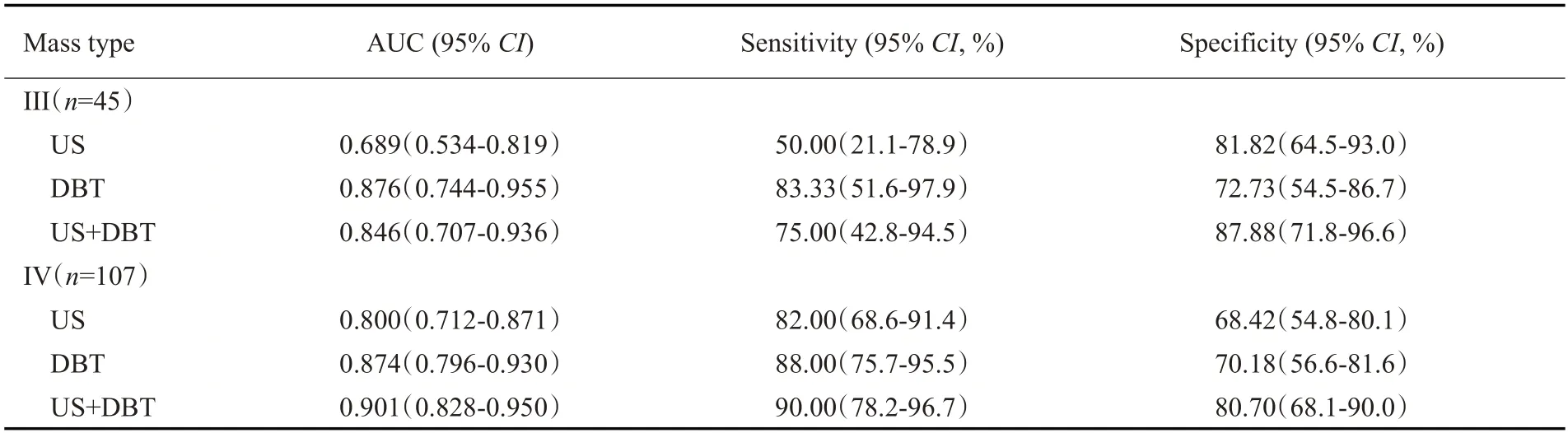
表5 US、DBT及US+DBT对III、IV型乳腺囊实性肿块诊断效能对比Tab.5 Comparison of the diagnostic efficacy of US,DBT,US+DBT in breast complex cystic and solid mass of Type III and Type IV
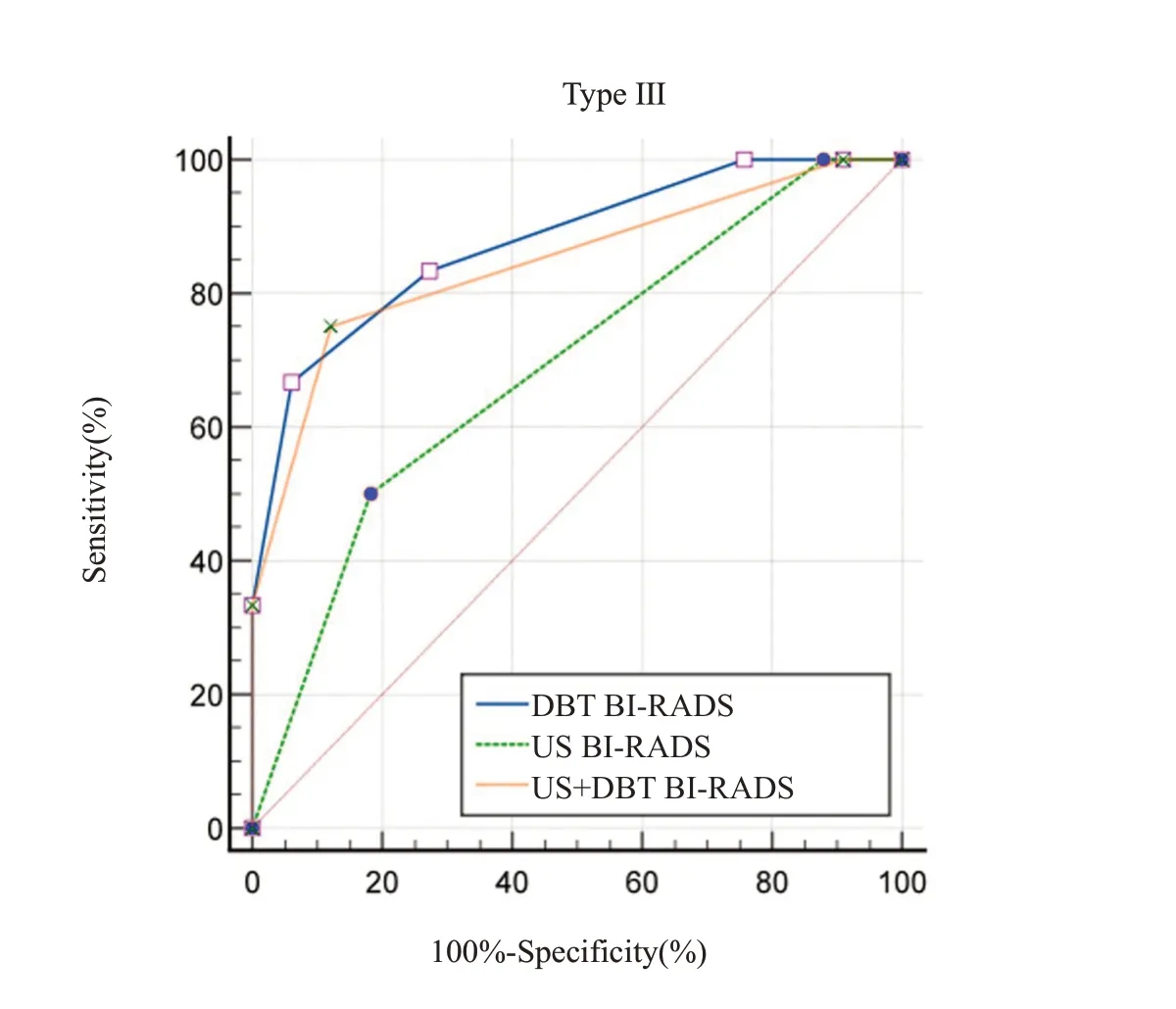
图5 US、DBT、US+DBT 诊断III型乳腺囊实性肿块的ROC曲线Fig.5 ROC curve of US,DBT,and US+DBT in diagnosis of Type III breast complex cystic and solid mass.
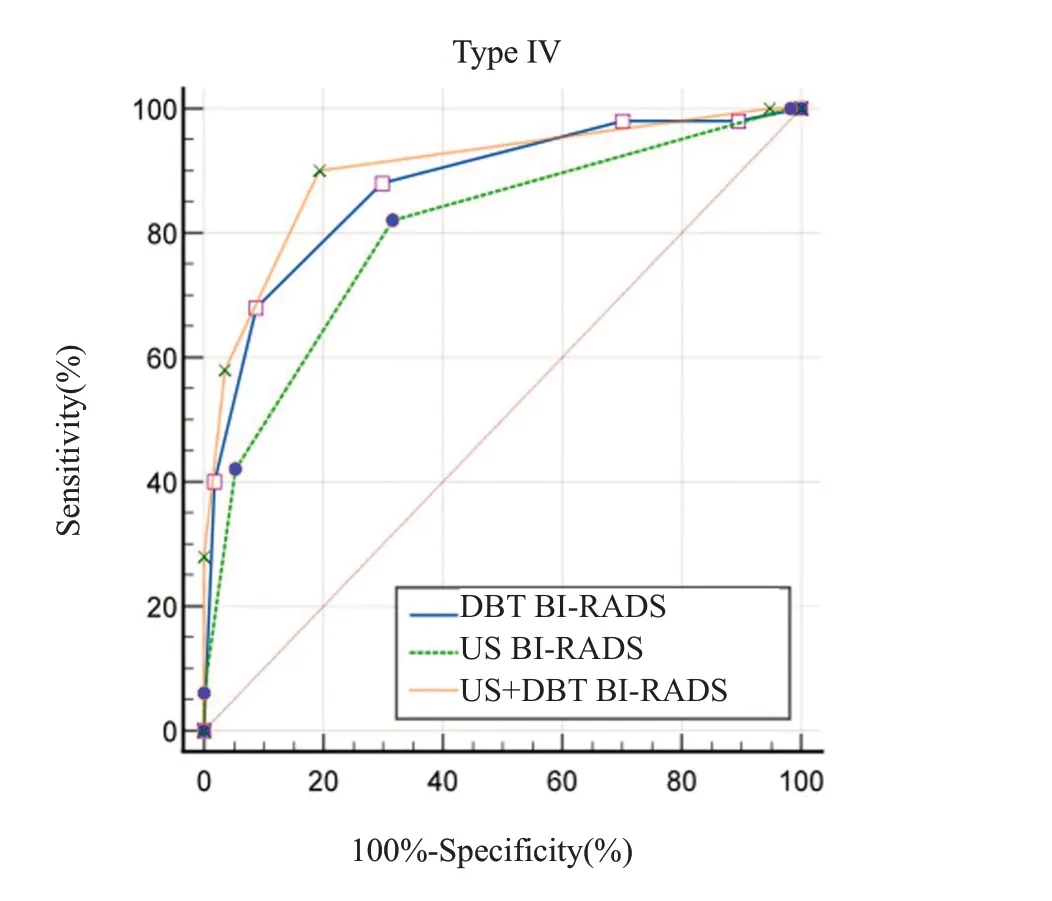
图6 US、DBT 及US+DBT 诊断IV 型乳腺囊实性肿块的ROC曲线Fig.6 ROC curve of US,DBT,and US+DBT in diagnosis of type IV breast complex cystic and solid mass.
3 讨论
本研究乳腺囊实性肿块恶性率为30.4%,与既往文献报道[1-2,7]乳腺囊实性肿块恶性率为22%~40%基本一致。本研究I型、Ⅱ型、Ⅲ型和Ⅳ型乳腺囊实性肿块阳性预测值分别为0、22.2%、19.3%和38.0%。有研究报道4型的阳性预测值分别为6.3%、14.8%、16.7%、34.4%[8];也有研究报道4型的阳性预测值分别为30.6%、16.3%、58.4%、47.7%[5]。我们认为,不同研究中各型阳性预测值存在差异,一方面与超声分型主观性强、缺乏统一标准相关,另一方面与各型所占比例及样本数据的不同相关。本研究中I型的阳性预测值为0,分析原因为I型纳入病例均为厚壁型,缺乏厚壁分隔型病例。本研究超声特征分析中,年龄>50岁、III型或IV型、直径>20 mm、形态不规则、非平行生长、边缘不光整、钙化、肿块内血流以及异常腋窝淋巴结与恶性病变高度相关,这与既往研究一致[5,9-10]。
DBT是一种新的乳腺X线三维成像技术,它克服了全视野数字化乳腺X线摄影对致密型乳腺不敏感的缺点,增加了病灶细节的显示率及结构扭曲、非对称致密影的检出率,能发现在全视野数字化乳腺X线摄影上表现为局灶性不对称的肿块[11-12]。既往研究显示对于致密型乳腺病变,DBT较全视野数字化乳腺X线摄影具有更高的检出率和敏感度,且DBT对肿块的细节显示更清晰[13-15]。DBT对乳腺囊实性肿块诊断研究文献报道不多,本研究DBT特征分析中,年龄>50岁、直径>20 mm、形态不规则、边缘不清晰、高密度、钙化、小梁结构改变、腺体分型与恶性病变高度相关。
US无辐射,可重复性强,适用人群广,对导管内病变、微小病变、尤其是囊性病变等的显示要优于DBT检查[16-17],且可显示病灶内及周围血流信号。本研究中DBT漏诊10个肿块,均为良性病变,包括6个乳腺腺病、2个纤维囊性变、2个导管内乳头状瘤,漏诊肿块的最大径均小于10 mm,腺体背景均为致密型乳腺,其中I型1个(8.3%,1/12),III型3个(6.4%,3/47),IV型6个(5.7%,6/106)。表明DBT在致密型腺体中,对微小良性病变及含囊性成分较多的病变容易漏诊。但US主观性强,同时对微小钙化、结构扭曲及不对称致密影不敏感。虽然US也能检出钙化灶,但其检出钙化灶与实际钙化灶往往不相符,且不能判断其性质[18]。而DBT对钙化的检出较敏感,能更精准地判断钙化的形态、大小及分布。本研究中有11例病变DBT检出了钙化,而US未显示钙化,包括7个良性病变和4个恶性病变,其中1例包裹性乳头状癌被US误判为良性。有研究显示DBT对0级致密型乳腺的诊断效能要优于US,DBT可降低良性病变的活检率并减少短期随访[19]。本研究中US、DBT对乳腺囊实性肿块良恶性判别的AUC 值分别为0.806、0.880,结果表明DBT对乳腺囊实性肿块良恶性判别的诊断效能优于US。
US、DBT各有利弊,若能优势互补,可显著提高乳腺病变诊断的准确率、敏感度和特异性。多项研究显示,US、DBT联合可提高乳腺病变的诊断效能[20-22]],但专门针对乳腺囊实性肿块良恶性判别的DBT研究不多。本研究中US+DBT诊断乳腺囊实性肿块的AUC值为0.903,高于US和DBT,二者联合明显提高了乳腺囊实性肿块良恶性判别的诊断效能,这与既往研究[23]相符。I、II型乳腺囊实性肿块以囊性成分为主,大部分肿块形态规则、边缘光整、无钙化,US、US+DBT对其诊断效能相当,都高于DBT,表明US对I、II型乳腺囊实性肿块的诊断效能要高于DBT。DBT、US+DBT诊断III、IV型乳腺囊实性肿块的AUC值均高于US,表明DBT对实性成分较多的囊实性肿块的诊断效能要高于US。但US+DBT 诊断III 型乳腺囊实性肿块的AUC 值低于DBT,分析原因可能为III型乳腺囊实性肿块在US上的表现(囊性成分>50%)容易给诊断医师造成误判。
总之,DBT对乳腺囊实性肿块良恶性判别的诊断效能要优于US,US、DBT两者联合可明显提高诊断的准确性,增加诊断的敏感度和特异性。