高近附加设计多焦软性角膜接触镜与角膜塑形镜对近视儿童调节的影响△
2023-06-06陈云云丁程璐李雪黄莹莹陈浩保金华
陈云云 丁程璐 李雪 黄莹莹 陈浩 保金华
(1. 温州医科大学附属眼视光医院 国家眼耳鼻喉疾病临床医学研究中心 温州 325027;2. 温州医科大学-依视路联合研究中心 温州 325027)
临床上,角膜塑形镜(简称OK 镜)是长期以来公认的近视防控措施,可以延缓儿童眼轴增长30%~60%[1-2]。不少研究[3-6]发现多焦软性角膜接触镜(简称多焦软镜)亦具有良好的延缓近视进展效果。OK 镜和多焦软镜的近视防控机制可能与周边视网膜近视离焦有关。有研究[7]还发现,OK 镜对较高度数患者的近视控制效果更好,可能是因为较高度数近视患者配戴OK 镜后可获得更高的周边视网膜近视离焦量。多焦软镜相关研究[8]也发现,周边近附加度数越高,其近视防控效果越好。因此,高周边近附加量设计的多焦软镜逐渐应用于临床控制儿童近视进展[9]。
有研究表明,调节反应减少、调节滞后量增加[10-11]以及调节微波动增加[12-13]是近视发生、发展的潜在危险因素。OK 镜可减少调节滞后量[14],但对调节微波动影响的报道较少。而多焦软镜由于设计繁多,对调节影响的结果也不尽相同[15-17]。既往研究报道的多焦软镜的近附加设计大多在+3.00 D 以内,而更高近附加量设计的多焦软镜对儿童调节反应特征的影响甚少报道。既往研究对比了多焦软镜与OK 镜对像差[18]、周边屈光和近视防控效果[19]的影响,而对调节影响研究甚少。因此,本研究的目的是以单焦软性角膜接触镜(简称单焦软镜)为对照,探索一种高近附加设计多焦软镜对近视儿童调节反应和调节微波动的影响,并与OK 镜比较,分析此2种近视防控接触镜对调节影响是否存在不同。
1 资料与方法
1.1 试验对象 受试者入选标准:年龄8~13 岁、近视度数-4.50~ -1.00 D、散光≤0.75 D、矫正视力≥0.8、双眼屈光参差量<1.00 D;角膜平K 值39.50~46.00 D、眼压10~21 mmHg(1 mmHg=0.133 kPa)、泪膜破裂时间≥5 s;排除眼部其他疾病及眼部手术史;无OK 镜配戴史、阿托品滴眼液用药史等近视防控史。受试者在试验前获悉试验目的、方法和可能的结果,并签署《知情同意书》。试验过程符合《赫尔辛基宣言》,已通过温州医科大学附属眼视光医院伦理委员会审批。
1.2 试验流程 所有受试者在配戴全矫单焦框架眼镜1 周后,分别在不同随访点(间隔≥1 d)验配并评估3 种接触镜,其顺序如下:单焦软镜(SVSCL;ACUVUE@ ADVANCE TM, Johnson & Johnson,USA)、 多 焦 软 镜(MFSCL;Ocufilcon, ArtMost,Taiwan, China) 和OK 镜(Emerald series, Euclid,Herndon, USA)。MFSCL 为渐进式的周边近附加设计,近附加量为8~20 D[20]。
受试者在验配前均进行眼位、主觉验光、裂隙灯及眼底检查、角膜地形图、眼压等检查,排除配戴角膜接触镜的禁忌证。多焦软镜验配采用试戴片进行配适评估,确定配适良好,镜片处方度数要求戴镜验光为平光。OK 镜的处方根据试戴片配适评估来确定,指导戴镜时间至少为8 h/d。
1.3 检查项目 单焦软镜及多焦软镜均在验配当天戴镜30 min 后,在戴镜状态下进行各项目检查,2种镜片的评估时间间隔至少1 d。验配OK 镜后,在戴镜1 个月后,在裸眼状态下进行各项目检查。
①角膜地形图:实验室处于暗环境,采用Sirius角膜地形图仪(CSO, Costruzione Strumenti Oftalmici Srl,Florence, Italy)测量右眼角膜形态。测量至少3 次,选择3 张图像质量最佳的图片。
②调节测量:采用开放式红外自动验光仪(WAM-5500;Grand Seiko Co., Ltd., Japan)分别在0 D、3 D、6 D 调节刺激下测量受试者右眼(遮盖左眼)的调节反应和瞳孔大小。调节刺激由安装在Grand Seiko 上马达驱动的两片式Badal 系统诱导[21]。测量过程中,受试眼通过Badal 系统注视4.5 m 处电脑屏幕上由连续单个视标呈现的故事短文;视标字体大小为12 pt,视标呈现速度为150 个/min;每一种调节刺激的测量时间为60 s。测量完成后就短文相关问题向受试者提问,确认测量过程中受试者保持注意力集中。3 种调节刺激的测量间隔至少5 min,嘱受试者视远处视标以放松调节。
1.4 数据处理 基于角膜地形图,分别计算距离角膜顶点鼻侧和颞侧1 mm、2 mm、3 mm、4 mm 处与角膜顶点切线屈光力的差值,作为相对周边角膜离焦量(relative peripheral corneal defocus, RPCD)[19],取3 次测量值。对于调节反应值,删除因眨眼导致的调节异常值后[22],选择2 倍标准差范围内的数据,并计算其平均值和标准差,分别作为调节反应和调节微波动值。3 D、6 D 调节反应值是3 D、6 D 调节反应测量值与0 D 测量值的差值。
1.5 统计学处理 采用SPSS 25.0 统计软件包(SPSS Inc, Chicago, IL, USA)分析数据。采用单组重复测量方差分析(ANOVA)比较3 种矫正方式(单焦软镜、多焦软镜、OK 镜)下调节反应、调节微波动、瞳孔大小、RPCD 的差异,组内两两比较采用Bonferroni法。所有统计检验均以P<0.05 认为差异有统计学意义。
2 结果
本研究共纳入30 例8~13 岁近视儿童,其中男性13 例、女性17 例,平均年龄为(10.2±1.5)岁,平均等效球镜度为(-2.65±0.78)D。
RPCD 在3 种矫正方式间差异有统计学意义(F=154.18,P<0.001),在不同角膜区域间差异有统计学意义(F=61.26,P<0.001),矫正方式与角膜区域的交互作用有统计学意义(F=71.75,P<0.001),这说明从角膜中央到周边,不同矫正方式下RPCD 的变化趋势不同。配戴多焦软镜、OK 镜后,RPCD 变正,即角膜周边近视离焦量增加。多焦软镜的RPCD 在鼻侧3 mm[(5.12±1.70)D]、颞侧4 mm[(3.36±1.16)D]最高,而OK 镜的RPCD 在鼻侧2 mm[(2.38±1.23)D]、颞侧3 mm[(0.99±0.93)D]最高。其中,多焦软镜的RPCD 分别在鼻侧1 mm、3 mm、4 mm,颞侧4 mm处高于OK 镜(P<0.05),多焦软镜与OK 镜两组在鼻侧2 mm、颞侧1 mm、2 mm、3 mm 间差异无统计学意义(P>0.05)。配戴单焦软镜后,RPCD 变负,即角膜周边远视离焦量增加(图1)。
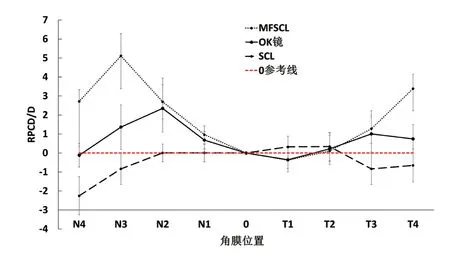
图1 3 种矫正方式下的RPCD MFSCL、OK 镜、SCL 分别代表多焦软镜、角膜塑形镜、单焦软镜。
配戴单焦软镜、多焦软镜、OK 镜后,3 D 调节刺激下的调节反应3 组间差异有统计学意义(F=5.94,P<0.01), 6 D 调节刺激下的调节反应3 组间差异有统计学意义(F=4.81,P<0.05)。2 种调节刺激下3 种矫正方式的两两比较结果均显示,多焦软镜的调节反应比单焦软镜小(P<0.05),OK 镜与单焦软镜、多焦软镜差异均无统计学意义(P>0.05)。
配戴单焦软镜、多焦软镜、OK 镜后,3 D 调节刺激下的调节微波动分别为(0.21±0.06)D、(0.26±0.09)D、(0.21±0.06) D,3 组 间 差 异 有 统 计 学 意 义(F=7.51,P<0.01);6 D 调节刺激下的调节微波动分别为(0.29±0.08)D、(0.34±0.12)D、(0.28±0.09)D,3 组间差异有统计学意义(F=4.36,P<0.05)。2 种调节刺激下3 种矫正方式的两两比较结果均显示,多焦软镜的调节微波动比单焦软镜和OK 镜大(P<0.05),OK 镜与单焦软镜差异无统计学意义(P<0.05)。
配戴单焦软镜、多焦软镜、OK 镜后,3 D 调节刺激下的瞳孔大小分别为(5.97±0.70)mm、(6.11±0.74)mm、(6.17±0.86)mm,3 组间差异无统计学意义(F=2.03,P=0.14);6 D 调节刺激下的瞳孔大小分别为(5.49±0.81)mm、(5.63±0.78)mm、(5.49±0.81)mm,3 组间差异无统计学意义(F=0.61,P=0.55)。
3 讨论
本研究比较渐进式周边高近附加设计的多焦软镜与OK 镜对近视儿童调节反应和调节微波动的影响。在对接触镜矫正评估前,所有受试者均配戴全矫框镜1 周以消除既往矫正方式对调节的影响(如欠矫)。考虑到既往研究[23-24]发现OK 镜配戴1 个月后屈光状态趋于稳定,因此本试验的设计为OK 镜评估在戴镜1 个月后进行。
角膜塑形镜和多焦软镜会改变角膜的屈光分布,引起视网膜周边离焦的变化,从而干预近视进展。潘一果等[20]研究发现,RPCD 与视网膜周边屈光度呈正相关,即RPCD 可以在一定程度上反映视网膜离焦情况。本研究结果显示,配戴高近附加多焦软镜的RPCD 峰值明显高于OK 镜,这也与该多焦软镜的设计符合。从图1 可以发现,多焦软镜和OK 镜配戴后颞侧RPCD 值低于鼻侧,2 种矫正方式的RPCD 以颞侧1 mm 为中心,分别向鼻、颞侧两边逐渐增加,呈现鼻颞分布不对称,推测是由于多焦软镜和OK 镜的颞侧偏位导致。此外,本研究发现单焦软镜配戴后角膜呈现周边相对远视离焦状态。Moore等[25]报道的配戴单焦软镜会产生负球差(即相对中央,周边光线聚焦在视网膜后面),在一定程度上也支持了本研究结果。
本研究发现与单焦软镜相比,OK 镜并没有提高调节反应。关于OK 镜对调节的影响,既往研究结果不尽相同。Felipe等[26]报道18~30 岁成人配戴OK 镜对调节滞后量无影响;Gifford等[27]发现18~30岁成人配戴OK 镜比单焦软镜配戴者的调节滞后量少;Batres等[28]报道8~17 岁青少年配戴OK 镜后其调节滞后量比基线小。研究结果间的不一致,可能是由于调节反应测量方法的不同所致。以上研究均采用主观的动态检影法,容易受检查者的主观判断、被检者的配合度影响。Pereira-da-Mota等[29]用开放式红外验光仪联合Badal 系统来测量调节反应,与本研究方法学相似,其结果也发现配戴OK 镜前后调节反应没有变化。
相比于单焦软镜,渐进式周边高近附加设计的多焦软镜的调节反应值低。既往研究[30]发现,配戴同心双焦设计的多焦软镜后调节滞后量增加,即调节反应下降,与本研究结果一致。该同心双焦设计的多焦软镜与本研究采用的多焦软镜均是镜片中央区为远用屈光矫正,周边区包括正度数附加,但前者周边区包含2 个1.4~1.5 mm 宽度的+2.00 D 近附加环,两环间隔为远用矫正区,而后者周边区为近附加值向镜片边缘逐渐增加的渐进式设计。我们推测调节反应降低可能与镜片周边的近附加有关。本研究采用多焦软镜的正附加峰值落在鼻侧3 mm 和颞侧4 mm,而在测量调节反应时,瞳孔大小在5.63~6.11 mm 范围,因此测量调节反应时可能受到多焦软镜近附加区域的影响。值得一提的是,尽管OK镜的RPCD 峰值比多焦软镜低,但OK 镜与多焦软镜的调节反应无差异。由图1 可见,鼻侧1 mm 至颞侧2 mm 角膜范围内,2 种矫正方式引起的RPCD变化趋势非常相似的,说明中央视网膜的离焦信号可能仍是引起调节的主要线索来源[31]。
本研究发现周边高近附加设计多焦软镜在3 D、6 D 调节刺激下的调节微波动均比OK 镜、单焦软镜高,而OK 镜与单焦软镜无差异。Vera等[30]同样发现,同心双焦设计的多焦点软镜配戴后,在2.5 D、5 D调节刺激下的调节微波动较单焦软镜高。配戴周边高附加设计多焦软镜后,调节微波动增加的可能机制是:首先,渐进式周边高近附加设计的多焦软镜的RPCD 峰值比OK 镜高,导致对比度视力更差[19],模糊阈值和焦深增加,从而导致调节微波动增加[32];其次,多焦软镜引起泪液稳定性下降,从而导致调节稳定性下降[33]。
综上所述,我们比较了渐进式周边高近附加设计的多焦软镜与OK 镜对调节反应和调节微波动的影响,结果显示这2 种用于近视防控接触镜的调节反应特征不同,提示多焦软镜的周边高近附加设计会对配戴者的调节反应产生一定影响,这将为进一步探索近视防控的机制提供依据。然而,我们的研究也存在一些不足:①不同矫正方式的顺序并非随机,可能对结果造成一定的偏倚;②多焦软镜和单焦软镜的配戴时间仅30 min。但既往研究[34]发现,接触镜配戴30 min 后泪膜趋于稳定,因此本研究评估接触镜对人眼短期效应的适应时间采用30 min。③本研究结果仅反映中低度近视儿童(近视范围在-4.50~-1.00 D)配戴近视防控接触镜后的调节状态,对于更高近视度数儿童戴镜后的调节反应有待进一步研究。
