限制输血与积极输血治疗急性上消化道出血的疗效比较
2023-06-02涂志超
涂志超
(井冈山大学附属医院输血科,江西 吉安 343000)
急性上消化道出血(acute upper gastrointestinal bleeding)是临床常见的急腹症,患者会出现大量失血,并伴有失血性休克症状。临床及时止血、补充血容量是主要治疗方法[1]。输血是临床补充血容量的有效方法,对挽救患者生命具有重要的作用[2]。但因个体差异,血液成分存在一定差异,可能会出现不良反应,增加输血风险[3]。因此,选择科学、合理的输血方式是临床治疗急性上消化道出血的关键。临床上主要有积极输血、限制输血两种输血方式,但关于两种输血治疗效果、再出血风险方面的研究仍然存在争议,如何科学合理选择是当前临床迫切需要解决的问题之一[4,5]。本研究结合2021 年1 月-2022 年10 月我院诊治的80例急性上消化道出血患者临床资料,探究限制输血与积极输血治疗急性上消化道出血的疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取2021 年1 月-2022 年10 月井冈山大学附属医院诊治的80 例急性上消化道出血患者为研究对象,采用随机数字表法分为对照组和观察组,各40 例。对照组男23 例,女17 例;年龄25~69 岁,平均年龄(48.19±2.01)岁。观察组男21 例,女19 例;年龄24~67 岁,平均年龄(48.01±1.76)岁。两组性别、年龄比较,差异无统计学意义(P>0.05),具有可比性。本研究经过医院伦理委员会批准,患者自愿参加本研究,并签署知情同意书。
1.2 纳入和排除标准 纳入标准:①均符合急性上消化道出血诊治标准[6];②均符合输血指征[7];③发病至入院时间小于12 h。排除标准:①合并严重感染者[8];②合并上消化道出血史患者[9];③合并血液系统疾病者。
1.3 方法 两组患者均进行呼吸道异物清除,保持呼吸道通畅,同时在吐血时,指导患者头偏向一侧,并进行心电监护,快速建立静脉通道,静滴生长抑素、质子泵抑制剂以抑制胃酸分泌[10]。密切观察两组患者输注过程中生命体征以及病情进展情况,可依据血红蛋白相应调整输血量。
1.3.1 对照组 采用积极输血治疗:当患者体内血红蛋白含量小于90 g/L 时,开始输注红细胞混悬液与血浆,输注目标是血红蛋白含量升至90~110 g/L,则以4000 ml/d 给予患者静脉晶体补液。
1.3.2 观察组 采用限制输血治疗:密切观察患者血红蛋白,当血红蛋白含量小于70 g/L 时,开始输注红细胞悬液与血浆,输血量控制在失血量的1/3~1/2,血红蛋白含量保持在70~90 g/L 时,更换为晶体补液,输入量为失血量的1/3~1/2。
1.4 观察指标 比较两组止血效果、凝血功能指标(APTT、PT、FIB、TT)、血液流变学(红细胞比容、血浆黏度)、再出血危险(Blatchford)评分以及不良反应(发热、细菌感染、过敏、肺部感染)发生率。
1.4.1 止血效果 止血成功:血压恢复正常,无反复呕血,休克症状减轻,且脉搏小于90 次/min,胃引流管颜色变清,同时通过胃镜检查确定无出血[11]。
1.4.2 再出血危险 采用Blatchford 评分[12],依据呕血、黑便次数、粪便颜色、肠鸣音、胃管内引流颜色评定,总分10 分,评分越高则表示患者再出血风险越大。
1.5 统计学方法 采用统计软件包SPSS 21.0 版本对本研究数据进行处理,符合正态分布的计量资料采用()表示,组间比较行t检验;计数资料采用[n(%)]表示,组间比较行χ2检验;以P<0.05 表示差异有统计学意义。
2 结果
2.1 两组止血效果比较 观察组止血成功率为95.00%(38/40),高于对照组的82.50%(33/40),差异有统计学意义(χ2=4.394,P=0.021)。
2.2 两组凝血功能指标比较 两组治疗后APTT、PT、TT 均低于治疗前,FIB 高于治疗前,且观察组APTT、PT、TT 均对照组,FIB 高于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组凝血功能指标比较()
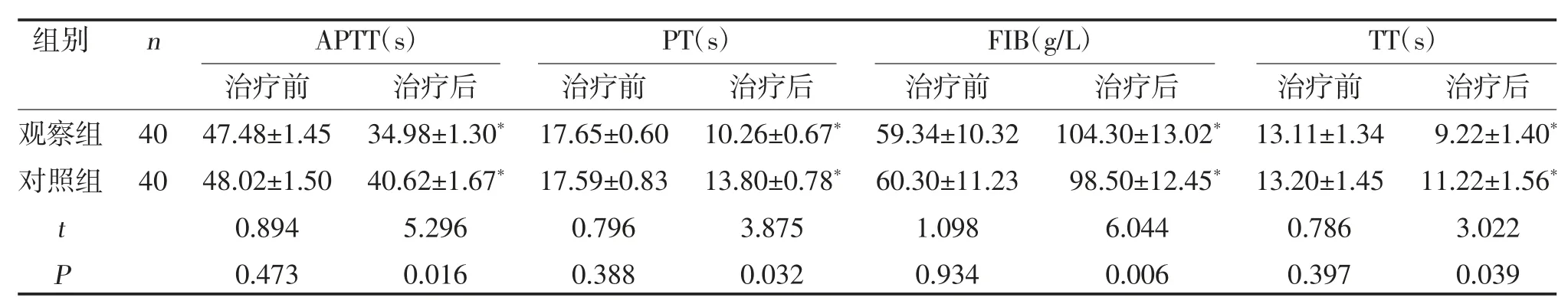
表1 两组凝血功能指标比较()
注:与同组治疗前比较,*P<0.05
2.3 两组血液流变学指标比较 两组治疗后红细胞比容、血浆黏度均高于治疗前,且观察组高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组血液流变学指标比较()
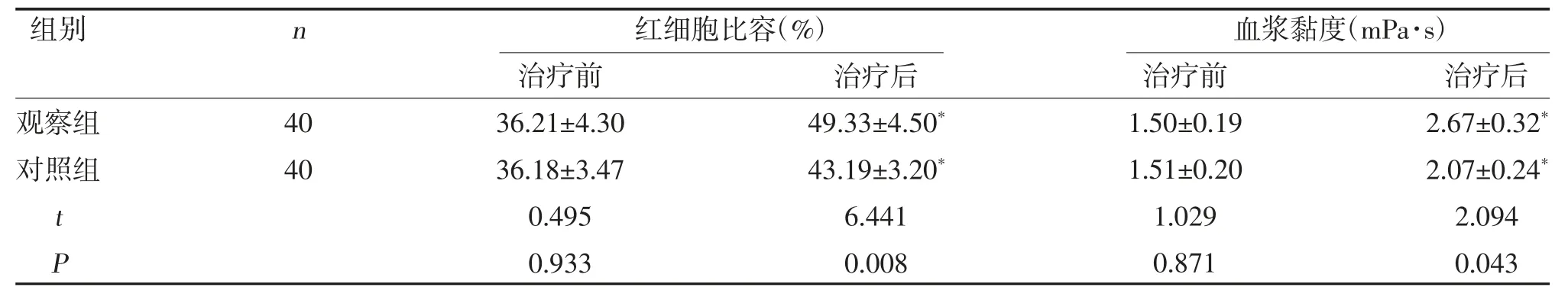
表2 两组血液流变学指标比较()
注:与同组治疗前比较,*P<0.05
2.4 两组再出血风险比较 治疗3 d 后,观察组Blatchford 评分为(2.43±0.34)分,低于对照组的(4.87±1.20)分,差异有统计学意义(t=3.995,P=0.029)。
2.5 两组不良反应发生率比较 观察组不良反应发生率低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组不良反应发生率比较[n(%)]
3 讨论
急性上消化道出血由多种因素所致,临床患者多以呕血、黑便等为主要症状[13]。相关研究显示[14],急性上消化道出血患者病死率高达40%以上,且再出血风险超过50%。加之该疾病发展快速,故临床应及时快速止血,阻止疾病的发展,以降低失血性休克、死亡的发生风险。输血治疗主要是通过输注血浆、红细胞等血液制品,以补充患者血容量、激活机体凝血机制,改善循环衰竭症状,以实现止血目的[15]。研究证实[16],人体失血量小于1000 ml 时,血容量可在24~48 h 内恢复。因为在人体血容量减少时,机体组织间液可快速转移至血管以补充血容量。该时间段内从理论上分析,无需输血治疗。因此,临床有限制输血、积极输血两种补充血容量方式。但两种输血方式治疗急性消化道出血的优劣势尚未完全明确,需要临床进一步研究证实。
本研究结果显示,观察组止血成功率高于对照组(P<0.05),表明与积极输血治疗比较,限制输血治疗急性消化道出血的止血效果确切,具有相对较理想的效果。分析认为,积极输血量较大,会稀释机体内凝血因子,从而影响凝血功能,进而影响止血效果[17]。同时两组治疗后APTT、PT、TT 均低于治疗前,FIB 高于治疗前,且观察组APTT、PT、TT 均对照组,FIB 高于对照组,差异有统计学意义(P<0.05),提示限制输血可改善凝血功能指标,缩短APTT、PT、TT,增加FIB,从而促进机体自我修复,改善血液循环,快速纠正缺血性休克症状,该结论与梁波[18]的报道相似。分析认为,限制输血量相对较少,可避免输血过量引起的凝血功能紊乱,促进止血功能提升。治疗后,两组红细胞比容、血浆黏度均高于治疗前,且观察组高于对照组(P<0.05),可见急性消化道出血应用限制输血治疗可改善血液流变学指标,增加血液黏度、红细胞比容,快速改善机体供养环境,从而预防出血造成的不良事件。治疗3 d 后,观察组Blatchford 评分低于对照组(P<0.05),提示应用限制输血治疗患者再出血风险低,具有相对更优的远期疗效,考虑原因为限制输血有效控制输血量,不会对凝血因子进行过度稀释,会促进凝血功能,从而降低凝血功能下降造成的再出血风险。同时,如果在血容量已恢复时,积极输血可能会造成门静脉压升高,会一定程度增加再次出血风险。观察组不良反应发生率低于对照组(P<0.05),提示限制输血治疗的不良反应少,具有较高的治疗安全性。究其原因,可能是由于输血量相对较少,在正常维持器官血供需求的同时,又预防了因大量输血造成的不良反应。
综上所述,限制输血与积极输血治疗急性上消化道出血临床疗效存在差异,限制输血的止血效果更好,且可促进凝血功能和血液流变学指标改善,降低再出血及不良反应风险。
