老年脆性骨折患者自我效能现状及影响因素分析
2023-05-31闫苗苗陶秀彬
闫苗苗,陶秀彬
(皖南医学院第一附属医院 弋矶山医院 1.手足踝外科;2.护理部,安徽 芜湖 241001)
脆性骨折是指骨质疏松导致骨质量、骨密度及骨强度下降,在遭受低能量或者非暴力时发生的骨折[1],具有病死率高、治愈率低、生活质量差、康复费用高等特点,发生率随年龄的增长而呈现上升趋势[2-3]。脆性骨折患者的增加,直接给家庭和社会造成巨大的经济和照护负担。通过管理可调整的风险因素,如定期负重锻炼,增加钙和维生素D摄入,减少吸烟和饮酒等可预防脆性骨折发生[4]。
自我效能是指一个人在组织和实施健康行为活动时,应对困难的能力[5]。自我效能越高的人,越能坚持健康行为,提高自我效能是获得积极健康行为的有效途径[6]。本研究旨在探索脆性骨折患者自我效能的影响因素,针对影响因素进行护理干预,从而提高患者自我效能水平,促进患者康复,也为医护人员针对脆性骨折患者的健康教育提供参考依据。
1 对象与方法
1.1 研究对象 采用方便抽样法选取2020年5月~2021年9月某省级三甲综合教学医院骨科住院患者210例作为研究对象,纳入标准:①根据中国骨质疏松性骨折诊疗指南,确诊为脆性骨折的患者[7];②年龄≥60岁;③具有良好的沟通能力;④自愿参与本研究。排除标准:①患有严重心、肺、肾等多脏器功能障碍的重症患者;②语言沟通障碍或精神疾病史;③不能配合问卷调查者。
1.2 研究工具
1.2.1 一般情况调查表 患者一般资料包括性别、年龄、职业、受教育程度、家庭月收入情况、付费方式、骨折部位及治疗方法等。
1.2.2 骨质疏松症自我效能量表(Osteoporosis Self-Efficacy Scale,OSES) Horan等编制,胡蓉芳等[8]汉化,用于评估执行骨质疏松相关的功能锻炼和摄钙行为的自信程度。共2个分量表19个条目(锻炼自我效能9个条目、食钙自我效能10个条目),采用Likert 5级评分,从“完全没有信心”到“非常有信心”依次计1~5分,得分越高,患者的信心越大,各分量表均分为实际得分除以条目数,均分越高,患者自我效能越好。总量表Cronbach α系数为0.940。
1.2.3 老年慢性疾病健康赋权量表 杨阳等[9]编制,共5个维度26个条目(责任信念4个条目、获取支持6个条目、增长知识6个条目、参与治疗5个条目、重建自我5个条目),采用Likert 5级评分,从“完全不重要”到“非常重要”依次计1~5分,得分越高,患者的健康赋权能力越高,对疾病、生活及健康的调控能力越好。Cronbach α系数为0.927。
1.3 资料收集和质量控制 本研究通过医院伦理审查,患者签署知情同意书,所有问卷均由经过培训的骨科专科护士发放及回收,向患者解释填写问卷的目的及注意事项,问卷采用匿名方式,仅用于研究使用,对于填写困难者,由研究者解释并协助其填写。剔除无效问卷。共发放215份问卷,回收有效问卷210份,有效回收率97.67%。

2 结果
2.1 老年脆性骨折患者自我效能与健康赋权的得分情况 老年脆性骨折患者自我效能现状见表1。自我效能总分为(55.14±12.47)分。

表1 老年脆性骨折患者自我效能与健康赋权的得分情况
2.2 老年脆性骨折患者自我效能与健康赋权的相关性 老年脆性骨折患者自我效能与健康赋权及各维度间均呈正相关(P<0.05),见表2。
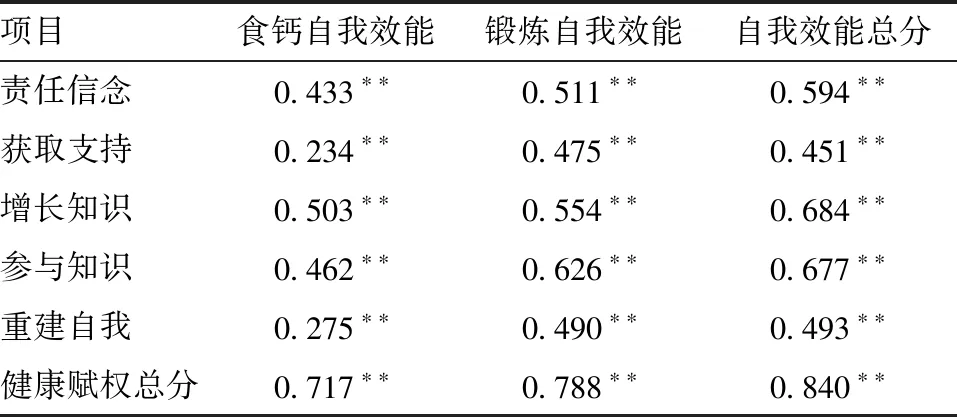
表2 老年脆性骨折患者自我效能与健康赋权相关性分析
2.3 不同特征老年脆性骨折患者自我效能得分比较 不同性别、年龄、治疗方式、文化程度、付费方式、骨折部位、月收入及职业老年脆性骨折患者骨质疏松自我效能差异均有统计学意义(P<0.05),见表3。

表3 不同特征老年脆性骨折患者自我效能得分比较
2.4 老年脆性骨折患者自我效能影响因素的多元线性回归分析 以OSES总分为因变量,单因素分析中P<0.10的变量及健康赋权总分为自变量,进行多元线性回归分析(逐步回归法)。骨折部位和健康赋权为老年脆性骨折患者自我效能的影响因素(P<0.05),可以解释总变异度的72.6%。见表4。

表4 老年脆性骨折患者自我效能的影响因素
3 讨论
3.1 老年脆性骨折患者自我效能现状 由表1可见,老年脆性骨折患者的自我效能总得分为(55.14±12.47)分,其中食钙自我效能(32.89±7.37)分、锻炼自我效能(22.02±8.59)分,均低于常模(33.99±8.70)分、(29.32±9.02)分[8],可能与本次调查对象为骨质疏松性骨折患者的运动功能受限有关。近期研究表明[10],老年人自我效能在采用以饮食和运动为基础的预防性健康行为,包括预防跌倒方面具有预测能力,运动可以通过减少跌倒的发生率,进一步改善骨质疏松症的结局,从而减少跌倒相关性骨折。低自我效能影响钙摄入、运动和其他有助于预防骨质疏松行为的依从性[11]。因此,加强老年人骨骼保健的行为,如运动锻炼、钙和维生素D摄入尤为重要。
3.2 老年脆性骨折患者自我效能的影响因素分析
3.2.1 单因素分析 由表3可知,老年脆性骨折患者骨质疏松自我效能在不同人口学特征间差异均有统计学意义。男性患者自我效能总分高于女性,其中男性锻炼自我效能得分为(23.64±9.22)分,高于女性(20.97±8.01)分,差异有统计学意义(P=0.027),与Solimeo等[12]的研究结果一致。男性食钙自我效能得分为(33.51±8.30)分,与女性(32.48±6.70)分差异无统计学意义(P=0.325),与Doheny等[13]的研究结果一致;与Solimeo等[12]研究结果有差距,其认为女性食钙自我效能高于男性,而男性锻炼自我效能高于女性,分析原因可能与本研究样本量较少有关。表3显示,年龄越大,自我效能越低;教师自我效能最高,务农者自我效能最低;受教育程度越高,自我效能越高;收入越高,自我效能越高;手术治疗者比保守治疗者自我效能高。
3.2.2 多元线性回归分析 脊柱、髋骨、前臂远端和肱骨近端等是脆性骨折最常发生的部位,特别是髋骨骨折,具有高病死率和低治愈率等特点[2]。由表3可知骨折部位中自我效能最高的是上肢骨折(62.56±7.81)分,其次是脊柱骨折(58.47±17.71)分、下肢骨折(56.27±11.03)分,最低的是髋部骨折(51.84±11.20)分,可能与下肢骨折导致肢体活动受限比上肢骨折明显有关。脆性骨折后影响患者锻炼和钙摄入,从而影响患者自我效能。提示医护人员应加强对不同骨折部位的护理干预,特别是具有容易发生严重并发症的髋骨骨折,应着重加强患者功能锻炼及钙摄入饮食指导,提高患者自我效能。
健康赋权能力强调患者积极开发和利用知识,从而获得自身发展和满足,增强自信心,提升自我意识及自我效能,控制疾病、促进健康[9]。在骨科病房,护士在护理和教育患者方面发挥着重要作用,优质的健康教育能够提高患者对疾病的认知水平[14]。由表2、4可知,患者健康赋权是老年脆性骨折患者自我效能的影响因素,其中增长知识和参与治疗与自我效能相关性最高,提示骨科护士可以通过加强患者健康教育,鼓励患者参与治疗,学习疾病相关知识,提高患者健康赋权能力,从而提高自我效能,促进脆性骨折患者康复。研究发现骨科护士骨质疏松症相关的自我效能及健康信念均为中度水平[14],提示骨科医护人员需提高自身的自我效能认知水平,才能更好地教育患者,提高脆性骨折患者的自我效能管理能力。
综上所述,老年脆性骨折患者的自我效能受多重因素影响,其中骨折部位和健康赋权是最重要的影响因素,医护人员应通过针对不同骨折部位的护理干预及提高患者健康赋权能力,从而提高脆性骨折患者的自我效能,促进患者尽早康复。
