躯干巨大神经纤维瘤患者联合预存自体全血及成分血的输血效果案例报道1例*
2023-05-30阮潜瑛李素梅易中梅
阮潜瑛,张 彬,李素梅,易中梅△
1.中国人民解放军陆军军医大学第一附属医院输血科,重庆 400038;2.重庆市忠县人民医院输血科,重庆 404300
神经纤维瘤(NF)是一种罕见的常染色体显性遗传性疾病,由肿瘤抑制基因NF1突变所致[1]。临床特征是患者身体多处出现咖啡色斑,色斑随着年龄增长而增多、增大,瘤体增大的同时伴随疼痛,影响机体正常活动及功能,其发病率为 1∶4 000~1∶3 000,成人外显率接近100%[2]。预存式(贮存式)自体输血又称术前自体备血,指在术前一段时间采集患者血液储存备用,虽其技术成熟、输注安全性高,但是目前多数研究仅集中于“稀有血型孕产妇”“原发性肝癌”等疾病中[3-4]。手术切除是NF患者较好的治疗方式,但瘤体血供丰富,创面大,手术应激性刺激持续时间长,因此,术中失血量极大,血液保障困难[5-6]。为了对抗手术风险,本案例中巨大NF患者采取多种方法备足血液制品供术中输注,为分析预存式自体输血的效果,现报道如下。
1 资料与方法
1.1一般资料 患者,女,25岁,身高163 cm,体质量59 kg,因“腰背部NF”分别于2008、2014年在外院进行包块组织部分切除修复术,手术输血情况不详。2015年9月在中国人民解放军陆军军医大学第一附属医院(以下简称本院)进行NF部分切除术(以下简称前次手术),切除范围15.0 cm ×30.0 cm,术中失血约5 000 mL,术中输血4 450 mL,输血后发生中度过敏反应。病理检查诊断为NF,术后瘤体明显变小。2021年4月7日,因“背部NF 25年,切除后复发加重2年”入院,拟再次手术治疗。检测血常规、肝肾功:血小板计数158×109/L,白细胞计数5.44×109/L,中性粒细胞计数3.51×109/L,其余检测指标均正常。
1.2方法 多学科联合会诊,对患者进行全面评估,其中输血科针对巨大瘤体切除后瘤体含血量的损失及手术过程中的失血情况进行了评估,给予了全面的围术期血液管理方案的建议,包括术前备血、术中减少失血及自体血液的合理回输等。
1.2.1血管栓塞术 术前进行NF供血血管栓塞术,减少术中失血。4月23日在局部麻醉下进行躯干NF供血动脉(双侧胸廓内、双侧第7、8、9肋间动脉)栓塞术,术后出现发热、休克血压,给予扩充血容量等抗休克、抗感染治疗后病情平稳。
1.2.2自体血液预存 短期内预存自体血,根据血液采集后血容量恢复期长短进行,全血、新鲜冰冻血浆、单采血小板恢复期分别为1~3 d、24 h、0 d,按照该顺序采集、预存。(1)自体全血预存。采用一次性塑料采血袋,从肘部静脉穿刺采集静脉全血200 mL,间隔2 d采集1次。由于血管条件不佳,第2次仅采集了150 mL,针头堵塞,合计预存全血350 mL,未达到采集目标量400 mL。肘部轻微淤青,无肿痛等症状。(2)自体血浆预存。使用南格尔血液成分分离机,连接颈内静脉插管采血端,采集自体血浆,采集及回输速度均设置为60 mL/min,采集3个循环,全血循环量1 268 mL,用时35 min,收集600 mL新鲜血浆,放入-30 ℃冰箱保存备用。(3)自体血小板预存。连接颈内静脉插管采血端,进行单采血小板采集。采集及回输速度分别设置为70、 60 mL/min,血小板采集系数设置为75%,采集4个循环,全血循环量2 070 mL,用时47 min,收集单采血小板1个治疗单位,放入专用血小板振摇箱,振摇保存备用。
1.2.3异体血液成分准备 手术前1~3 d,用患者全血标本与献血员标本进行交叉配血,准备同血型悬浮红细胞20 U,同时准备同血型冰冻血浆5 000 mL备用。
2 结 果
2.1NF手术切除 患者于2021年4月26日在全身麻醉下进行躯干巨大NF切除术+局部皮瓣转移术+瘤体反取中厚皮片移植术+KCI负压引流术。手术顺利,术中可见部分瘤体侵入肌肉组织内,切除范围68.0 cm ×56.0 cm ×5.5 cm,余约46.0 cm ×46.0 cm创面待植皮;反取瘤体皮片回植于创面,缝合切口,安装KCI负压引流装置,包扎固定,送入重症监护病房。
2.2术中失血与输血情况 术中失血约3 000 mL,输入血液成分包括悬浮红细胞12 U、自体全血350 mL(等于1.75 U悬浮红细胞及175 mL血浆)、血浆1 570 mL(其中冰冻血浆970 mL,自体血浆600 mL);2次手术输血后情况对比,术后4 h凝血酶原时间(PT)均处于正常范围,前次手术术后4 h PT较术前下降,差异有统计学意义(t=18.94,P<0.05),本次手术术后PT较术前上升,差异有统计学意义(t=43.72,P<0.05);本次手术较前次手术输入血液总量减少850 mL,且无输血反应发生。见表1。
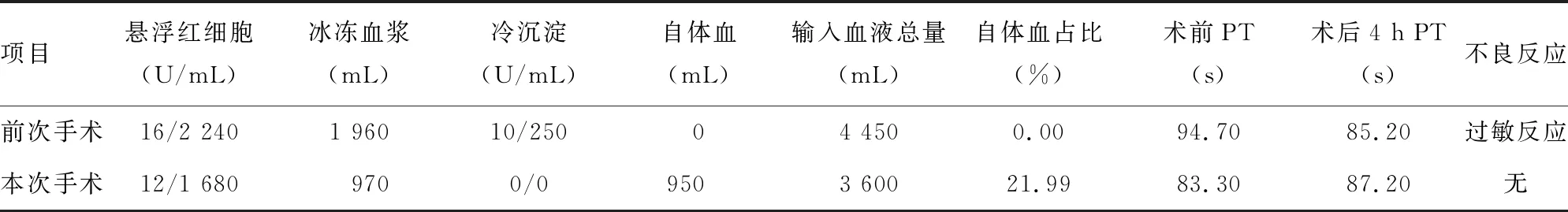
表1 患者前后两次手术输血情况及不良反应比较
2.3治疗结局 本次手术患者生命体征平稳,24 h后转入普通病房,继续给予抗感染及营养支持治疗,恢复较好,2021年5月14日准予出院,有2.5 cm ×5.5 cm大小创面未完全愈合,定期门诊换药随访,2021年6月1日创面完全愈合,患者回归正常生活。本次手术患者手术前后外形改变对比见图1。
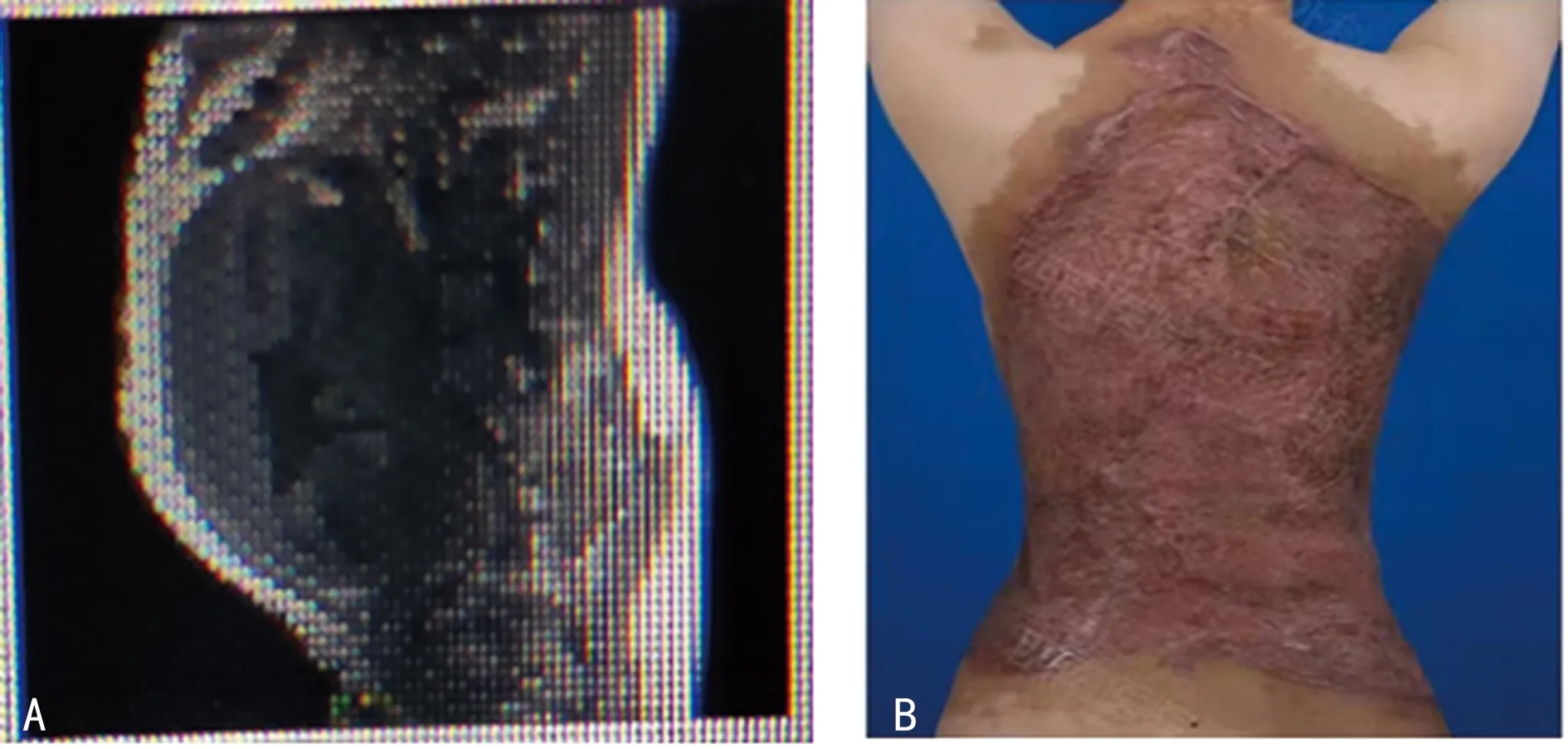
注:A为手术前脊柱MRI侧位;B为手术后背侧外形。
3 讨 论
NF患者不属于急诊手术,具备自体输血的条件。本例患者基础血压为正常的低值(97/64 mm Hg),前期有过休克血压的表现(见1.2.1),稀释式自体输血可能再次导致低血压发生[7];手术创面大,持续时间长,创面血液暴露在空气中相对时间较长,加之患者白细胞计数及中性粒细胞计数均升高(见1.1),回收式自体输血有细菌污染的风险。但患者手术需要输注大量血液,由于自体输血的安全性高,加之血液资源长期处于紧缺状态,预存式自体输血是该患者优先选择的输血方式。该患者曾在本院进行过一次瘤体切除手术,有贮血指征,但在多学科专家会诊确定手术方案后才能开始贮血,使预存自体血的时间相对缩短,预存血量未达到预期目标。因此,应将此类患者自体输血评估时间前移,入院即评估,尽早储备全血,完成红细胞类血液预存。择期手术患者一旦决定手术,提前1个月可开始预存自体血浆和全血,这两种血液成分有效期长,手术时需求量大,术前能储存足量的自体血,就不必输注异体血液[8]。单采血小板提前3~5 d预存,预存1个治疗单位的血小板,血小板计数仅下降(14~20)×109/L,24 h后又恢复到预存前的水平,不会影响患者手术的出凝血安全[9-10]。若仅用于促进创面愈合及移植皮片的存活,只需预存1/5个治疗单位的血小板即可满足需要[11],以减少输血风险,节约血液资源。
本研究结果显示,本次手术输入的红细胞为13.75 U,血浆为1 745 mL,虽然红细胞输入量小于评估的损失量15 U,但血浆输入量大于损失血浆量1 500 mL,出入总量基本平衡,符合输血原则。患者创面大,手术时间长,术中缺乏皮肤覆盖,血浆的无形损失量无法评估,未计算在失血量中;随着瘤体的切除,瘤体内含的血液一起被移除,参与循环的血容量减少,同时组织需要量减少,这部分瘤体的移除是否能增强机体对失血的耐受还需更加深入的研究。本案例手术考虑前述2个方面情况的特殊性,同时通过观察生命体征是否平稳来判断输入量是否恰当[10]。患者在手术后的24 h,生命体征平稳,转入普通病房,说明输血方案合理。输注异体血液成分可能产生免疫性抗体,发生输血不良反应,异体血输注越多,发生风险越大。避免输血不良反应发生是自体输血的主要优势之一。本研究结果显示,与前次手术比较,本次手术自体血输注量虽然仅占全部输血量的21.99%,但成功地避免了输血不良反应的发生,减轻了患者痛苦,降低了手术风险,更好地保障了手术安全。
与前次手术(15.0 cm×30.0 cm)比较,本次切除范围(68.0 cm×56.0 cm×5.5 cm)较大,但输注的血液总量较前次手术减少850 mL,与文献观点“输注预存自体血可以减少血液输注量”契合[12];同时,对于患者的手术方案及围术期的血液管理,较前次手术均得到优化。2次手术后PT均在正常值范围。本次手术术前短期内预存全血、血浆及单采血小板成分,术中输入自体血液量占输入总量的21.99%,术后4 h PT较术前明显上升,差异有统计学意义(P<0.05),说明术前预存自体血液不会影响凝血功能,术中回输自体血液有助于机体对抗失血对凝血机制的干扰,有利于凝血功能稳定性调节,与文献[12-13]报道一致。
预存的全血、自体血浆均在术中回输,血小板却未进行回输,是因为整个手术过程中血小板计数下降幅度较小,最低值为94 ×109/L,未达到需要补充血小板的程度。近年来,富血小板血浆(PRP)在促进创面愈合中的应用均取得了较好的效果[14]。自体单采血小板与自体PRP成分一致,患者创面极大,又进行了反取皮片的移植,将单采血小板转换为自体PRP,对促进皮片的存活及创面生长具有十分积极的作用[15]。但本案例中血小板未得到利用,一方面是单采血小板仅可用于患者输注,并未建立单采血小板用于促进局部创面愈合的相关制度,血袋标签不能转换为自体PRP,无法完成核对等闭环管理[16];另一方面输血科与临床科室衔接不够,血小板术中未进行回输,输血科并未获取信息,未能及时给予建议。输血科作为输血技术的职能科室,既应科普PRP的临床应用方案,也应完善信息系统建设,同一患者预存不同血液成分,使用任意一种后,均将其余品种进行预警标识,每日专职医师进行监管,充分利用自体血液资源,这也是下一步工作需要重点改进的方向之一。
躯干巨大NF是贮存式自体输血的适应证。由于生理上的疼痛及外形损毁性改变,患者生活无法自理。遵循含红细胞的全血采集日距离手术的时间及患者的红细胞再生状况等相关原则,本案例患者在短期内预存多种自体血液成分,先预存了自体全血,为患者争取了相对较长的红细胞恢复时间(≥72 h),再预存血浆及血小板两种成分血,血容量会快速恢复(≤24 h)[9-10],且未影响患者的凝血功能。术中回输效果好,既缓解了异体血液的供血矛盾,又避免了输血不良反应发生。术后外形恢复,回访1年,患者回归正常生活。
