经尿道腔内同期微创手术治疗良性前列腺增生症合并膀胱结石的临床观察
2023-05-29刘吉平张国胜单小辉刘啸雨
刘吉平,张国胜,单小辉,刘啸雨
秦皇岛市抚宁区人民医院泌尿外科,河北 秦皇岛 066300
良性前列腺增生症(benign prostatic hyperplasia,BPH)是引起中老年男性排尿功能障碍最为常见的一种良性疾病,临床多表现为进行性排尿不畅、排尿困难及血尿等。因该病会导致膀胱出口狭窄,潴留尿液中尿酸盐结晶析出、沉淀,最终发展成为膀胱结石[1]。BPH合并膀胱结石具有外科手术治疗的适应证,其手术方式有很多种。2016年1月—2021年7月,抚宁区人民医院对130例BPH合并膀胱结石患者采用经尿道膀胱结石气压弹道碎石术(transurethral barometric trajectory lithotomy, TUBTL)或经尿道膀胱结石钬激光碎石术(transurethral holmium laser lithotripsy, TUHLL),其中65例患者同期行经尿道前列腺等离子双极电切术(transurethral plasmakinetic resection of prostate, PKRP),对所有患者资料进行分析研究,报告如下。
1 资料与方法
1.1 一般资料
选取2016年1月—2021年7月抚宁区人民医院收治前列腺增生合并膀胱结石患者130例,随机分为观察组和对照组,每组65例。观察组65例,年龄60~85岁,平均(70±7.1)岁;对照组65例,年龄61~85岁,平均(71±6.7)岁。所有患者均有不同程度排尿困难、尿频、血尿等症状。均经直肠指检、B超、泌尿系平片(KUB)、泌尿系CT证实BPH合并膀胱结石。前列腺体积40~60 g 47例,60~90 g 62例,>90 g 21例。膀胱结石直径0.7~4.1 cm,平均(2.5±0.9) cm(其中采用气压弹道碎石者膀胱结石直径≥2 cm,钬激光碎石者结石直径<2 cm);单发结石82例(其中采用气压弹道碎石27例,钬激光碎石55例),多发结石48例(均采用气压弹道碎石)。术前国际前列腺症状评分(IPSS)21~32分,平均(27.0±4.1)分,最大尿流率(Qmax)0~11 mL/s,平均(6.1±2.5) mL/s,残余尿量(RU)50~530 mL,平均(160±87) mL。合并原发性高血压65例,心血管疾病51例,脑血管疾病23例,糖尿病35例。
术前常规检查并评估各重要脏器功能,伴有内科疾病者行专科会诊达到有效治疗,根据尿常规及中段尿培养,术前有泌尿系感染予以抗感染治疗。病例选择标准:前列腺体积≥40 g;影像学检查证实膀胱阳性结石,结石最大直径<5 cm;无严重全身疾病,均可耐受手术。排除标准:尿道狭窄;结石最大直径>5 cm及合并输尿管结石。本组研究患者及家属均熟悉本研究,自愿参与,并签署书面知情同意书,本研究经过本院医院伦理委员会审批许可。
1.2 方法
TUHLL+PKRP:脊椎麻醉或全麻,常规取截石体位,丁卡因胶浆润滑尿道,经尿道置入Olympus高清等离子电切镜,术中袋装3000 mL生理盐水低压冲洗,将连接Raykeen−60W钬激光机400 μm光纤通过电切镜操作孔送入,寻见膀胱结石后,给予脉冲射击结石(图1),结石碎块化,用Ellic冲洗出结石。进行PKRP手术(图3),精阜前方电凝标志点,电切功率180 W,电凝功率100 W,切除中叶及6点位深度达前列腺被膜,分别向增生左、右叶拓展,之后完成12点位切除,最后修整精阜前方尿道,Ellic冲洗出切除前列腺组织,完成前列腺切除创面彻底止血,留置F18~F22三腔气囊导尿管,持续膀胱冲洗。前列腺组织送组织病理学检查。术后膀胱冲洗12~48 h,5~7 d拔除尿管。
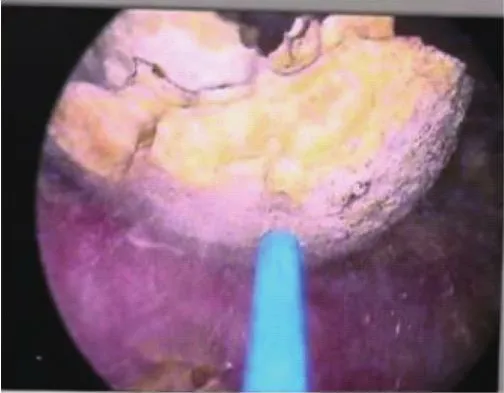
图1 经尿道钬激光碎石Fig.1 Transurethral holmium laser lithotripsy
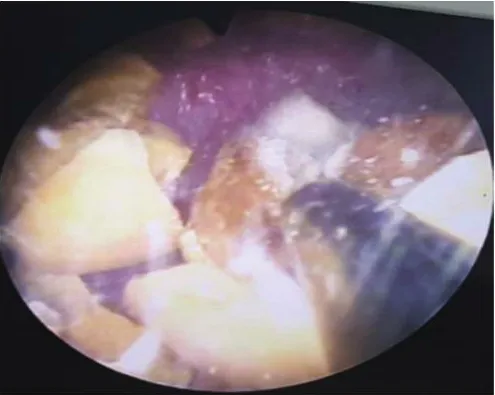
图3 经尿道气压弹道碎石Fig.3 Transurethral barometric trajectory lithotomy
TUBTL+PKRP:麻醉方式、手术体位、膀胱冲洗等同上述。经尿道置入奥林巴斯等离子电切镜后,保留外鞘,撤出电切镜。经电切镜外鞘置入F20肾镜,肾镜进水口连接冲洗盐水。EMS气压弹道碎石机,实芯探针连续脉冲对准结石击碎结石(图2)。可利用外鞘固定结石,从而提高碎石效率,Ellic清理膀胱结石。PKRP过程及术后处理同上。
1.3 观察指标及疗效评价
观察对两组患者的各项手术指标,对两组患者手术前、后以及组间的症状改善情况对比分析。
1.4 统计学分析
数据分析采用SPSS 17.0统计软件。计量资料以均数±标准差(±s)表示,比较用t检验,P<0.05差异有统计学意义。
2 结果
130例患者均手术成功。膀胱结石碎石手术时间8~35 min,平均(17±5.6) min(其中钬激光碎石时间8~20 min,平均(14±3.2) min;气压弹道碎石时间10~35 min,平均(18±6.2) min),前列腺电切手术时间 26~125 min,平 均(65±28.2) min,术 中 出 血60~350 mL,平均(110±54.5) mL,术后住院时间5~8 d,平均(6.9±0.6) d。两组患者术前IPSS、Qmax、RU无显著差异,差异无统计学意义(P>0.05);观察组术后6个月IPSS、Qmax、RU较术前明显改善,差异有统计学意义(P<0.05);观察组患者术后6个月IPSS、Qmax、RU改善效果较对照组更优,差异有统计学意义(P<0.05),见表1。观察组术后复查KUB未见结石复发,无尿失禁、血尿等并发症。复查KUB未见结石复发,无尿失禁、血尿等并发症。术后病理:良性前列腺增生。
表1 两组患者术前、术后6个月以及组间观察指标比较(n=130,±s)Tab.1 Comparison of preoperative and 6 months postoperative indicators between two groups (n=130, ±s)

表1 两组患者术前、术后6个月以及组间观察指标比较(n=130,±s)Tab.1 Comparison of preoperative and 6 months postoperative indicators between two groups (n=130, ±s)
组别观察组(n=65)对照组(n=65)t值P值IPSS/分术前27.0±4.1 26.6±4.9 0.599 0.550术后6个月6.2±1.0 24.7±5.3 27.601<0.001 t值40.268 2.098 P值<0.001 0.038 Qmax/(mL·s−1)术前6.1±2.5 6.8±2.4 1.550 0.124术后6个月19.8±2.6 7.6±2.0 30.259<0.001 t值30.969 2.023 P值<0.001 0.045 RU/mL术前160±87.5 153±77.6 0.457 0.648术后6个月11.9±5.9 124±49.6 14.657<0.001 t值13.619 2.522 P值<0.001 0.013
3 讨论
BPH是一种与年龄密切相关的中老年男性疾病,随着我国社会人口老龄化的加剧,中老年男性前列腺增生症的发病率也逐年增加。继发性膀胱结石是BPH的常见合并症之一,也是前列腺增生患者手术治疗的手术指征之一,BPH合并膀胱结石的患者在基层医院治疗人数不断增多。经尿道前列腺电切术是治疗BPH症的金标准。膀胱结石的治疗方式有多种,往往根据患者病情、结石大小、数量选择不同治疗方式。让每位BPH合并膀胱结石的患者得到安全、有效治疗是基层泌尿外科医生的追求方向。
临床研究表明,治疗前列腺增生合并膀胱结石患者的时候,首先要彻底清除结石,根治前列腺增生,才能避免手术后复发,减少并发症发生率,减轻患者治疗的痛苦[2−3]。随着泌尿内镜技术的发展,多数医疗中心采用一期腔镜同时处理膀胱结石和BPH[4]。膀胱结石多继发膀胱出口梗阻,形成过程往往较长,形状多成圆形或椭圆形。膀胱充盈状态呈球状,碎石过程中易在膀胱内滚动,手术碎石产生一定难度。因此,对膀胱结石碎石方式、设备的选择,碎石经验、技巧的积累,对碎石效率及术后效果也会产生影响。BPH合并膀胱结石微创治疗方式有:经尿道钬激光碎石+前列腺汽化电切、经尿道2 μm激光碎石+2 μm激光切除前列腺、经尿道前列腺电切+经腹腔镜套管针取石等;BPH合并膀胱结石半微创(微创+小切口)治疗方式有:经尿道2 μm激光前列腺剜除术联合小切口膀胱切开取石、等离子前列腺剜除术联合耻骨上小切口膀胱切开取石术等[5]。
2014版中国泌尿外科疾病诊断治疗指南意见,TUHLL是目前膀胱结石的首选方案。钬激光特征是通过脉冲式激光发射器将激光发射源发送到体内结石位置,钬激光器波长2.1 μm,强大的激光能量粉碎结石,同时对其周围组织穿透仅0.4 mm,基本不会对膀胱组织造成损伤。钬激光在电切镜下粉碎膀胱结石视野更清晰、碎石更彻底。TUHLL+PKRP术后并发症少、创伤小及出血少,应用其治疗老年BPH合并膀胱结石无论是术中出血量、术后留置导尿管时间、术后膀胱冲洗、住院时间、并发症及出院生活质量方面要比单纯用钬激光碎石术疗效优越。钬激光碎石设备是Raykeen−60 W钬激光碎石机,调整为硬镜模式,碎石参数能量2.0 J,频率25 Hz,总功率50 W,碎石效率高,将结石碎块化,直径略小于电切镜外鞘内径即可,便于Ellik冲洗。本研究认为一般先碎石后电切前列腺,控制膀胱冲洗液体速度,能够带走镜头前碎石产生“雾障”即可,少量结石颗粒可以等待前列腺电切之后与前列腺组织同时冲洗。
对直径<2 cm膀胱结石患者利用钬激光碎石,直径≥2 cm以及膀胱多发结石患者采用气压弹道碎石。气压弹道碎石技术建立在作用力−反作用力理论基础之上,通过压缩气体产生压力波,对于体积较大、数量较多的膀胱结石有明显优越性[6]。借鉴邱智等[7]提出的经验——“扣鸟碎石法”。本研究对膀胱结石的碎石操作过程略有不同,用3 000 mL生理盐水直接连接普通冲洗管,通过肾镜进水冲洗,碎石过程膀胱保证空虚状态,结石集中并且容易寻找、固定,镜头前方持续冲洗保证视野清晰,进而提高整个碎石效率,膀胱全部结石碎块化,Allic彻底冲洗干净,膀胱结石的碎石、清石过程一气呵成。对75例BPH合并膀胱结石TUBTL,碎石时间10~35 min,平均18 min,无1例患者水中毒发生。有学者[8]认为BPH合并膀胱结石较大者采用PKRP结合耻骨上小切口膀胱切开取石,但会增加尿液外渗,耻骨后积液,伤口脂肪液化及感染概率。
TURP被认为是治疗BPH的“金标准”已得到临床医生认可,PKRP是在TURP基础上发展的新一代治疗技术,具有并发症少、创面出血量小、切除彻底、手术时间短及操作简便等诸多优势[9−11]。PKRP工作原理是自身所附带的一定回路电极同电切环具有的工作电极,两者形成双极回路,并以生理盐水当作介质形成一个局部密闭回路,并在两个电极之间形成等离子球,即等离子技术。组织进入等离子球后,即可迅速打断组织中有机分子键形成汽化切割效应,并可以促进深层组织形成约2~3 mm凝固层,能够快速促进血管闭合,达到止血效果。本组65例BPH合并膀胱结石患者采用经尿道同期腔内微创手术的优势在于:(1)手术过程中外鞘装置经尿道一次完成,无二次进出尿道,减少尿道黏膜损伤,降低术后尿道狭窄发生;(2)把握术中膀胱冲洗速度,进水时机,膀胱碎石视野完全清晰,操作是连续性的;(3)碎石效率高,缩短手术时间,提高碎石清石率;(4)碎石过程膀胱基本处于空虚状态,PKRP手术采用生理盐水冲洗、视野清晰、止血彻底等特点,降低前列腺电切综合征(TUR−S)的发生率。
本组研究结果显示,统计全部患者碎石时间8~35 min,平均(17±5.6) min。其中55例钬激光碎石时间8~20 min,平均(14±3.2) min;75例气压弹道碎石时间10~35 min,平均(18±6.2) min),根据结石大小、数量,采用两种不同的微创手术方式,结石负荷的增加,碎石时间没有明显延长。前列腺电切手术时间26~125 min,平均(65±28.2) min,术中出血60~350 mL,平均(110±54.5) mL,术后住院时间5~8 d,(6.9±0.6) d。表明BPH并膀胱结石TUBTL或TUHLL,同期PKRP可以缩短患者恢复时间。观察组术后6个月复查IPSS、Qmax、残余尿量与术前比较差异显著,差异有统计学意义(P<0.05),观察组患者术后6个月IPSS、Qmax、RU改善效果较对照组更优,差异有统计学意义(P<0.05)。无TUR−S、结石复发、尿失禁、血尿及严重感染等并发症发生。表明PKRP治疗BPH合并膀胱结石,可以缩短手术时间,减低IPSS评分及术后并发症发生率[12]。
综上所述,对BPH合并膀胱结石的患者术前身体状况、膀胱功能、结石负荷等情况综合评估,科学分析,采取合理个体化的手术治疗方案。BPH合并膀胱结石TUBTL或TUHLL,同期行PKRP,均有创伤小,安全高效,并发症少,明显改善患者症状提高临床疗效,值得临床推广应用。
