时间护理对全身麻醉苏醒期患者呼吸系统并发症的影响分析
2023-05-25马娟娟何晓霞
马娟娟 何晓霞
(1.榆林市第二医院麻醉手术室,陕西 榆林 719000;2.商洛市商州区人民医院手术室,陕西 商洛 726000)
现代医学认为,人体本身存在一定的生物节律,时间护理可利用这种生物节律型对患者的身心状况进行全方位的护理,可根据患者疾病发展规律和患者的生物周期,从而提高护理效果[1]。特别是全身麻醉需要进行气管插管,此操作会导致患者在一定条件下出现呼吸系统并发症,从而对患者健康与生命造成严重的威胁[2]。本文旨在探讨时间护理对全身麻醉苏醒期患者呼吸系统并发症的影响,现报告如下。
1 资料与方法
1.1一般资料 选取2019年2月至2021年8月在榆林市第二医院行胃癌根治手术的全身麻醉患者86例,随机分为时间组与对照组,各43例。时间组男23例,女20例;年龄(54.14±2.10)岁;体质量指数(22.84±1.48)kg/m2;临床分期:Ⅰ期33例,Ⅱ期10例;ASA分级:Ⅱ级28例,Ⅲ级15例。对照组男22例,女21例;年龄(54.67±1.83)岁;体质量指数(22.16±2.09)kg/m2;临床分期:Ⅰ期32例,Ⅱ期11例;ASA分级:Ⅱ级29例,Ⅲ级14例。纳入标准:临床确诊为胃癌,临床分期为Ⅰ~Ⅱ期;年龄20~75岁,具有胃癌根治手术的指征;择期行胃癌根治手术的患者;麻醉方式为静吸复合式全身麻醉;麻醉ASA分级为Ⅱ~Ⅲ级;患者签署知情同意书者且精神正常;愿意配合此次研究的患者;榆林市第二医院伦理委员会批准了此次研究;肝肾功能正常者。排除标准:妊娠与哺乳期妇女;临床资料缺乏者;存在慢性疼痛病史及长期服用镇痛药史的患者;临床资料缺乏者;精神疾病患者。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2方法 对照组:在麻醉苏醒期给予传统护理模式,由责任护士实施术后常规护理,主要为日常护理、用药护理、行为管理等。时间组:在麻醉苏醒期给予时间护理,护理前科室建立护理小组,病情观察时间护理:全身麻醉患者苏醒期为并发症发生高峰期,针对此时间段,护理上需要尤其注意患者的生命体征变化,保持患者情绪稳定,避免不良刺激;心理时间护理:个体一般在早上10:00、下午14:00、晚上20:00左右为精神活性提高的时间区,表现为喜欢与人接近与精神欣快,为此护理小组可在此阶段鼓励和调动患者战胜疾病的信心,对患者实施耐心解释、开导和劝慰;饮食时间护理:流质饮食患者每日控制在6~7餐,半流质饮食患者5~6餐,软食患者4~5餐,普通饮食患者每天按时3餐进食,晚餐一般在晚上17:30分左右开始;康复时间护理:根据昼夜变化的规律,可选择早上7:00左右、中午15:00左右、晚上20:00左右,循序渐进进行功能锻炼,特别注意是在生命体征波动高峰期应减少活动,增加休息,防止活动后交感神经兴奋。
1.3观察指标 比较两组患者术后8 h、24 h、48 h的疼痛视觉模拟评分法(VAS)评分;两组患者术后住院时间、术后肛门排气时间、术后下床活动时间、手术时间、术中出血量;两组患者呼之睁眼时间、呼之握拳时间与拔管时间;两组患者呼吸系统并发症发生情况,包括呼吸道分泌物增多、呼吸遗忘、喉咙水肿等。
2 结 果
2.1VAS评分对比 时间组术后8 h、24 h、48 h的VAS评分分别为(2.56±0.22)分、(1.21±0.14)分、(0.95±0.09)分,均低于对照组的(4.09±0.33)分、(3.68±0.22)分、(2.87±0.22)分(t=8.211、11.988、13.555,P<0.05)。
2.2手术指标对比 时间组术后下床活动时间、术后肛门排气时间与术后住院时间少于对照组(t=13.725、7.822、6.675,P<0.05),两组手术时间和术中出血量比较差异无统计学意义(t=0.322、0.486,P>0.05)。见表1。
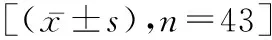
表1 两组患者手术指标对比
2.3苏醒指标对比 时间组呼之睁眼时间、呼之握拳时间与拔管时间分别为(7.02±0.33)min、(7.17±0.32)min、(10.22±1.42)min,均少于对照组的(8.78±0.49)min、(9.43±0.43)min、(12.40±1.11)min(t=9.833、11.733、9.763,P<0.05)。
2.4呼吸系统并发症发生情况对比 时间组患者出现喉咙水肿1例、呼吸道分泌物增多1例,发生率为4.7%;对照组患者出现喉咙水肿4例、呼吸遗忘4例、呼吸道分泌物增多3例,发生率为25.6%。时间组呼吸系统并发症发生率低于对照组(χ2=7.340,P<0.05)。
3 讨 论
麻醉药物的使用可有效减轻患者的疼痛感,促进手术的顺利进行,但在麻醉药物使用后,需对患者实施合理的护理,从而更好的发挥镇痛效果[3]。本文结果显示,时间组术后8 h、24 h、48 h的VAS评分均低于对照组(P<0.05),表明时间护理在全身麻醉苏醒期患者的应用能促进缓解疼痛。从机制上分析,时间护理可有效发挥出麻醉医师、专科医师以及责任护士的主观能动性,提高了专科医师和疼痛护士的协作水平,从而提高镇痛管理效率。另外结果显示,时间组的术后下床活动时间、术后肛门排气时间与术后住院时间少于对照组(P<0.05);时间组的呼之睁眼时间、呼之握拳时间与拔管时间少于对照组(P<0.05),表明时间护理在全身麻醉苏醒期患者的应用能促进患者苏醒与术后康复。时间护理强调护士需要结合疾病影响的特殊性,对患者不同周期内机体生理规律做好用各方面的护理,进而为全身麻醉患者的病情改善提供更多必要支持。当前也有研究[4]表明,时间护理能够提高心血管疾病患者的生活能力,缩短住院时间,从而促进患者早日康复,同时时间护理根据人的生理节奏提供有针对性的护理,在很大程度提高了患者的生活质量。
现代医学认为上午9:00左右为人体消化系统和呼吸系统的运行时段,此时对患者实施不当的护理操作容易导致各种并发症的发生。上午11:00左右为心脏运作的黄金时段,此时人体不易感觉疼痛,精力旺盛,更愿意配合护理操作。下午17:00时时思维反应敏捷,乐于接受治疗和护理[5]。本文结果显示,时间组呼吸系统并发症发生率低于对照组(P<0.05),表明时间护理在全身麻醉苏醒期患者的应用能减少呼吸系统并发症的发生。在预防并发症中,护理人员需要针对患者喉咙水肿、呼吸遗忘症状进行干预,积极监测患者的意识与呼吸功能,做好护理准备与对症治疗。全身麻醉药物导致患者发生呼吸道分泌物聚集,可通过采用各种吸痰器将患者痰液及时吸出,必要情况下为患者切开器官,避免窒息的发生[6]。
综上所述,时间护理在全身麻醉苏醒期患者的应用能减少呼吸系统并发症的发生,也能促进患者苏醒与术后康复,有效缓解疼痛。本研究也有一定的不足,时间护理模式应用范围还比较小,且应用成本相对比较高,还需要在医院进行普及性与适应性分析。
