不同淋巴结清扫方案对Ⅰ~Ⅲ期腹腔镜下胃癌根治术患者的临床指标及术后并发症的影响分析
2023-05-25郑才锋申昌军
郑才锋 申昌军
(1.安康市汉滨区第一医院普外科,陕西 安康 725000;2.延安市人民医院普通外科,陕西 延安 716000)
胃癌是我国民众发病率和病死率最高的恶性肿瘤。胃癌早期患者没有明显的临床症状,部分患者甚至没有任何症状,当出现明显临床症状而就诊时,大部分患者已经处于中晚期。按照TNM胃癌临床分期,Ⅰ、Ⅱ、Ⅲ期胃癌属于进展期,符合行胃癌根治术指征,而Ⅳ期根治术的意义不大。在对Ⅰ~Ⅲ期胃癌患者行根治术时,术中对肿瘤细胞的杀灭不完全的风险较大,这是患者术后复发和发生淋巴转移的主要因素[1]。因此对于Ⅰ~Ⅲ期胃癌患者行根治术时行淋巴结清扫,是降低术后复发的重要措施。本方案对比分析传统淋巴结清扫术和顺式淋巴结清扫术在胃癌根治术中的应用效果,为临床提供参考。
1 资料与方法
1.1一般资料 选取2017年4月至2021年3月在我院行胃癌根治术的Ⅰ~Ⅲ期胃癌患者86例,根据患者术中所采取的淋巴结根治术将其分为A组和B组,各43例。对照组男25例,女18例;年龄(65.93±8.14)岁;体质量指数(24.27±3.12)kg/m2;TMN分期构成:Ⅰ期12例,Ⅱ期17例,Ⅲ期14例;美国麻醉医师协会(ASA)麻醉分级构成:ASAⅠ级9例,ASAⅡ级28例,ASAⅢ级6例。观察组男24例,女17例;年龄(65.83±8.17)岁;体质量指数(24.29±3.07)kg/m2;TMN分期构成:Ⅰ期13例,Ⅱ期15例,Ⅲ期15例;麻醉分级构成:ASAⅠ级10例,ASAⅡ级28例,ASAⅢ级5例。纳入标准:所有患者均符合《胃癌规范化诊疗指南(试行)》[2]中对胃癌的诊断标准及分期标准;均为进展期胃癌;年龄18~75岁;均符合胃癌根治术指征;均了解本方案所采取的手术方式及可能预后,签署手术知情同意书。排除标准:既往有腹部开放性手术史者;需行急诊手术患者;身体机能不适合做手术者如糖尿病血糖控制不符合要求者;体质量指数低于18 kg/m2或高于26 kg/m2者;合并代谢性疾病、免疫系统、血液系统、神经系统等疾病者;随访资料收集不全者。两组一般资料比较差异无统计学意义(P>0.05)。
1.2方法 两组患者均行术前常规访视,使其了解手术方案,围术期注意事项,配合完成相关术前准备工作。两组患者均行腹腔镜远端胃癌根治术。A组患者术中行传统淋巴结清扫,B组患者术中行顺式淋巴结清扫。传统淋巴结清扫术:采用复合静脉全凭麻醉,患者处仰卧位,并拢双腿,采用四孔法行腹腔镜胃癌根治术,于肚脐之上约4 cm穿刺切口,对腹内器官位置进行观察;于横结肠下方切除大网膜,切断胃部右边动脉,清扫淋巴结,放置Trocar、腹腔镜及手术器械,缝合切口,建气腹,气压保持在15 mmHg;于肚脐上方3 cm、右边锁骨交叉位置穿刺切口,分别置入Trocar;于右肋缘下3 cm处与右腋前线交叉位置穿刺切口置入Trocar;镜下反转胃窦,并实施游离,行淋巴结清扫;切除胃左边血管,行淋巴结清扫;切除十二指肠韧带,行淋巴结清扫;行全胃或部分胃部切除,吻合器吻合。顺式淋巴结清扫术:麻醉及胃部切除方法同传统淋巴结清扫术,取仰卧位,于肚脐之下1 cm出穿刺切口,建立气腹,置入腹腔镜,观察腹内情况;于腋前线之下2 cm穿刺置入Trocar,于锁骨处穿刺置入Trocar;超声刀分离胃和幽门,游离幽门之下的胃结肠韧带,夹住胃网膜右血管,断开右静脉和动脉,行淋巴结清扫。夹住胃网膜左血管根部,行淋巴结清扫;切除小网膜,清扫小弯处,行全胃或部分胃部切除,吻合器吻合。
1.3观察指标 对两组患者临床手术指标(手术时间、切口直径、术中出血量、淋巴结清扫数量)、术后康复指标(术后下床活动时间、术后引流管拔除时间、术后住院时间)、术后并发症进行统计并行组间比较。
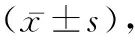
2 结 果
2.1两组患者手术指标比较 B组患者手术时间、术中出血量明显低于A组患者(t=4.139、5.492,P<0.05);两组患者手术切口直径、淋巴结清扫数量组间差异无统计学意义(t=1.205、0.218,P>0.05)。见表1。
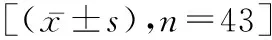
表1 两组患者手术指标比较
2.2两组患者术后康复指标比较 B组患者术后引流管拔除时间、术后住院时间较A组患者短(t=4.371、4.921,P<0.05),两组患者术后下床活动时间差异无统计学意义(t=1.307,P>0.05)。见表2。
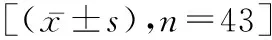
表2 两组患者术后康复指标比较
2.3两组患者术后并发症发生率比较 A组患者出现肠腔感染2例、肠功能紊乱2例、术后出血1例、胃瘫1例,并发症发生率18.60%,复发率4.65%(2/43);B组者出现肠腔感染1例、肠功能紊乱1例、术后出血1例,并发症发生率9.13%,复发率2.32%(1/43)。B组术后并发症发生率低于A组(χ2=3.972,P<0.05)。
3 讨 论
传统胃癌根治术淋巴结清扫术从胃周不同的位置入手,分别行淋巴结清扫,过程相对复杂,耗时较长,每个清扫角度的视野范围相对狭窄,大大增加了清扫的难度,增加手术时间,从而增加手术应激对患者的影响,继而影响到患者术后康复等诸多问题。因此,改良腹腔镜胃癌根治术患者淋巴结清扫方式成为临床手术医师的共识[3]。随着临床经验积累,部分手术医师提出采用顺向式淋巴结清扫术。顺式淋巴结清扫通过肝脏悬吊、网膜束扎等方式,将手术术野尽可能扩大,并充分暴露肿瘤周围组织,并按照顺时针方向依次清扫淋巴结,为彻底清扫淋巴结提供了较好的条件[4]。
本文结果显示,采用顺式淋巴结清扫术的胃癌根治术患者在手术时间、术中出血量方面明显低于传统清扫术患者,患者术后引流管拔除时间、术后住院时间明显低于传统淋巴结清扫术患者。这与顺式淋巴结清扫术的视野范围扩大,使得手术切除胃癌组织及清扫淋巴结过程更为顺利,手术医师判断位置及观察组织的准确性更高,因而节约了手术时间[5]。同时,患者术后并发症发生率也明显下降,这也与手术耗时短,对患者创伤较小,对相关功能影响更小有关[6]。虽然顺式淋巴结清扫方式具有上述优点,但同时也应注意在实施顺向式清扫淋巴结过程中,应对胃周组织血管情况仔细观察,避免盲目结扎造成不必要的损伤。同时清扫食管位置淋巴结时,宜采用腹腔镜下经裂孔途路径;切除胃左动脉旁淋巴结时应关注肝左动脉情况,避免结扎到上述动脉增加出血风险。分离小网膜时,尽量采用锐性结合钝性分离刀,避免血管破裂。
综上所述,采用顺式淋巴结清扫可明显缩短Ⅰ~Ⅲ期胃患者胃癌根治手术时间及术后康复时间,降低术后并发症率,顺式淋巴结清扫术是更适合Ⅰ~Ⅲ期胃癌患者的淋巴结清扫术式。
