MSCT MPR技术诊断食管癌分期及淋巴结转移的价值⋆
2023-05-25祁清芳高井海王胜和巴正武
祁清芳 高井海 张 云 王胜和 巴正武,*
1.青海省第五人民医院(青海省肿瘤医院)影像科 (青海 西宁 810001)
2.青海省贵德县人民医院影像中心(青海 海南藏族自治州 813000)
目前,我国因食管癌而死亡的人数达到全国恶性肿瘤死亡人数的21%左右,手术是疾病治疗主要手段,但治疗效果与病变部位、肿瘤分期、淋巴结转移等关系密切,因此术前对患者进行准确评估对患者预后改善具有重要指导作用[1-2]。食管内镜超声、MRI、常规CT等影像学检测手段往往不能有效分辨早期病灶,同时对于肌层微小受侵、淋巴结微小转移、炎性肿大淋巴结不能进行准确评估,对于肿瘤临床分期的评估准确性不高[3]。随着现阶段医疗水平飞速提升,食管癌影像学诊断也取得了明显进展,多层螺旋CT(multislice spiral computed tomography,MSCT)扫描成像速度快、空间分辨率高,食管癌患者接受MSCT扫描可帮助明确扫描部位解剖结构,且经过多平面重建(multi-planar reconstruction,MPR)技术可清晰显示肿瘤大小、形态、位置信息以及肿瘤与周围组织血管的关系等[4]。本研究以手术病理结果为金标准,分析MSCT扫描MPR后处理技术对于食管癌分期与淋巴结转移的评估价值,旨在为临床疾病术前诊断提供参考,报告如下。
1 资料与方法
1.1 一般资料回顾性分析本院2019年1月至2021年10月收治的119例食管癌患者临床资料,其中男性61例,女性58例;年龄46~79岁,平均(62.83±8.17)岁;肿瘤部位:颈段食管癌42例,胸上段食管癌34例,胸中段食管癌22例,胸下段食管癌21例。
纳入标准:于本院初治,经病理证实为食管癌;年龄≥18岁;无其他肿瘤病史;临床及影像学资料完整;MSCT检查前未接受过放化疗或其他肿瘤治疗。排除标准:术前接受过抗肿瘤治疗,影响研究结果;因各种原因MSCT检查完成后10d内仍然未手术;临床资料不全。
1.2 方法采用GE Revolution 256排CT,扫描参数设置:管电压、管电流分别为120kV、200-370mA,层厚为5mm,矩阵为512×512。检查前肌注10mg山莨菪碱,饮水500mL,仰卧位,扫描自锁骨至肋膈角水平位置,上腹自膈顶至肝下缘水平位置。注射碘海醇60~100mL,速率为2.5mL/s,注射完成后30s扫描,以标准算法CT重建,层厚与层间隔分别为0.625mm、0.5mm,通过MPR技术进行后处理,记录淋巴结矢状面、横断面、冠状面形态学特征。
1.3 TNM分期标准[5]按国际抗癌联盟-美国癌症联合会分期标准:T分期:T1期:侵袭粘膜固有层、肌层或下层;T2期:侵袭固有肌层;T3期:侵袭食管纤维膜;T4期:肿瘤侵袭邻近器官。N分期:N0、N1分别为无、有区域淋巴结转移。
1.4 统计学方法采用SPSS 21.0,由双人进行数据录入,病理结果为金标准,经一致性检验分析MSCT扫描MPR技术诊断与病理结果的一致性,以Kappa值评估一致性,≥0.75为好,0.4~0.75为一般,<0.4为差,绘制受试者工作曲线(receiver operating characteristic curve,ROC)评估MSCT征象对淋巴结转移的评估价值,P<0.05代表差异有统计学意义。
2.1 MSCT扫描MPR技术诊断食管癌T分期与病理结果比较119例患者病理诊断包括T1期15例,T2期36例,T3期55例,T4期13例;MSCT扫描MPR技术诊断包括T1期14例,T2期33例,T3期57例,T4期15例,其中MSCT扫描MPR技术诊断与病理结果一致者90例,准确率为75.63%(90/119),见表1。

表1 MSCT扫描MPR技术诊断食管癌T分期与病理结果比较
2.2 MSCT扫描MPR技术诊断食管癌T分期效能分析MSCT扫描MPR技术对食管癌T1、T2、T3、T4分期诊断与病理分期结果的Kappa一致性分别为0.647、0.531、0.663、0.757,见表2。
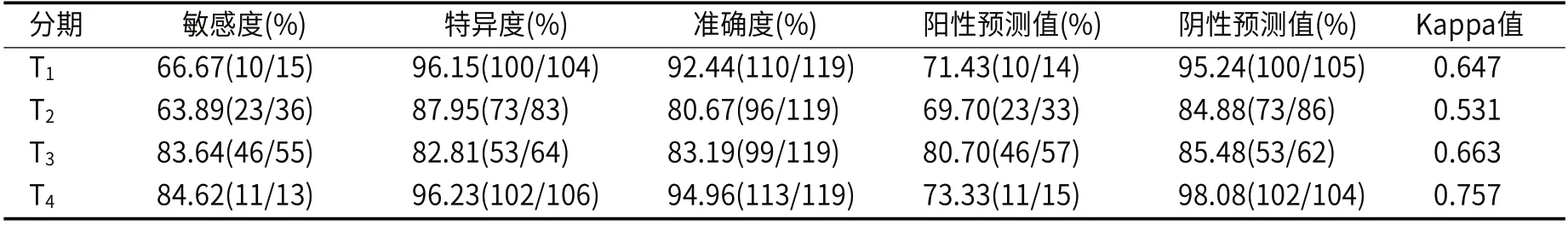
表2 MSCT扫描MPR技术诊断食管癌T分期效能分析
2.3 淋巴结检出情况119例食管癌患者中,发生淋巴结转移者41例,未发生淋巴结转移者78例,术中共清扫淋巴结2795枚。影像学检查共检出693枚淋巴结(仅统计短径>2mm的淋巴结),经病理学证实其中157枚为转移淋巴结,536枚为非转移淋巴结。
2.4 转移与非转移淋巴结MSCT征象比较转移淋巴结MSCT征象中淋巴结短径、长径、横纵比大于非转移淋巴结,边缘模糊、成簇分布、中央低密度比例高于非转移淋巴结(P<0.05),见表3、图1~图4。
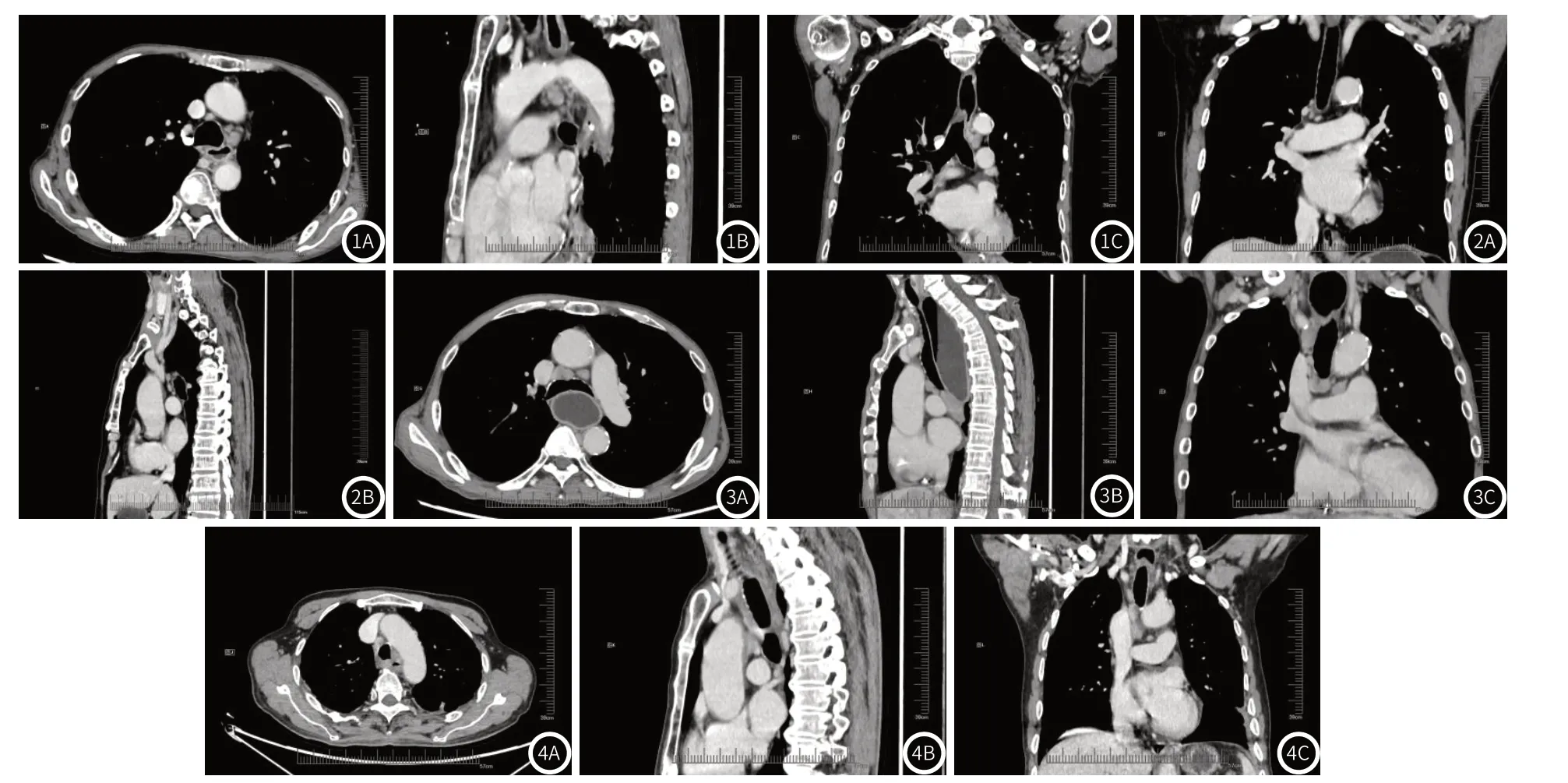
图1 图1A 轴位:5区淋巴结;图1B 矢状位:5区淋巴结上下范围;图1C 冠状位:5区淋巴结对气管压迫情况。图2 图2A 冠状位:显示4R多发淋巴结;图2B 矢状位:显示4R多发淋巴结。图3 图3A 轴位:显示4R淋巴结轴位形态及中央密度;图3B 矢状位:显示4R淋巴结前后形态及中央密度。图3C 冠状位:显示4R淋巴结压迫气管情况。图4 图4A 轴位:显示4R4L3P淋巴结轴位形态及界限;图4B 矢状位:显示4区及3P淋巴结形态及边缘;图4C 冠状位:显示4区及3P淋巴结冠状位呈圆形。

表3 转移与非转移淋巴结MSCT征象比较
2.5 不同MSCT征象对转移与非转移淋巴结的鉴别评估价值淋巴结MSCT征象中淋巴结横纵比鉴别评估淋巴结转移与非转移ROC曲线下面积为0.839,高于淋巴结短径、长径、边缘模糊、成簇分布、中央低密度评估曲线下面积0.756、0.652、0.575、0.562、0.582,淋巴结短径评估效能高于长径、边缘模糊、成簇分布、中央低密度(P<0.05)。见表4、图5。

图5 不同MSCT征象对转移与非转移淋巴结的鉴别评估价值

表4 不同MSCT征象对转移与非转移淋巴结的鉴别评估价值
2.6 MSCT扫描MPR技术诊断食管癌N分期与病理结果比较淋巴结MSCT征象中淋巴结横纵比鉴别评估淋巴结转移与非转移,MSCT扫描MPR技术诊断食管癌N分期灵敏度80.49%、特异度65.38%、准确率70.59%、阳性预测值55.00%、86.44%,与病理结果Kappa值=0.413。见表5。

表5 MSCT扫描MPR技术诊断食管癌N分期与病理结果比较
3 讨论
食管癌主要症状为吞咽疼痛不顺等,但早期症状往往并不十分明显,就诊时常常已经处于中晚期阶段,因此也导致疾病的预后较差,年生存率仅15%~25%左右[6-7]。
食道钡餐、胃镜仅能观察肿块部位、大小、生长情况,不能明确肿瘤与外周组织之间的关系,观察淋巴结和脏器转移[8]。超声内镜相对来说更能明确肿瘤浸润深度以及周围脏器侵犯,但在淋巴结转移评估方面存在一定的困难[9]。MRI可在任意选定层面显示病灶和相邻结构,但扫描需要时间较长,易受呼吸、心脏等的影响产生伪影[10]。MSCT扫描速度提高、时间分辨率高,相较于单螺旋CT,可以以较小层厚、短时间内得到范围更广的容积信息[11]。MPR技术对感兴趣区进行无间隔轴位扫描,将容积数据传入到工作站中,通过计算机重新排列矢状面、冠状面、任意斜面曲面像素,得到高质量重建图像,对于病灶定位及其与周围组织的空间关系的显示具有重大意义[12]。
食管癌早期诊断治疗是延长患者生存期的关键之一,术前准确分期是后续选择最佳治疗方案的前提[13]。本研究中MSCT扫描MPR技术评估食管癌T分期总准确率为75.63%,准确性较高,MSCT扫描MPR技术清楚显示食管癌病灶浸润及周围组织受累,降低容积效应,经病灶所在部位层面重组,多角度观察,提高食管癌T分期诊断准确率。进一步分析MSCT扫描MPR技术对食管癌T1、T2、T3、T4分期评估与病理分期结果的Kappa一致性分别为0.647、0.531、0.663、0.757,仍存在一部分假阳性假阴性结果,这可能是由于食管癌病理T分期标准在于肿瘤浸润,不考虑肿瘤长度,食管结构较为特殊,厚度≤4.0mm,MSCT按食管壁4.0 mm以上作为异常增厚评估标准,影响分期的准确度。
食管黏膜下淋巴供应丰富,易出现转移,目前临床多依照淋巴结短径评估其转移情况,部分学者主张以≥10mm作为标准,而另外也有部分学者认为以≥8mm为标准具有更高的评估效能,尚存在一定的争议[14-15]。本研究显示以淋巴结短径≥8mm为截点值评估淋巴结转移具有较高的效能,曲线下面积为0.756,灵敏度与特异度分别为78.98%、62.87%。此外本研究显示淋巴结横纵比鉴别评估淋巴结转移曲线下面积为0.839,灵敏度与特异度分别为88.54%、64.18%,鉴别效能进一步提升,这表明MPR重建后,以淋巴结短径、长径得到的形态学特征作为评估标准更有利于临床食管癌淋巴结转移评估。本研究以淋巴结横纵比鉴别淋巴结转移与非转移,MSCT扫描MPR技术诊断食管癌N分期准确率为70.59%,略高于Wu L等[16]研究结果,这可能是由于本研究选择淋巴结横纵比作为淋巴结转移评估指标,不同于上述研究中的淋巴结短径。此外分析本研究中假阳性假阴性出现原因,一方面可能是微小转移淋巴结被判定为非转移,导致影像学淋巴结转移低估;另一方面一些炎性肿大淋巴结被误判定为转移,导致影像学淋巴结转移高估。
综上所述,MSCT扫描MPR技术处理中用淋巴结短径作为转移淋巴结评估标准效能较高,而横纵比可进一步提高评估价值,MSCT扫描MPR技术可用于临床食管癌分期及淋巴结转移评估,为患者手术切除提供参考信息。
