慢性心力衰竭的患者源性因素对医院-家庭过渡期用药偏差的影响研究
2023-05-24苏子雯王蔚云徐冬梅刘长红周如华顾则娟
苏子雯, 王蔚云, 徐冬梅, 刘长红, 周如华, 杨 磊, 顾则娟
(1. 南京医科大学护理学院, 江苏 南京, 211166;2. 江苏省人民医院/南京医科大学第一附属医院, 江苏 南京, 210029;3. 南京中医药大学, 江苏 南京, 210023)
用药偏差即患者实际用药与医嘱药物方案之间的差异[1], 可导致用药错误、药物相关意外或有害事件,不仅影响治疗效果,还可能威胁患者生命安全[2]。因用药方案变更、医患信息沟通不畅等,用药偏差多发生于出院回归家庭8周内的医院-家庭过渡期(简称过渡期)[3-4], 慢性肾脏病[5]、骨质疏松性骨折[6]患者过渡期用药偏差发生率分别高达50.3%、64.8%。药物治疗对慢性心力衰竭(CHF)患者至关重要,能有效延缓心室重构,提高生活质量[7], 但其疗效取决于患者是否遵医嘱服药,未规律遵医嘱服药是CHF患者死亡或再入院的独立预测因素[8]。然而,由于服药种类多、用药方案复杂且需监测调整,CHF患者发生用药偏差的风险较高[9]。基于“每个人是自己健康第一责任人”理念,居家环境下,患者能否遵医嘱服药,很大程度上取决于其服药管理的知识素养、信念、行为等,即患者源性因素[6]。本研究调查并分析患者源性因素对CHF患者过渡期用药偏差的影响,旨在制订针对性干预策略降低过渡期用药偏差的发生率。
1 对象与方法
1.1 研究对象

1.2 方法
本研究为横断面研究,调查CHF患者的一般资料、服药依从性、用药自我效能及药物素养等患者源性因素对过渡期用药偏差的影响。
1.2.1 调查工具: ① 一般资料调查表,由课题组自行设计,内容包括性别、年龄、文化程度、婚姻状况、心力衰竭病程、NYHA心功能分级、出院带药数量等。② 用药偏差评估工具,由SMITH J D等[11]研发,已被广泛应用于用药偏差评估,包括2个部分。第1部分以药物医嘱为标准,包括药名、剂量、频次、时间、用法5个方面, 12个条目,可评估患者报告实际用药与医嘱之间差异,任一题回答“是”即认为患者存在用药偏差; 第2部分通过查看出院记录、询问患者及家属等,从患者源性和医源性2个方面综合分析用药偏差的原因。本研究采用王秀英等[12]汉化版,总内容效度为0.97, 总评定者间信度为0.84。③ 服药依从性量表(MMAS),由MORISKY D E等[13]编制,可评估患者用药依从性,共8个条目,总分0~8分。条目1~4、6~7回答“是”计0分、“否”计1分,条目5反向计分,条目8有5个选项即从不、偶尔、有时、经常、所有时间分别计1、0.75、0.50、0.25、0分。6~8分为依从性好,<6分为依从性差。Cronbach′s α系数为0.87。④ 合理用药自我效能量表(SEAMS), 由RISSER J等[14]研发,可评测患者用药自我效能,包括2个维度,即困难情境(8个条目)和不确定情境(5个条目)下的服药信心。采用Likert 3级计分法,1、2、3分依次代表没有信心、有点信心、非常有信心。总分13~39分,得分29~39分为用药自我效能好,13~28分为用药自我效能差。本研究采用董小方等[15]汉化版, Cronbach′s α系数为0.93。⑤药物素养问卷,由MANIACI M J等[16]编制,可评估患者药物理解程度。该问卷共9个条目,回答正确计1分,错误计0分,其中条目7、9不计分。总分0~7分,得分0~2分为药物素养水平低,3~5分为药物素养水平中等, 6~7分为药物素养水平高。本研究采用郑凤等[17]汉化版,Cronbach′s α系数为0.85。
1.2.2 资料收集方法: 研究者本人采用统一指导语通过电话随访告知患者研究目的与意义,取得知情同意后使用调查工具逐条询问并录音记录。研究者对每例患者随访完成后均立即检查记录内容,如有遗漏或不清,再次电话询问补充,无法补全者予以剔除。病情资料通过电子病历系统收集。
1.3 统计学分析
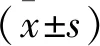
2 结 果
2.1 一般资料和用药偏差发生情况
405例患者中,男268例、女137例,平均年龄(63.58±11.98)岁, 270例患者至少发生1次用药偏差,发生率为66.67%。将至少发生1次过渡期用药偏差的270例CHF患者纳入发生组,累计发生用药偏差679例次,平均每人2.51例次,另将未发生用药偏差的135例CHF患者纳入未发生组。以用药偏差为因变量,以一般资料、MMAS得分、SEAMS得分、药物素养得分为自变量,单因素分析结果显示,发生组CHF患者病程、MMAS得分、SEAMS得分、药物素养得分与未发生组比较,差异有统计学意义(P<0.05),见表1。270例CHF患者过渡期用药偏差的发生原因包括13种患者源性原因和10种医源性原因,见表2。

表1 CHF患者过渡期用药偏差的单因素分析
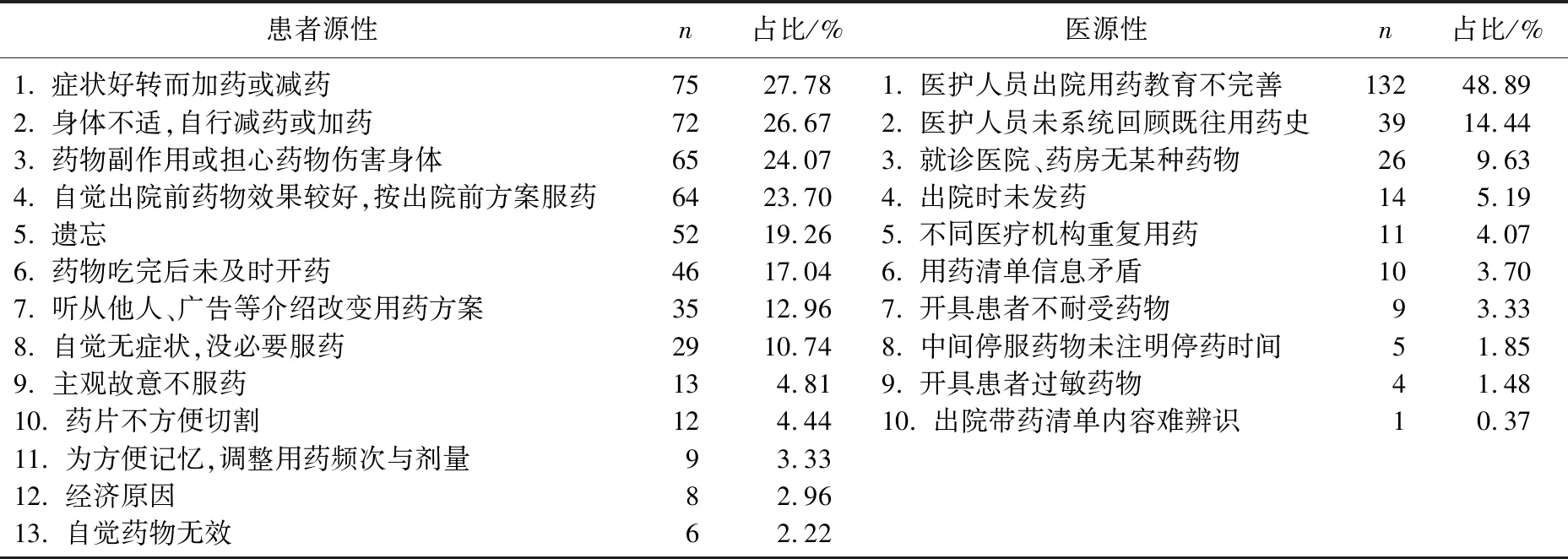
表2 270例CHF患者过渡期用药偏差发生原因分析
2.2 MMAS、SEAMS和药物素养问卷回答情况
405例CHF患者MMAS回答情况见表3, 服药依从性好355例(87.65%), 服药依从性差50例(12.35%); SEAMS回答情况见表4, 用药自我效能好316例(78.02%), 用药自我效能差89例(21.98%); 药物素养问卷回答情况见表5, 药物素养水平高165例(40.74%), 药物素养水平中等208例(51.36%), 药物素养水平低32例(7.90%)。

表3 405例CHF患者MMAS回答情况

表4 405例CHF患者SEAMS回答情况

表5 405例CHF患者药物素养问卷回答情况
2.3 患者源性因素对CHF患者过渡期用药偏差影响的多因素分析
共线性诊断显示,方差膨胀因子为1.0~1.8, 均小于10.0, 容忍度为0.6~0.9, 均大于0.1, 表明自变量间不存在严重共线性问题。以CHF患者过渡期用药偏差发生情况作为因变量(发生=1, 未发生=0), 将单因素分析中差异有统计学意义的变量作为自变量(赋值方式: 病程≤1年=1, >1年=2; MMAS得分、SEAMS得分、药物素养得分以原值输入),进行二元Logistic回归分析。结果显示, MMAS得分高、SEAMS得分高、药物素养得分高均为CHF患者过渡期用药偏差的独立保护因素(OR=0.241、0.922、0.541,P<0.05), 且MMAS得分与用药偏差关联强度最大(OR=0.241,P<0.001), 见表6。

表6 CHF患者过渡期用药偏差的二元Logistic回归分析
3 讨 论
CHF患者过渡期用药偏差发生率高,原因以患者源性占比较高。本研究405例CHF患者中, 270例患者发生用药偏差,发生率为66.67%, 高于潘凌蕴[5]报道的慢性肾脏病患者用药偏差发生率。CHF患者发生过渡期用药偏差的原因中,占比较高的原因包括: ① 症状稳定好转,即患者住院治疗后,水肿、呼吸困难等心力衰竭症状明显好转,部分患者认为无需继续服药,随意减药或停药。② 药物知识缺乏,即患者因身体不适或担心药物副作用伤害身体等而少服、漏服甚至停服药物。③ 医护人员用药教育不完善,即患者因出院药物指导不完善而按住院前方案或自行猜测方案服药。本研究中, CHF患者发生用药偏差的原因主要来源于患者本身,因此从患者源性因素分析用药偏差发生情况,对于综合干预措施的制订具有重要意义。
服药依从性越低, CHF患者用药偏差风险越高。本研究结果显示, MMAS得分与用药偏差关联强度最大(OR=0.241,P<0.001), MMAS得分每提高1分, CHF患者发生用药偏差风险就降低75.9%, 即MMAS得分越低,发生过渡期用药偏差的风险越高,与薛文俊等[18]研究结果相似。MMAS主要评估患者有无忘记服药、减药或停药、坚持治疗或记忆困难情况,得分越低表示依从性越差。CHF患者以老年人居多,因记忆力减退,常忘记服药,此外由于患者未能充分认识到遵医嘱服药的重要性,在病情反复、药物疗效不佳或身体不适时易自行减药或停药[19], 引起用药偏差发生风险增加。对此,医护人员可向患者强调遵医嘱服药的必要性,并通过设置服药闹钟、使用药盒等将教育指导与技能干预相结合,避免患者随意减药或停药。值得注意的是,服药依从性评估仅关注是否减药或停药,而用药偏差评估还关注服药种类、频次、时间等是否与医嘱一致。因此,即使是MMAS得分高的患者也可能发生用药偏差,说明评估用药偏差发生情况更具有临床意义。
合理用药自我效能越差, CHF患者用药偏差风险越高。本研究结果显示, CHF患者SEAMS得分越低,发生过渡期用药偏差的风险越高(OR=0.922,P=0.010), 与常陆等[10]研究结果一致。合理用药自我效能表示患者坚持用药的信心,与目标、结果期望及感知环境障碍等共同作用,可影响个体的用药决策[20], 用药自我效能差的患者缺乏合理用药的信心。因病情反复发作、迁延不愈,部分CHF患者对药物疗效持消极态度,认为“服药无用”; 因多病共存,用药负担重,部分CHF患者积极主动求医意愿较低,难以形成和维持遵医服药行为[21]。对此,医护人员可基于自我效能理论,与患者共同制订服药计划,积极鼓励患者树立用药信心,努力克服用药过程中的困难,减少用药偏差的发生。
药物素养水平越低, CHF患者用药偏差风险越高。本研究结果显示,药物素养得分高的CHF患者发生过渡期用药偏差的风险是得分低患者的0.541倍,即药物素养得分越低,用药偏差发生风险越高。药物素养指个体获取、理解药物信息,安全合理使用药物的能力[22], 药物素养低的患者理解、计算药物信息能力存在缺陷[23]。CHF患者的药物知识主要来自出院指导及药品说明书,若医护人员因时间有限未能充分解释[24],加之年老久病、服药种类多以及药品说明书字体过小等, CHF患者往往不能很好地理解并掌握所服药物剂量、效果、副作用等信息,可导致用药偏差。对此,医护人员可通过治疗性沟通技巧、录制用药指导视频或音频、建立用药打卡及咨询交流群等帮助患者掌握药物用法及注意事项,进而提高药物素养水平。
综上所述, MMAS得分、SEAMS得分、药物素养得分越低, CHF患者发生过渡期用药偏差的风险越高,医护人员应予以高度重视。医护人员应基于服药依从性、用药自我效能、药物素养等患者源性因素对CHF患者进行综合评估,并通过增强患者遵医嘱用药意识与信心,提供清晰药嘱和信息化提醒工具,鼓励家属参与督促等综合干预措施,减少过渡期用药偏差的发生。本研究样本来自同一家医院,未来还应开展多中心调查进一步深入分析,并通过纵向研究探讨用药偏差随出院时间变化的轨迹。
