下中切牙唇舌向角度与下颌牙槽骨骨皮质及骨板厚度的相关性研究
2023-05-22张瑞,黄晓峰

[摘要]目的:通过锥形束CT(Cone beam computed tomography,CBCT)测量不同唇、舌向倾斜度的下颌中切牙周围牙槽骨骨皮质及骨板厚度,分析下中切牙角度与该区牙槽骨形态的相关性。方法:收集2019年1月至12月就诊于首都医科大学附属北京友谊医院口腔科的成人正畸患者150例,拍摄采集其下颌中切牙区CBCT影像,以下切牙-下颌平面的角度(IMPA)为依据,分为下切牙舌倾组(IMPA<87.7°)、下切牙正常组(87.7°≤IMPA≤100.1°)和下切牙唇倾组(IMPA>100.1°),分别测量各组釉牙骨质界下2 mm处、根中1/2处和根尖处牙槽骨骨皮质及骨板厚度,并对各组间及各测量平面间进行比较。结果:从釉牙骨质界下2 mm处至根尖,各组下中切牙区唇、舌侧骨皮质厚度和牙槽骨骨板总厚度(唇侧牙槽骨骨板厚度+舌侧牙槽骨板厚度)均呈递增趋势。骨皮质最薄区位于舌倾组釉牙骨质界下2 mm处的舌侧(0.29±0.31)mm,最厚区位于正常组根尖处的舌侧(1.81±0.48)mm。牙槽骨骨板总厚度在釉牙骨质界下2 mm处和根尖处均为正常组>唇倾组>舌倾组。釉牙骨质界下2 mm处牙槽骨的缺失多发生在唇倾组的唇侧和舌倾组的舌侧。两两比较结果显示,釉牙骨质界下2 mm处唇侧牙槽骨骨板厚度,唇倾组和舌倾组都小于正常组;根尖处牙槽骨骨板厚度,唇倾组的舌侧和舌倾组的唇侧也都小于正常组,差异均有统计学意义。结论:无论下中切牙唇倾还是舌倾,均会不同程度导致牙槽嵴顶高度的降低和牙槽骨总厚度的减小,唇倾切牙的唇侧、舌倾切牙的舌侧骨开裂的风险较大,而切牙的过度舌倾会增加唇侧骨开窗的风险。
[关键词]下颌中切牙;唇舌向倾斜;锥形束CT;骨皮質厚度;牙槽骨厚度
[中图分类号]R783.5 [文献标志码]A [文章编号]1008-6455(2023)04-0075-05
The Correlations between the Labial-lingual Inclination of Lower Central Incisors and the Thicknesses of the Cortical and Alveolar Bone
ZHANG Rui,HUANG Xiaofeng
(Department of Stomatology,Beijing Friendship Hospital,Capital Medical University,Beijing 100050,China)
Abstract: Objective To investigate the inclination of the lower central incisors and the thicknesses of the cortical and the alveolar bone at the labial and lingual side by observing the cone-beam computed tomography (CBCT) scans in patients. Methods CBCT scans of 150 adult patients performed from January to December 2019 in the Department of Stomatology, Beijing Friendship Hospital, Capital Medical University were collected. They were divided into three groups based on the angle between the long axis of lower incisor and mandibular plane (IPMA): lingual inclination(IMPA<87.7°), normal inclination(87.7°≤IMPA≤100.1°)and labial inclination(IMPA>100.1°). All thicknesses of the cortical and the alveolar bone at the labial and lingual side were measured at three planes: 2 mm below the cemento-enamel junction (CEJ), the middle of the root and root apex. The different groups and measurement planes were compared also. Results From the 2 mm below the cemento-enamel junction (CEJ) to root apex, the thicknesses of the cortical and the total alveolar bone(the thicknesses of the alveolar bone at the labial+at lingual side) were progressive increase. The thinnest of cortical existed in the 2 mm below the cemento-enamel junction (CEJ), which was (0.29±0.31)mm at lingual side in the lingual inclination group. While the thickest of it was at root apex plane in the normal inclination group. In terms of the thickness of the total alveolar bone, the normal inclination group was the thickest and the lingual inclination group was the thinnest. At 2 mm below the cemento-enamel junction (CEJ) plane, the labial side in labial inclination group and the lingual side in lingual inclination group frequently suffered from the loss of alveolar. The results showed that the thickness of labial alveolar bone at 2 mm below the cemento-enamel junction (CEJ) plane was lower in the labial inclination group and lingual inclination group than in the normal group. The thickness of the alveolar bone at the root apex plane, the lingual side in labial inclination group and the labial side in lingual inclination group were also smaller than those in the normal group, and the differences were statistically significant. Conclusion Both labial and lingual inclination of the lower central incisors can decrease the height of alveolar crest and the thickness of alveolar. The risk of the bone dehiscence was higher in the labial side of labial inclined incisors and in the lingual side of lingual inclined incisors. Excessive lingual inclination of incisor increased the risk of labial fenestration.
Key words: lower central incisors; labial-lingual inclination; cone-beam computed tomography; thickness of the cortical; thickness of the alveolar bone
正畸治疗的成功与否取决于牙齿能否移动到预期的位置。在适宜的矫治力作用下,牙齿开始移动,压力侧牙槽骨呈直接骨吸收,张力侧牙槽骨的内侧面由于受到牙周膜纤维的牵张诱导,成骨活动旺盛,形成大量的新生骨小梁,之后变成正常的牙槽骨组织。牙槽骨作为牙周组织,不仅在为牙齿提供支持和营养过程中发挥重要作用,另一方面,牙槽骨的可塑性、牙骨质的抗压性和牙周膜内环境的反应亦是牙齿移动的生物学基础。但是牙齿在牙槽骨内的移动不是无限度的,其与牙槽骨的形态结构密切相关,如果该区牙槽骨高度或厚度不足,牙齿的唇舌向移动可能会造成牙根与骨皮质接触,增加正畸支抗的消耗[1],更有甚者会导致骨皮质吸收,从而引起骨开窗、骨开裂、牙根吸收及牙龈退缩[2-3]等严重并发症,若治疗中根尖与骨皮质相抵或接近,治疗后根尖会自动离开骨皮质,造成治疗效果的不稳定[4]。在正畸治疗中,下切牙的位置及所在牙槽骨形态是矫治方案设计、療效预测和预后评估的重要影响因素。Tweed-Merrifield理论认为下切牙作为牙列矫治的前方界限,必须保持直立于基骨之上。北京地区中国人正常牙合Tweed分析法之测量结果示,下切牙-下颌平面的角度(IMPA)在87.7°~100.1°时可获得满意的侧貌[5]。因此,本研究以IMPA为分类依据,来分析不同唇、舌向倾斜度的下切牙所在牙槽骨的形态特征,为制定正确的矫治计划及在治疗中准确地控制牙齿移动,避免发生不必要的牙根暴露和医源性牙槽骨吸收提供参考。
1 资料和方法
1.1 临床资料:收集2019年1月至12月就诊于首都医科大学附属北京友谊医院口腔科的成人正畸患者150例,年龄18~35岁,为了减小邻牙之间相互影响,每例患者选取唇舌向倾斜度较大的下颌中切牙及其周围牙槽骨作为研究对象。本研究经过首都医科大学附属北京友谊医院医学伦理委员会批准,伦理批号(2016-P2-089-01)。
1.2 纳入标准:①颌骨发育正常且对称,无囊肿或肿瘤等致下颌骨完整性破坏的疾病,无外伤史、无手术史;②下颌前牙区无乳牙滞留,无多生牙、阻生牙和牙列缺失;③下颌前牙区无明显龋坏、根尖病变及严重牙周疾病;④上下牙列无重度拥挤;⑤无正畸治疗史;⑥锥形束CT图像清晰无伪影,且左右侧基本对称。
1.3 分组标准:以下切牙-下颌平面的角度(IMPA)为依据,分为下切牙舌倾组(IMPA<87.7°)、下切牙正常组(87.7°≤IMPA≤100.1°)、下切牙唇倾组(IMPA>100.1°),每组50例。
1.4 图像重建:图像均由同一名放射科技师使用同一台锥形束CT机(NewTom 5G Version FP,QR S.r.l,Italy)扫描。扫描条件:体素为0.15 mm,可视范围18 cm×16 cm,扫描时间3.6 s,电压110 kV,电流5 mA。患者呈水平仰卧位,扫描后数据传输至电脑。收集150例患者下颌骨数据,在室光照下,由1名观测者用NNT Viewer软件(QR S.r.l,Italy)在分辨率为1280×1024的电脑显示屏上进行图像重建。
1.5 测量者Kappa检验:测量平面的选择、定点和定线由两位工作5年以上临床医师进行,间隔1周做测量者间和测量者自身的Kappa检验,配对t检验显示测量者间和测量者自身均有较高的一致性,最终随机选取一位测量者的测量结果进行分析。
1.6 测量项目
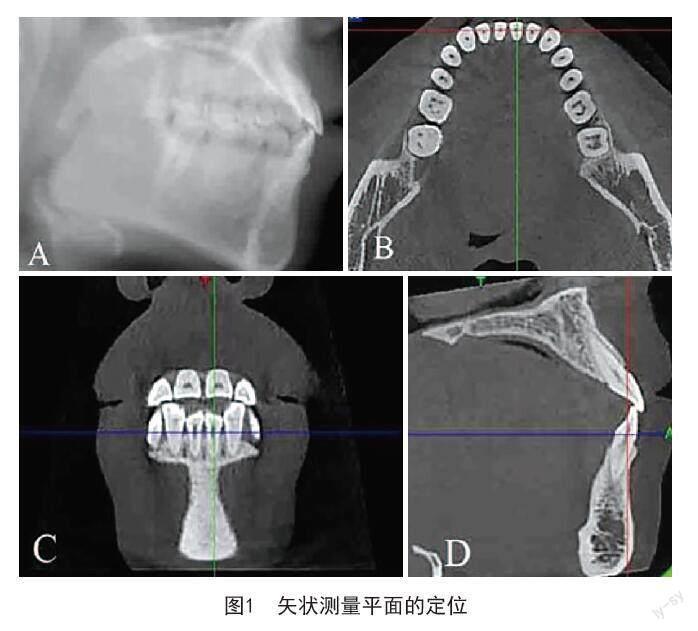
1.6.1 矢状测量平面的定位:在正中矢状面中选取唇舌向倾斜度较大的下中切牙为测量对象(见图1A)。在图像重建界面,通过旋转水平轴、冠状轴的角度来都确定矢状测量平面。图1中绿线代表中切牙长轴,使其在水平面通过髓腔中心(见图1B),同时在冠状面通过冠根髓腔及根尖孔(见图1C),即得所需测量中切牙矢状测量平面(见图1D)。
1.6.2 测量标记点的设定:1为下中切牙切缘点,2为下中切牙根尖点,3为舌侧釉牙骨质界点,4为唇侧釉牙骨质界点,5为下中切牙长轴与唇舌侧釉牙骨质界点连线的相交点,6为沿着牙长轴(点1和点2的连线)点5根方2 mm处,7为点5与点2之中点,即下中切牙长轴上的根中点;a为釉牙骨质界下2 mm处测量平面(以6为垂足,与牙长轴的垂直线),b为根中处测量平面(以7为垂足,与牙长轴的垂直线),c为根尖处测量平面(以2为垂足,与牙长轴的垂直线)。各标记点见图2。
1.6.3 测量项目的设定:①测量平面a(釉牙骨质界下2 mm处):AC为唇侧骨板总厚度,BC为唇侧骨皮质厚度;②测量平面b(根中处):DF为唇侧骨板总厚度,EF为唇侧骨皮质厚度;GI为舌侧骨板总厚度,HI为舌侧骨皮质厚度,(DF+GI)为牙槽骨骨板总厚度;③测量平面c(根尖处):JL为唇侧骨板总厚度,KL为唇侧骨皮质厚度;JN为舌侧骨板总厚度,MN为舌侧骨皮质厚度,NL是牙槽骨骨板总厚度。A~L各标记点见图3。
1.7 统计学分析:采用SPSS 21.0软件进行分析,所有计量数据进行W检验(Shapiro-Wilk检验),均符合正态分布。F检验进行方差齐性检验,证实所有数据方差齐。用(x?±s)表示厚度,用方差分析比较各测量平面的下中切牙角度正常组、唇倾组和舌倾组之间的唇舌侧骨皮质厚度和牙槽骨骨板总厚度差异,用LSD检验比较两两之间的差异。检验水准为双侧α=0.05。
2 结果
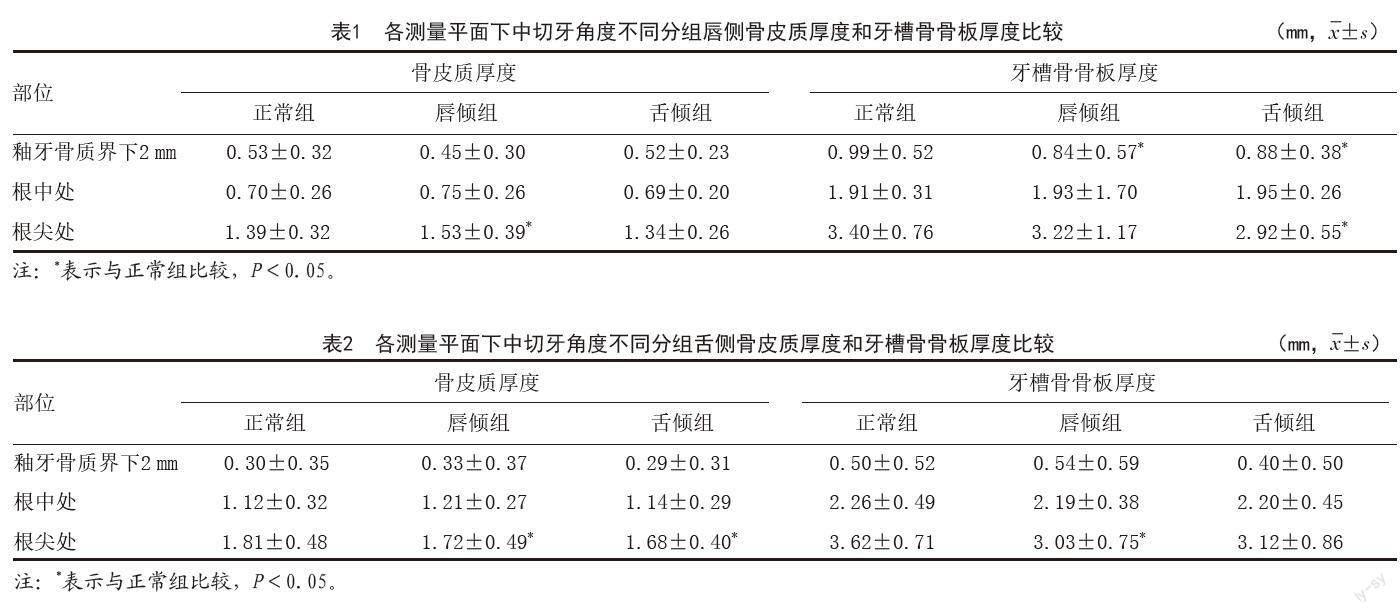
2.1 各测量平面的下中切牙角度三组唇侧骨皮质厚度和牙槽骨骨板厚度:从釉牙骨质界下2 mm处至根尖,各组骨皮质厚度和牙槽骨骨板厚度都是渐增趋势,其中骨皮质厚度在下中切牙唇倾组釉牙骨质界下2 mm处最薄,仅为(0.45±0.30)mm,而最厚部在唇倾组根尖处,为(1.53±0.39)mm;牙槽骨骨板最薄处同样在唇倾组釉牙骨质界下2 mm,为(0.84±0.57)mm,正常组的根尖处最厚为(3.40±0.76)mm。唇倾组与正常组在根尖区唇侧骨皮质厚度方面比较,差异具有统计学意义(P<0.05);而在牙槽骨骨板厚度方面,唇倾组釉牙骨质界下2 mm处较正常组减小,差异有统计学意义(P<0.05);舌倾组釉牙骨质界下2 mm和根尖处较正常组牙槽骨骨板厚度减小,均存在统计学意义(P<0.05)。见表1。
2.2 各测量平面的下中切牙角度三组舌侧骨皮质厚度和牙槽骨骨板厚度:骨皮质厚度和牙槽骨骨板厚度往根尖方向的递增趋势与唇侧相同,骨皮质厚度在下中切牙舌倾组釉牙骨质界下2 mm处最薄,为(0.29±0.31)mm,而骨皮质厚度最厚部在正常组根尖处,为(1.81±0.48)mm;牙槽骨骨板的最薄部位于舌倾组釉牙骨质界下2 mm处的(0.40±0.50)mm,最厚的部位仍在正常组的根尖处(3.62±0.71)mm。唇倾组与正常组在根尖区骨皮质厚度方面比较,差异具有统计学意义(P<0.05);舌倾组与正常组骨皮质厚度的差异也多发生在根尖处(P<0.05);在牙槽骨骨板厚度方面,唇倾组根尖处较正常组减小,差异有统计学意义(P<0.05)。见表2。
2.3 各测量平面的下中切牙角度三组牙槽骨骨板总厚度(唇侧牙槽骨骨板厚度+舌侧牙槽骨骨板厚度):各组从釉牙骨质界往根尖方向,牙槽骨骨板总厚度均呈递增趋势,且在釉牙骨质界下2 mm和根尖处,正常组>唇倾组>舌倾组。正常组与唇倾组、舌倾组之间差异均无统计学意义。见表3。
2.4 三组骨皮质及牙槽骨缺失比例:在釉牙骨质界下2 mm处,各组均出现唇舌侧骨皮质及牙槽骨缺失的现象,唇侧缺失比例最高者位于唇倾组(22%),舌侧缺失比例最高者位于舌倾组(32%)。各组舌侧缺失比例均比唇侧高。统计分析显示,正常组与唇倾组在唇侧、正常组与舌倾组在舌侧的差异均有统计学意义(P<0.05)。见表4。
3 讨论
为了获得正常的覆盖关系和良好的软组织侧貌,正畸治疗通常可以通过改变切牙的位置和唇舌向倾斜度来实现。由于下颌联合处唇舌侧都有相对较厚的骨皮质,下切牙的移动更易受到限制,尤其在临界病例中,下切牙区的牙槽骨状况直接影响矫治计划的制订与治疗的进行[6-7]。本研究通过观测不同唇舌向倾斜度的下切牙区锥形束CT影像资料,分析牙槽骨的骨皮质和骨板厚度,来发现下切牙唇、舌向倾斜度与下颌骨形态的相关性,使正畸治疗可以选择合适的治疗措施,防止牙槽骨吸收、穿孔及裂隙等并发症的发生。
锥形束CT采用锥形X线束和二维探测器取代传统CT的扇形束和一维探测器,生成的图像系统,称为锥束容积图像(Cone beam volumetric imaging,CBVI)。从本世纪初开始应用于临床以来,发展迅速,现已越来越多地应用于口腔各个学科[8]。锥形束CT技术的出现使正畸医师可以用低放射剂量获得高空间分辨率的三维颅、颌、面影像,为正畸领域的研究提供了有力的工具[9]。应用锥形束CT评价三维方向上牙槽骨的量和形态对诊断骨开窗和骨开裂有较高的准确性和可靠性[10-12]。
本研究发现,从釉牙骨质界下2 mm处至根尖,下中切牙区唇舌侧骨皮质厚度和牙槽骨骨板总厚度都是逐渐增加的,与下中切牙的倾斜度无关。由于骨皮质增加的数值较小,所以临床意义不大。而牙槽骨骨板总厚度的增加,我们认为是与下颌骨斜坡型的骨斜面形态相一致。当下中切牙唇倾时,在釉牙骨质界下2 mm处其唇侧骨皮质及骨板厚度都是最小的,当下中切牙舌倾时,其舌侧最小值都在舌倾组。这就说明牙槽骨形态会随着下中切牙的倾斜度不同而发生变化。并且,在根尖区下中切牙唇倾组唇侧牙槽骨骨板厚度大于舌倾组,这与马静[13]等报道“骨性Ⅱ类下切牙唇侧根尖区的牙槽骨厚度及面积均高于骨性Ⅲ类组”类似。孙梦娇[14]等对成人低角骨性Ⅱ类患者进行相关性分析发现,下切牙唇倾度与根尖唇侧牙槽骨厚度呈正相关,也与本研究结果一致。通过两两比较发现,釉牙骨质界下2 mm处唇侧牙槽骨骨板厚度在下中切牙唇倾组和舌倾组都比正常组要小,并且差异有统计学意义。同时,下中切牙唇倾组釉牙骨质界下2 mm处唇侧牙槽骨骨皮质相对较薄,舌倾组釉牙骨质界下2 mm处舌侧牙槽骨骨皮质相对较薄。这说明下中切牙唇倾组的唇侧、舌倾组的舌侧发生骨开裂的风险较大。在CBCT影像资料分析过程中我们还发现,正常组唇、舌侧缺失比例为8%和16%,这与Kois[15]提出的“釉牙骨质界与牙槽嵴顶之间的距离大于2 mm的低牙槽嵴顶组”人群比例相近;而唇倾组的唇侧和舌倾组的舌侧,该处缺失比例明显高于正常组,这就说明切牙的过度倾斜会导致牙槽骨的吸收和牙槽嵴顶位置的降低,杨政尧[16]的研究结果“下切牙唇倾度与舌侧牙槽骨附着高度呈负相关”与此有一定的相似性。进一步观察发现,这种缺失多集中在倾斜度大于106°的下中切牙唇侧和小于84°的下中切牙舌侧,这提示我们,在选择正畸掩饰治疗时,唇倾牙齿(尤其是在唇倾度大于106°)的唇侧转矩和舌倾牙齿(唇倾度小于84°)的舌侧转矩均应谨慎控制角度,否则会增大骨开裂的风险。
通过观察牙槽骨骨板的总厚度,我们发现无论下中切牙唇倾还是舌倾,其厚度均较正常组减小,这与以往研究报道的“骨性Ⅱ类和Ⅲ类下切牙区牙槽骨厚度均较Ⅰ类狭窄”[17-18]相一致。其中,下中切牙舌倾组,牙槽骨骨板总厚度最薄,这与Yamada利用CT测量的结果相似[19]。国内外均有学者研究發现,在切牙的移动过程中牙槽骨的生物学改建以骨吸收为主,骨增生有限[20-21]。并且本研究还发现,根尖处的唇侧牙槽骨骨板厚度,在下中切牙唇倾组的舌侧比正常组要小,舌倾组的唇侧也比正常组要小,并且差异都有统计学意义,同时相应的骨皮质厚度都要小于正常组,这说明下中切牙的过度舌倾会使得唇侧骨开窗的风险增加。
综上所述,在正畸治疗中,牙槽骨会随着牙齿的移动发生相应的改建,若过度增加下中切牙唇倾角度,会增大唇侧骨开裂的风险;若过度增加舌倾角度,则会增加骨开窗风险。并且下中切牙的唇、舌向倾斜均会不同程度的导致牙槽嵴顶高度的降低和牙槽骨总厚度的减小。但是本研究中发现的下中切牙倾斜度的“限度”还有待制定检测项目和病例随访来确定。因此,在治疗前非常有必要对下中切牙倾斜度及该区牙槽骨形态特征进行全面评估,充分考虑下中切牙移动的方式和程度,选择合适的矫治方法,以免造成牙周组织与牙槽骨的进一步损伤。
[参考文献]
[1]胡湘权,孙卫东,蔡斌等.牙科锥形束CT评价上颌前牙唇面形态对转矩的影响[J].华西口腔医学杂志,2009,27(3):297-300.
[2]刘怡,李小彤,韩劼.浅谈正畸与骨开窗骨开裂[J].中华口腔正畸学杂志,2016,23(1):43-46.
[3]Sheng Y,Guo H M,Bai Y X,et al.Dehiscence and fenestration in anterior teeth:Comparison before and after orthodontic treatment[J].J Orofac Orthop,2020,81(1):1-9.
[4]Ten Hoeve A,Mulie R M.The effect of antero-postero incisor repositioning on the palatal cortex as studied with laminagraphy[J].J Clin Orthod,1976,10(11):804-822.
[5]傅民魁.口腔正畸[M].4版.北京:人民卫生出版社,2003:80.
[6]Uysal T,Yagci A,Ozer T,et al.Mandibular anterior bony support and incisor crowding:Is there a relationship?[J].Am J Orthod Dentofacial Orthop,2012,142(5):645-653.
[7]Ahn H W,Lee D Y,Park Y G,et al.Accelerated decompensation of mandibular incisors in surgical skeletal class III patients by using augmented corticotomy:a preliminary study[J].Am J Orthod Dentofacial Orthop,2012,142(2):199-206.
[8]Mozzo P,Procacci C,Tacconi A,et al.A new volumetric CT machine for dental imaging based on the cone-beam technique:preliminary results[J].Eur Radiol,1998,8(9):1558-1564.
[9]Mah J K,Yi L,Huang R C,et al.Advanced applications of cone beam computed tomography in orthodontics[J].Semin Orthod,2011,17(1):57-71.
[10]徐筱,徐莉,江久汇,等.锥形束CT评判安氏Ⅲ类错牙合上前牙骨开裂与骨开窗的准确性分析[J].北京大学学报:医学版,2018,50(1):104-109.
[11]Celikoglu M, Buyuk S K, Hatipoglu M, et al.Evaluation of dehiscence and fenestration in adolescents affected by bilateral cleft lip and palate using cone‐beam computed tomography[J].Am J Orthod Dentofacial Orthop,2017,152(4):458-464.
[12]Sun L,Yuan L,Wang B,et al.Changes of alveolar bone dehiscence and fenestration after augmented corticotomy-assisted orthodontic treatment:a CBCT evaluation[J].Prog Orthod,2019,20(1):7.
[13]马静,江久汇.骨性Ⅱ类和Ⅲ类高角错牙合患者下切牙区的牙槽骨形态分析[J].北京大学学报(医学版),2018,50(1):98-103.
[14]孙梦姣,孙景璐,李洪发.成人低角型骨性Ⅱ类下前牙区牙槽骨形态特征的CBCT研究[J].现代口腔医学杂志,2020,34(4):202-206.
[15]Kois J C.The restorative-periodontal interface:biological parameters[J].Periodontol,2000,1996,11(1):29-38.
[16]杨政尧,朱亚玲,吴佩佩,等.维、汉族成人骨性Ⅱ类下颌切牙唇倾度与牙槽骨形态关系的CBCT研究[J].重庆医学,2019,48(15):2606-2610.
[17]邓如平,张漫.基于CBCT对错牙合畸形切牙区牙槽骨形态的研究[J].口腔医学研究,2018,34(5):535-538.
[18]Baysal A,Ucar F L,Buyuk S K.Alveolar bone thickness and lower incisor position in skeletal Class Ⅰ and Class Ⅱ malocclusions assessed with cone-beam computed tomography[J].Korean J Orthod,2013,43(3):134-140.
[19]Yamada C,Kitai N,Kakimoto N,et al.Spatial relationships between the mandibular central incisor and associated alveolar bone in adults with mandibular prognathism[J].Angle Orthod,2007,77(5):766-772.
[20]陳丽辉,郭宏铭,白玉兴,等.正畸拔牙矫治前后上颌牙槽骨改建的初步研究[J].北京口腔医学,2017,25(2):94-97.
[21]Ahn H W,Moon S C,Baek S H.Morphometric evaluation of changes in the alveolar bone and roots of maxillary anterior teeth beforeand after en masse retraction using cone-beam computers tomography[J].Angle Orthod,2013,83(2):212-221.
[收稿日期]2021-12-13
本文引用格式:张瑞,黄晓峰.下中切牙唇舌向角度与下颌牙槽骨骨皮质及骨板厚度的相关性研究[J].中国美容医学,2023,32(4):75-79.
