颧骨上颌骨放线菌性骨髓炎1例报道及文献回顾
2023-05-20郑潇飞程娇罗祥友向晓波满城蒋练
郑潇飞,程娇,罗祥友,向晓波,满城,蒋练
1.遵义医科大学,贵州 遵义(563000);2.遵义医科大学附属口腔医院,贵州 遵义(563000)
由细菌感染以及物理或化学因素使颌骨产生的炎性病变,包括骨膜、骨皮质、骨髓以及骨髓腔内的血管、神经等整个骨组织发生的炎症过程,称为颌骨骨髓炎(osteomyelitis of the jaws)[1]。其病原菌主要为金黄色葡萄球菌和表皮葡萄球菌(80%~90%),其次是溶血性链球菌,以及肺炎双球菌、放线菌、大肠杆菌等(10%~20%)[2]。临床上以牙源性感染引起的化脓性颌骨骨髓炎最为多见[3]。而由放线菌感染引起的特异性颌骨骨髓炎较为罕见[4]。2021 年6 月,笔者所在医院收治1 例以放线菌为主的混合细菌感染引起的双侧上颌骨、左侧颧骨骨髓炎的病例,在获得患者知情同意后现报道如下。
1 临床资料
1.1 病史及查体
患者,男,55 岁,主诉:左上后牙疼痛伴左面部反复肿胀7 个月,加重1 周。
现病史:7 个月前患者左上后牙出现疼痛,伴左面部肿胀不适。自行服用消炎、止痛药(阿莫西林胶囊、牛黄解毒片),肿痛有所缓解。期间疼痛加重,5 个月前患者在当地诊所行颌面部锥形束CT(cone beam computed tomography,CBCT)检查未发现颌骨明显异常,全景片显示25 根尖周低密度影像(图1)。因左上颌后牙区反复疼痛于当地诊所拔除25,术后拔牙创口反复流脓,未见好转,一直未行处置。1 周前患者左面部肿胀加重伴针刺样疼痛,局部有轻微麻木不适感,遂就诊我科门诊,门诊以“左面部骨髓炎”收治入院。既往有高血压病史6 余年、糖尿病史5 年,口服药物治疗(厄贝沙坦氢氯噻嗪片、阿卡波糖片,患者常间断用药);痛风史20 余年,未行特殊治疗。否认其他用药史,否认过敏史,否认“手术、外伤、输血”史,否认“肝炎、伤寒、结核”等传染病史。入院查体:体温36.7 ℃,脉搏90 次/min,呼吸19 次/min,血压133 mmHg/74 mmHg。
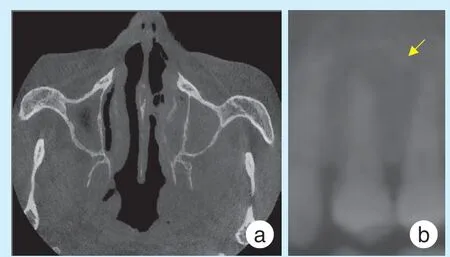
图1 患者外院初诊影像学检查图像Figure 1 Initial imaging examination of the patient in an outside hospital
专科检查:神清,头颈活动自如,颌面部外形欠对称,左侧颧面部及眶外缘肿胀明显,可扪及凹陷性水肿及波动感,压痛明显,表面皮肤稍红,皮温不高。左颧面部及上唇有轻微麻木不适感,鼓腮时左侧鼻孔漏气,无额纹消失、眼睑闭合不全等面神经损伤症状。双侧颞下颌关节区无红肿,活动对称,未扪及弹响及杂音。张口型垂直向下,张口度约3.5 cm。口内检查:13 唇侧牙龈退缩至根中1/3,松动Ⅰ度;25 缺失,24~27 部分牙槽骨暴露坏死,22、23、26、27 松动Ⅱ度,24 松动Ⅲ度,叩(+);18、28 未见,38 残冠,48 垂直萌出。上下牙列咬合关系可。口腔卫生不佳,口腔异味明显。腭皱襞后缘正中黏膜见瘘管,有灰白色脓液渗出。舌体活动自如,唾液腺、颈部淋巴结未见明显异常(图2a~2e)。
实验室检查:白细胞(white blood cell,WBC)数目:13.64×109/L;中性粒细胞(neutrophils)数目:10.31×109/L;空腹血糖6.50 mmol/L;尿酸448 μmol/L。
影像学检查:①颌面部CBCT 示:左侧眼眶壁、双侧上颌骨大片骨质破坏,左侧颧骨颧弓骨质破坏伴病理性骨折;双侧硬腭、双侧上颌牙槽骨及左颧骨大块死骨形成(图2f、2g);25 缺失,38 残冠;②全身骨骼显像SPECT 排除肿瘤转移,考虑慢性炎症;③颌面部磁共振弥散加权成像报告:左侧颌面部软组织感染性病变;④颌面部+双膝关节双源双能量CT 报告:双膝关节周围见多发绿色结晶沉积。颌面部未见明显绿色结晶。
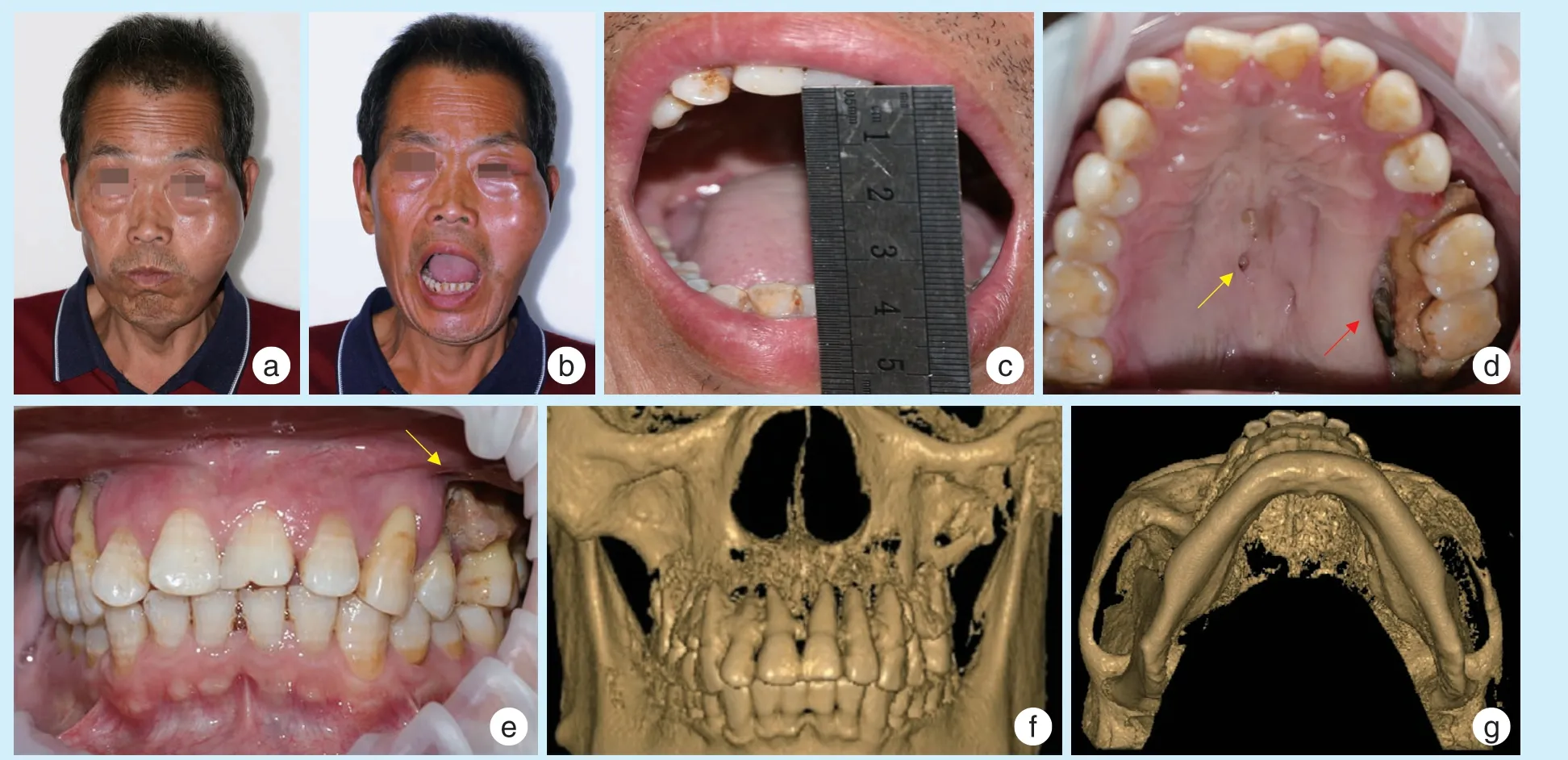
图2 颧骨上颌骨放线菌性骨髓炎患者术前临床及影像学检查Figure 2 Preoperative clinical and imaging examination of the patient with actinomycotic osteomyelitis in the maxilla and the zygomatic bone
1.2 诊断及治疗
诊断:①双侧上颌骨、左侧颧骨、颧弓、眶外侧壁骨髓炎;②左眶下间隙感染伴脓肿形成;③左侧眶下神经损伤;④38 残冠;⑤糖尿病;⑥高血压病;⑦痛风性关节炎。
治疗计划:①脓肿切开引流,全身抗感染治疗;②手术治疗;③术后抗炎、消肿、止血等对症治疗。
治疗过程:入院急查血常规、凝血功能、电解质及C 反应蛋白(C-reactive protein,CRP),青霉素皮试阴性,给予患者青霉素钠320 万U 静脉输液Bid 抗感染治疗5 d。排除手术禁忌证后局麻下行“左颌面部脓肿切开引流术+死骨刮除活检术”,术中流出约30 mL 脓性恶臭液体,见少量黄色颗粒样物质,取脓液送细菌培养及药敏试验,术中刮除物送病理检查。一般细菌培养示:多种细菌生长,其中较多金黄色葡萄球菌。药敏试验结果显示细菌对哌拉西林/他唑巴坦高度敏感(S),最小抑菌浓度(minimal inhibitory concentration,MIC)值≤4,对青霉素中度敏感,对氨苄西林耐药,故术后选择改用哌拉西林钠他唑巴坦钠静脉输液抗炎治疗16 d。每日用大量生理盐水反复冲洗脓腔,定期换药,监测血糖。病理结果回示:(左侧颧骨)慢性骨髓炎伴急性炎症。感染控制后全身麻醉下行“左侧上颌骨、颧骨死骨摘除及病灶清除术+13、24、26、27拔除术”。24 远中设计角形切口,翻瓣暴露左侧颧上颌骨,颧牙槽嵴处呈蜂窝状骨质破坏,见死骨边界不清,肉芽组织内见“硫黄颗粒”;拔除13、24、26、27 牙,探及13 牙槽骨骨质坏死,摘除左上颌暴露死骨,探查取出左颧骨游离死骨块;修整创面,冲洗术区,碘仿纱条填塞缝合止血。术中取除物送病理检查,术后哌拉西林钠他唑巴坦钠抗炎治疗1 周;地塞米松激素治疗3 d;氨甲环酸止血治疗3 d;甲钴胺营养神经治疗1 周。术后病理结果示:(左侧上颌骨、颧骨)急性化脓性骨髓炎,骨髓腔内较多放线菌菌丝伴死骨形成,符合放线菌感染(图3)。
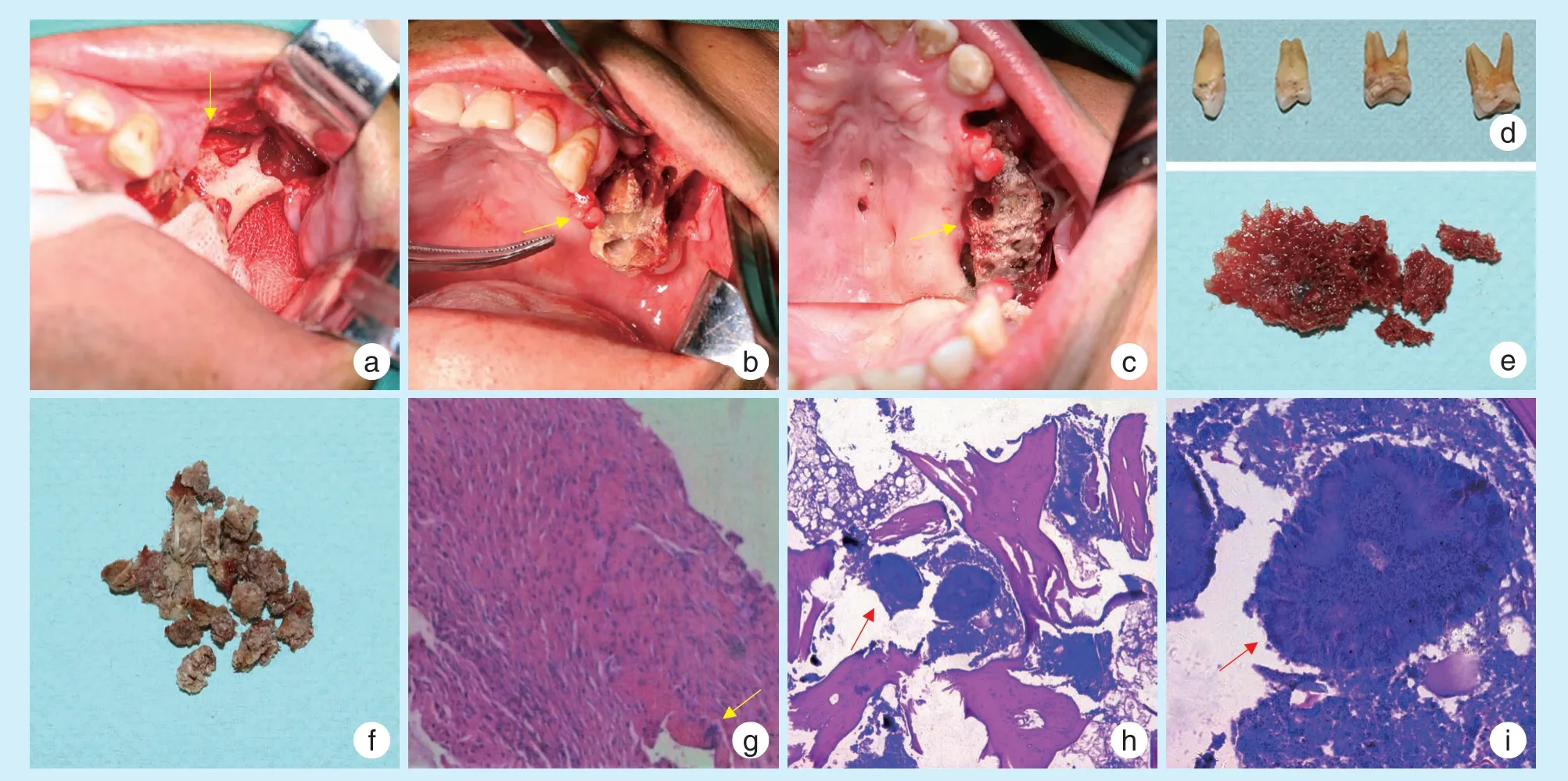
图3 颧骨上颌骨放线菌性骨髓炎患者手术及术后病理学观察图片Figure 3 Surgical images and histopathological examination of a patient with actinomycotic osteomyelitis in the maxilla and the zygomatic bone
术后7 d 拆除术区碘仿纱条及缝线,颌面外形欠对称,左颧面部轻度塌陷,无面神经损伤症状,左侧眶下区仍有麻木不适感;口内见拔牙创口骨面暴露,无异常分泌物,黏膜及软组织无红肿(图4a ~4d)。
术后1 个月复诊,患者颌面部外形基本对称,术区恢复良好;CBCT 影像示左上颌骨、颧骨散在低密度影,死骨已基本清除干净(图4e ~4g)。术后6 个月随访,患者面部外形对称,术区创口愈合良好,CBCT 示左上颌骨局部有新骨生成(图4h ~4j)。
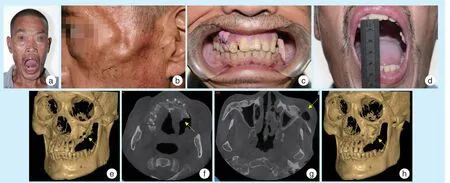
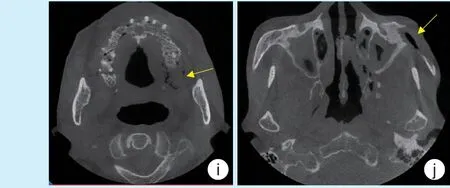
图4 颧骨上颌骨放线菌性骨髓炎患者术后临床及影像学检查情况Figure 4 Postoperative clinical and imaging examination of a patient with actinomycotic osteomyelitis in the maxilla and the zygomatic bone
2 讨 论
局部因素如创伤和牙齿感染往往与颌骨骨髓炎的发病有关。当机体免疫力下降时,病原体可通过患牙的根尖孔及牙周袋形成一条直达骨骼的通道。骨髓炎的风险因素包括糖尿病、高血压、贫血、营养不良、恶性肿瘤、免疫缺陷和其他表现为骨血管功能低下的疾病[5]。颌骨骨髓炎主要发生在下颌骨,临床表现包括局部肿胀(58.3%)、发热、疼痛(41.6%)、下唇麻木(29.1%)、感觉异常、张口受限、瘘管(41.6%)溢脓和死骨分离,在拔牙病例中会出现拔牙创不愈合(20.8%),一些严重的病例中会出现病理性骨折[6]。根据病史、临床表现及影像学检查,一般可对骨髓炎作出诊断。磁共振成像(magnetic resonance imaging,MRI)和CT 是诊断骨髓炎最常用的影像学检查,而CBCT 在监测颌骨病变的进展方面更具优势,临床上已广泛应用[7]。超声检查在诊断软组织脓肿以及穿刺活检中有一定的帮助[8]。颌骨骨髓炎的X 线和CT 检查表现为颌骨(多为下颌)不规则低密度透射影、密质骨破坏、病理性骨折、骨膜成骨和死骨形成,病变区颌周软组织肿胀[9-10]。因上颌骨有窦腔,骨组织疏松,血管丰富,侧支循环多,有感染时不易发展成弥散性骨髓炎,而发生于颧骨的骨髓炎则更为罕见。
放线菌病(actinomycosis)是由放线菌引起的慢性感染性肉芽肿性疾病,以20~45 岁的男性多见。面颈部放线菌病通常是由以色列放线菌(Actinomyces israelii)引起的,以色列放线菌是一种革兰阳性厌氧菌[11]。它是一种内源性寄生菌,繁殖缓慢,毒力较弱,存在于正常人龋洞、牙周袋、扁桃体窝等处。当由于感染、创伤或外科手术破坏了正常口腔黏膜屏障,机体抵抗力下降时,放线菌可侵入邻近组织。进入骨内形成脓肿,相互间有管道相通,病变的特征是在肉芽组织或脓液中常含有浅黄色放线菌丝或黄色颗粒样物质,称为放线菌颗粒(Actinomycosisgranules)或硫黄颗粒(sulphurgranules)[1,9]。本病例的组织病理检查中观察到较多放线菌菌丝和放线菌颗粒,证实了这一诊断。放线菌病的临床特点包括长期性、轻微性、非特异性,伴或不伴发热。放线菌病的诊断基于以下几点:慢性,局部肿块,疾病进展跨越组织边界,病情易反复,短期治疗后的难治性或复发性感染[12]。本病例的临床表现符合上述诊断要点。
颌骨放线菌病分为急性和慢性,后者多见。放线菌颌骨骨髓炎(actinomycotic osteomyelitis of the jaws)是一种由放线菌引起的,以肉芽肿性和化脓性病变为特点的慢性颌骨骨髓炎。多发生于青壮年男性,常见于下颌骨,以下颌角及下颌支多见。临床主要表现为硬性软组织包块、多发窦道和不同程度开口受限。若病变侵入颌骨中心,造成严重骨质破坏时,可在颌骨内形成囊肿样膨隆,称为中央性颌骨放线菌病(central actinomycosis of jaws)[1]。颌骨放线菌病X 线片显示的多囊性改变,需与颌骨成釉细胞瘤及黏液瘤等疾病相鉴别。成釉细胞瘤影像学表现为多房型或单房型,被肿瘤包绕的牙根可呈锯齿状吸收[13]。牙源性黏液瘤影像学表现一般为多房密度减低区,有时可呈“火焰状”改变[14]。面颈部放线菌病常表现为硬性包块,有时需与腮腺炎、腮腺肿瘤、颈部淋巴结核相鉴别。腮腺炎常规抗生素治疗有效,CT 扫描有助于区分腺内、腺外病变,颈部淋巴结核影像学检查可见钙化[1,9]。颌骨放线菌病主要依据临床表现、影像学及细菌学检查进行诊断,但该病无特异性临床症状与影像学表现,故临床诊断较困难,多需活体组织检查或术后病理检查明确诊断。
骨髓炎是一种难治性的感染性疾病,易复发,大多数情况下需要药物和手术联合治疗。药物治疗成功的关键在于以下几个方面:①抗生素的类型;②给药的途径;③用药持续的时间[15]。治疗的初期应给予足量有效的抗生素,持续时间一般是4~6 周,通常是静脉给药,这是目前骨髓炎治疗的共识[16]。由于慢性骨髓炎患者病情易反复,一些学者建议延长药物治疗时间(静脉输液6~8 周,之后口服抗生素3 个月或以上)[15];如果手术清创不可行或不彻底,可根据患者感染的情况再持续用药3~12 个月,最好在所有症状消失后延长治疗2~3 周[17];但对已成功施行手术切除感染组织的患者,抗菌治疗的时间可缩短至3 个月[18]。Steininger 等[19]研究表明,β-内酰胺类抗菌药物仍是放线菌病治疗的首选药物,其次是四环素类药物,应避免使用甲硝唑。而多重耐药菌的出现也给抗菌药物的使用带来挑战,需要根据个体差异和病原菌种类靶向精准应用抗生素。关于给药途径,普遍的观点是抗生素静脉给药优于口服治疗[20]。但最新研究发现,在骨或关节感染的前6 周内,选择适当的抗生素口服治疗与静脉注射治疗效果几乎一致。与静脉给药相比,口服治疗住院时间短,风险低,并发症少,但口服治疗可能不适用于某些患者(胃肠内吸收不良、对口服药物有耐药性)[21]。
具体而言,放线菌颌骨骨髓炎的治疗以药物为主,首选青霉素类,但应根据细菌培养、药敏试验和患者个体因素及时调整用药,必要时配合手术治疗,外科手术对改善骨髓炎患者的局部环境起着重要作用。对已有脓肿形成的患者,应尽早切开引流,刮除炎性肉芽组织后用生理盐水反复冲洗术区,促进炎症消退[17]。控制感染后可手术清除病灶,包括拔除病灶牙、清除死骨,建立通畅的引流通道,术后积极抗炎对症支持治疗。当病变范围较大,累及整个颌骨、颧骨时,往往需要综合考虑,谨慎行根治性手术[22]。高压氧疗法(hyperbaric oxygen therapy,HBOT)是一种无创的治疗技术,研究发现其具有提高机体氧含量、促进血管生成、缓解炎症、激活干细胞活性等作用[23-24]。单独使用效果欠佳,但作为一种辅助治疗方法是值得肯定的。Re 等[25]研究发现高压氧疗法在治疗颌骨坏死、骨髓炎以及牙周病方面有一定的积极意义。Monis 等[26]报道采用高压氧疗法治疗颧骨骨髓炎并成功地诱导了新生骨的形成。
本例患者的病程长达7 个月,既往有高血压、糖尿病、痛风等基础性疾病。在这期间有拔牙史,可能因为拔牙术后的病灶感染,再加上机体长期免疫力低下,导致颌骨骨髓炎的发生。病变累及左侧颧骨颧弓及双侧上颌骨,左上颌见瘘管及死骨暴露,实属罕见。本例病变累及范围广泛,如果采用根治性手术治疗,可能导致患者在功能和美观上的缺陷。如眼球失去支撑导致复视,局部塌陷导致面部畸形。所以在患者入院后,给予大剂量抗生素治疗,及时进行脓肿切开引流,明确诊断后全麻下摘除已分离的死骨,彻底清除病灶,拔除无保留价值的病灶牙和松动牙,尽量保留患者正常的组织结构,避免破坏颌骨、颧骨的连续性。术后半年随访效果良好。
【Author contributions】Zheng XF wrote the article.Cheng J, Luo XY, Xiang XB, Man C directed the data collection and analysis.Jiang L revised the article.All authors read and approved the final manuscript as submitted.
