宫腔镜手术在异常子宫出血患者中的应用效果观察
2023-05-19林恭芳
林恭芳
异常子宫出血是指月经频率、规律性、经期出血量或持续时间与正常月经不同的子宫出血。流行病学调查结果表明[1]:异常子宫出血属于发病率较高的妇科症状,约30.0%的女性有异常子宫出血的风险,且青少年、绝经前女性发病率更高。既往研究表明[2]:异常子宫出血病因复杂,普遍认为其与器质性病变、功能失调或医源性因素等有关,多数患者以正常月经改变为主,影响居民生活与健康。诊断性刮宫治疗是异常子宫出血的传统治疗方法,虽然能改善患者症状,但是远期预后较差,且该手术具有较高的风险性、创伤性,导致患者治疗耐受性和依从性较差。而宫腔镜手术是一种无创治疗方法,手术过程中借助膨宫介质能完成子宫腔扩张,能全面掌握病灶内部情况,保证病灶组织完整切除[3-5]。同时,借助宫腔镜能明确患者异常子宫出血的原因,给予患者更加准确、有效的治疗,亦可预防或遏制癌变风险,但是,该手术方法在异常子宫出血患者中的应用研究较少。因此,本研究以异常子宫出血患者为研究对象,探讨宫腔镜手术在异常子宫出血患者治疗中的效果,报告如下。
1 资料与方法
1.1 一般资料 选择2019 年1 月~2022 年12 月本院收治的异常子宫出血患者48 例作为研究对象,采用随机数字表法分为对照组和观察组,每组24 例。对照组患者年龄30~59 岁,平均年龄(43.81±6.73)岁;体质量指数(BMI)18.5~29.4 kg/m2,平均BMI(21.59±4.32)kg/m2;出血时间8~43 d,平均出血时间(23.88±6.37)d;其中贫血8 例,消瘦3 例。观察组患者年龄31~59 岁,平均年龄(42.97±6.78)岁;BMI 18.3~29.9 kg/m2,平均BMI(22.07±4.38)kg/m2;出血时间9~42 d,平均出血时间(23.91±6.03)d;其中贫血6 例,消瘦4 例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准 纳入标准:①符合异常子宫出血诊断标准,且患者均得到确诊;②病情尚稳定,能进行沟通与交流[6];③具有宫腔镜治疗、手术适应证,患者均可耐受;④无生育要求,并完成治疗效果评估[7]。排除标准:①凝血功能异常、器质性疾病或伴有自身免疫系统疾病者[8];②认知障碍、严重肝肾功能异常者[9];③中途家属要求终止治疗或中转上一级医院者。
1.3 方法 对照组采用诊断性刮宫治疗。术前对患者行超声检查,借助超声确定异常子宫出血的位置、出血量,根据检查结果结合患者情况选择合适型号的刮匙,并常规完成刮宫治疗;将获得的病理组织送检,初步排除恶性病变;术后按照出血情况常规给予保宫止血颗粒或致康胶囊等止血药物进行对症支持治疗。观察组采用宫腔镜手术治疗。①仪器与设备:内窥镜30°、G2007 宫腔鞘套及闭孔器、G2007.1 宫腔操作器、硬性剪刀(型号:N8004)、硬性活检钳(型号:N8004.1)、硬性异物钳(型号:N8004.2)、影响锯齿钳(型号:N8004.3)、导光束(型号:A2002)、连接头(型号:N6016)、密封帽(型号:A6017);膨宫液选择生理盐水。②治疗方法。治疗前完善患者各项检查,并给予适当的抗生素进行抗感染治疗。常规选择静脉麻醉方式,协助患者保持截石位,待上述操作完毕后,对操作部位进行常规消毒,常规采用生理盐水完成膨宫冲洗,设定压力值为10~20 kPa。膨宫完毕后,借助宫腔镜的放大作用,缓慢从宫腔镜插入宫颈管,进一步扩展宫腔,明确出血部位,了解患者出血情况,并常规完成子宫腔的冲洗。借助宫腔镜常规对子宫内膜完成刮宫活检手术。两组术后7 d 评估效果。
1.4 观察指标及判定标准 比较两组手术指标,手术前后生活质量评分,手术前后血红蛋白及子宫内膜厚度,并发症发生情况。①手术指标:记录两组手术时间、术中出血量、凝血块时间及住院时间[10];②生活质量:手术前及手术7 d 后采用生活质量测定简表分别从生理领域、社会关系、心理领域、主观生活质量、环境领域及主观健康6 个维度进行评估,得分越高说明生活质量越高[11];③血红蛋白及子宫内膜厚度:手术前及手术7 d 后采用全自动生化分析仪测定血红蛋白水平;采用超声检查子宫内膜厚度[12];④并发症发生情况:记录两组治疗过程中恶心呕吐、头晕嗜睡、血压波动及泌尿系感染等发生情况。
1.5 统计学方法 采用SPSS26.0 统计学软件对数据进行处理。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组手术指标比较 两组凝血块时间比较差异无统计学意义(P>0.05);观察组手术时间、住院时间均短于对照组,术中出血量少于对照组,差异具有统计学意义(P<0.05)。见表1。
表1 两组手术指标比较(±s)
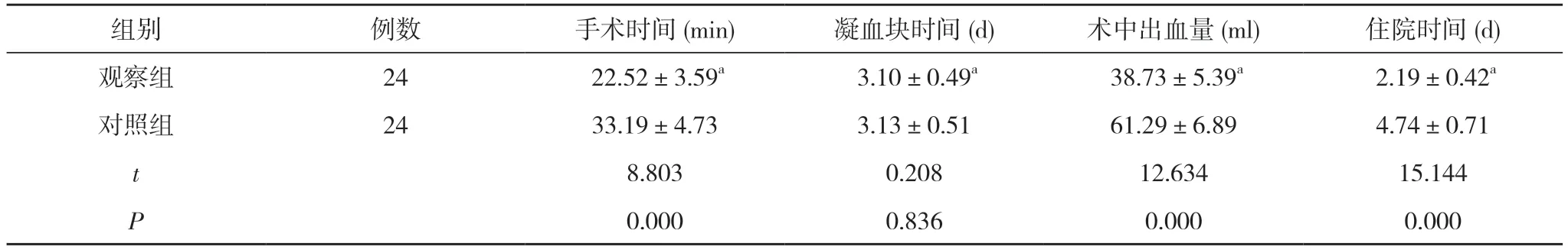
表1 两组手术指标比较(±s)
注:与对照组比较,aP<0.05
2.2 两组手术前后生活质量评分比较 手术前,两组生理领域、社会关系、心理领域、主观生活质量、环境领域及主观健康评分比较差异无统计学意义(P>0.05);手术7 d 后,两组生理领域、社会关系、心理领域、主观生活质量、环境领域及主观健康评分均高于手术前,观察组生理领域、社会关系、心理领域、主观生活质量、环境领域及主观健康评分均高于对照组,差异具有统计学意义(P<0.05)。见表2。
表2 两组手术前后生活质量评分比较(±s,分)

表2 两组手术前后生活质量评分比较(±s,分)
注:与本组手术前比较,aP<0.05;与对照组手术7 d 后比较,bP<0.05
2.3 两组手术前后血红蛋白及子宫内膜厚度比较 手术前,两组血红蛋白和子宫内膜厚度比较差异无统计学意义(P>0.05);手术7 d 后,两组血红蛋白与子宫内膜厚度均较手术前改善,观察组血红蛋白水平高于对照组,子宫内膜厚度小于对照组,差异具有统计学意义(P<0.05)。见表3。
表3 两组手术前后血红蛋白及子宫内膜厚度比较(±s)
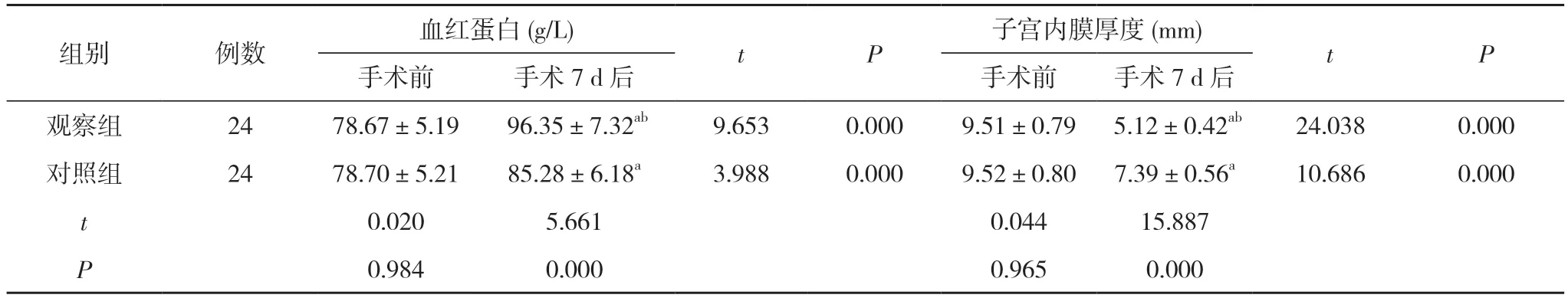
表3 两组手术前后血红蛋白及子宫内膜厚度比较(±s)
注:与本组手术前比较,aP<0.05;与对照组手术7 d 后比较,bP<0.05
2.4 两组并发症发生情况比较 两组治疗过程中并发症发生率比较差异无统计学意义(P>0.05)。见表4。

表4 两组并发症发生情况比较[n(%)]
3 讨论
正常子宫出血是指在卵巢激素的周期性调节下子宫内膜周期性脱落及出血。正常女性的月经周期为21~35 d,每次月经持续时间为2~8 d,每次月经出血量为20~60 ml;而异常子宫出血是指月经的频率、规律性及经期出血量不同于正常月经的子宫出血。既往研究表明[13]:异常子宫出血对人体危害性较大,严重影响女性健康。诊断性刮宫治疗用于异常子宫出血患者中,虽然能改善患者症状,但是多次刮宫容易引起宫腔粘连和宫颈粘连等症状,严重者可引起子宫内感染,影响患者预后。
宫腔镜手术属于一种微创治疗方法,具有出血量少、痛感少及恢复快等优点,借助宫腔镜的放大作用,能直视宫腔内病变,定位采集病变组织并完成病理检查。同时,宫腔镜手术用于异常子宫出血患者中,更加直观、准确、可靠。本研究中,观察组手术时间、住院时间均短于对照组,术中出血量少于对照组,差异具有统计学意义(P<0.05)。手术7 d 后,两组生理领域、社会关系、心理领域、主观生活质量、环境领域及主观健康评分均高于手术前,观察组生理领域、社会关系、心理领域、主观生活质量、环境领域及主观健康评分均高于对照组,差异具有统计学意义(P<0.05)。从本研究结果看出,宫腔镜手术用于异常子宫出血患者中,手术创伤较轻,能提高患者生活质量,多数患者可从中获益。分析原因:宫腔镜手术借助膨宫介质扩张子宫腔,能全面掌握患者宫腔的内部病灶情况,保证手术病灶切除的完整性,安全性较高。国内学者研究表明[14]:异常子宫出血患者病因较多,且随着病程的延长将会引起患者卵巢功能逐渐衰弱,雌激素分泌水平下降,导致子宫内膜萎缩明显。而宫腔镜手术能切除病灶组织,改善患者子宫内膜功能。既往研究表明[15]:宫腔镜手术广泛用于女性异常子宫出血、黏膜下肌瘤、子宫内膜息肉等疾病治疗中,且经宫腔镜手术治疗,既可以保留子宫,亦可避免开腹手术,获得较高的手术安全性。本研究中,手术7 d 后,两组血红蛋白与子宫内膜厚度均较手术前改善,观察组血红蛋白水平高于对照组,子宫内膜厚度小于对照组,差异具有统计学意义(P<0.05)。两组治疗过程中并发症发生率比较差异无统计学意义(P>0.05)。从本研究结果看出,宫腔镜手术能改善异常子宫出血患者血红蛋白和子宫内膜厚度,手术安全性较高,利于患者恢复。但是,由于异常子宫出血患者病因复杂,宫腔镜手术过程中应加强患者生命体征监测,并根据患者恢复情况调整手术方案,以获得良好的预后。
综上所述,宫腔镜手术用于异常子宫出血患者治疗中,创伤较轻,能提升患者生活质量,有助于改善血红蛋白和子宫内膜厚度,且手术安全性较高,值得推广应用。
