咬合重建固定义齿修复术对牙周病伴牙列缺损患者颞下颌功能、脑血流速度及龈沟液IL-23、PGE2的影响
2023-05-16蒋志勇于琼琼
蒋志勇,于琼琼
(郑州大学第五附属医院 口腔科,河南 郑州 450052)
牙列缺损是临床常见口腔疾病,老年人群为多发群体,牙周病(periodontal disease,PD)是牙列缺损主要病因之一[1-2]。牙列缺损患者咬合支持被破坏,咀嚼生物力学杠杆改变,影响导致颞下颌关节功能,导致发音、咀嚼功能受损,严重时影响患者面容[3]。因此,对于PD伴牙列缺损患者,修复上齿与下齿的接触与咬合关系,消除功能异常因素所致咬合紊乱,对保持口腔健康、改善口腔功能有重要意义。咬合重建进行牙齿修复是临床常见的牙列缺损修复手段,多见于可摘局部义齿的治疗,但其体积偏大,部件组成数量较多,会增加患者不适感,且固位力、咀嚼效能不甚理想[4-5]。而种植义齿具有清洁卫生、咀嚼效能舒适度更佳、稳定性更好的优点,能更好地恢复患者的咀嚼功能、发音功能及颜面部面容[6]。有研究证实咀嚼活动可促进大脑血流量的增加,咀嚼与脑血流、口腔健康之间存在一定联系[7]。基于此,本研究采用咬合重建固定义齿修复术对PD伴牙列缺损进行修复治疗,分析其对颞下颌功能、脑血流速度及龈沟液白介素23(interleukin 23,IL-23)、前列腺素E2(prostaglandin E2,PGE2)水平的影响。
1 对象与方法
1.1 研究对象选取2016年7月至2019年8月郑州大学第五附属医院收治的130例PD伴牙列缺损患者,根据治疗方案分为对照组和试验组,各65例。两组性别、修复位置、年龄、体重指数(body mass index,BMI)等一般资料比较,差异无统计学意义(P>0.05)。见表1。
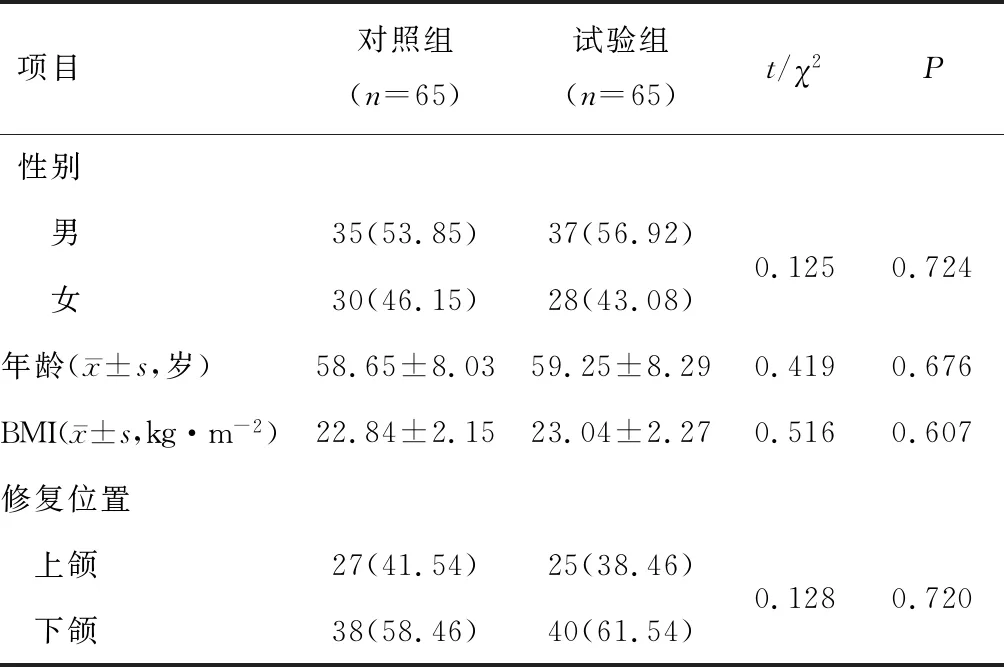
表1 两组一般资料比较
1.2 纳入与排除标准
1.2.1纳入标准 (1)符合《牙周病学》[8]中PD诊断标准;(2)基牙松动为Ⅰ~Ⅱ度,牙槽骨吸收达根长1/3~1/2;(3)初次接受义齿修复;(4)义齿固定性、稳定性良好;(5)修复前、后患者生活习惯未出现明显改变。
1.2.2排除标准 (1)口腔黏膜疾病;(2)颞下颌关节疾病;(3)修复前、后有脑血管疾病史;(4)严重心、肝、肾功能障碍;(5)缺牙骨密度过低;(6)合并出血性疾病。
1.3 方法
1.3.1治疗方法 修复治疗前准备:对患者进行全面口腔检查,了解患者实际口腔情况,提前药物干预治疗牙周、牙髓等口腔疾病,提前拔除无保留价值的牙齿,做好准备工作。(1)试验组接受咬合重建固定义齿修复。①初印模制作:选择合适成品托盘,采用藻酸盐印模材料,指导患者听从指导规范咬合,获得患者准确的牙槽嵴解剖形态,制取初印模,随后灌注初模型(普通石膏粉)。然后采用自凝丙烯酸树脂或光固化树脂在初模型上制作个别托盘,以制取更精确印模,已达到成品托盘与口腔组织完全匹配。②终印模制作:指导患者试戴个别托盘,适当调改,制取终印模(藻酸盐印模材),在材料完全凝固前完成肌功能修整,灌注硬石膏终模型。③记录颌关系:修整终印模模型,均匀涂上分离剂,在模型上刻出蜡基托、骀堤。记录患者口内垂直向、水平向颌位关系(Basic德标面弓)。同时准确将中线、口角线、唇高线等位置标记完整。④上牙合架:普通石膏灌注已完整记录颌位关系的模型,固定至Basic可调式牙合架,完成颌位关系转移。⑤排牙、充胶,试戴,检查固位、咬合关系等,并初步调整,告知初戴注意事项及复诊须知。首先指导患者正确试戴2~4周,若患者无不适感,完全满意,可确定为最终模板,对烤瓷修复体进行永久黏固。(2)对照组接受垫式可摘局部义齿修复术。指导患者配合完成基牙预备制作后,制取过渡性垫式可摘局部义齿,同样指导患者试戴6个月后入院复查,若患者佩戴舒适,且对咀嚼功能满意,则确定为永久性牙合垫式可摘局部义齿。
1.3.2检测方法 将Whatman I号滤纸(宽2 mm、长20 mm)插入牙周袋,1 min后取出,记录浸湿刻度,并剪去干燥部分,放入Ep管(内装有1 mL生理盐水),离心10 min(4 ℃,105 r·min-1),取上清液,利用血清量换算出龈沟液量,以酶联免疫吸附法IL-23、PGE2水平,试剂盒购自上海酶联生物。咀嚼状态下脑血流速度[舒张期末峰流速(peak velocity of diastolic,Vd)、右侧大脑中动脉的收缩期峰流速(peak velocity of systolic,Vs)、平均峰流速值(mean peak flow velocity,Vm)]采用VBP-9经颅多普勒超声血流扫描仪(北京鑫悦琦科贸易有限责任公司)测定。
1.4 观察指标(1)修复效果。显效:义齿结构及功能良好,固定义齿稳定,活动义齿位置完好,且基托下组织未出现炎症反应,基牙牢固无松动。有效:义齿功能一般,存在一定限制,固定义齿有松动但能复位,活动义齿能就位,基托下组织呈现微炎症症状,基牙较稳定。无效:义齿功能较差或完全不能使用,固定义齿松动、脱落,活动义齿不能就位,基托下组织出现明显炎症,基牙出现明显松动。将显效、有效计入总有效并计算总有效率。(2)咀嚼功能。患者对外形满意,自述咀嚼功能明显改善,无肌肉疲劳感,基牙无松动,发音正常为优;义齿佩戴舒适度基本满意,咀嚼、发音好转,肌疲劳感减轻为良;患者不能咀嚼较硬食物,咀嚼功能无好转,发音等无明显好转,基牙松动,出现颞下颌关节功能失衡为差。优良率为优率与良率的和。(3)颞下颌功能。以Friction指数评定表[9]评定,评估内容包括4项关节杂音、16项下颌运动、6项关节压诊、28项咀嚼肌及相关肌群压诊共4个方面,根据阳性体征计分,每项为1分。肌肉压痛指数等于咀嚼肌及相关肌群压诊除以28,颞下颌关节功能障碍指数等于下颌运动、关节杂音、关节压诊的和除以26,颞下颌关节紊乱指数等于颞下颌关节功能障碍指数、肌肉压痛指数的和除以2。(4)脑血流速度、龈沟液IL-23、PGE2水平。(5)治疗满意度。从咀嚼功能、语音功能、舒适度、固位功能、外观5个方面进行评估,每个方面0~10分,总分≥6分记为满意。满意度为满意例数占总例数的百分比。
2 结果
2.1 修复效果治疗后观察6个月,试验组脱落1例,对照组脱落3例。试验组总有效率高于对照组(P<0.05)。见表2。

表2 两组修复效果比较(n,%)
2.2 咀嚼功能修复6个月后,试验组咀嚼功能优良率高于对照组(P<0.05)。见表3。
2.3 颞下颌功能修复前两组颞下颌功能比较,差异无统计学意义(P>0.05),修复6个月后试验组颞下颌关节功能障碍指数、肌肉压痛指数、颞下颌关节紊乱指数低于对照组(P<0.05)。见表4。
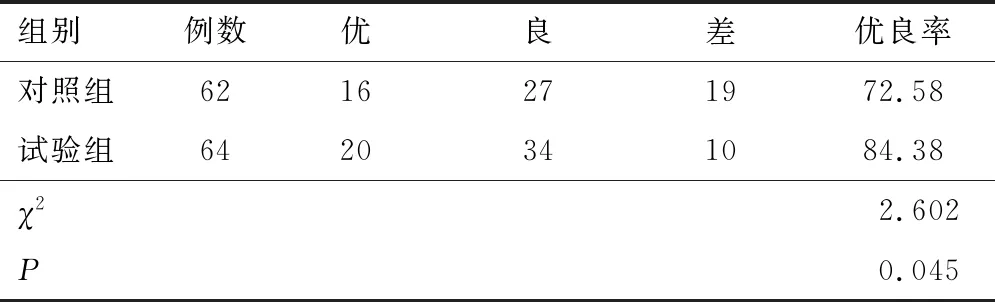
表3 两组咀嚼功能比较(n,%)
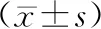
表4 两组颞下颌功能比较
2.4 脑血流速度修复前两组咀嚼状态下脑血流速度比较,差异无统计学意义(P>0.05),修复6个月后试验组咀嚼状态下大脑中动脉Vs、Vd、Vm大于对照组(P<0.05)。见表5。

表5 两组脑血流速度比较
2.5 龈沟液IL-23、PGE2修复前两组龈沟液IL-23、PGE2水平比较,差异无统计学意义(P>0.05),修复6个月后试验组龈沟液IL-23水平低于对照组,PGE2水平高于对照组(P<0.05)。见表6。
表6 两组龈沟液IL-23、PGE2水平比较
2.6 治疗满意度修复6个月后,试验组语音功能、固位功能、咀嚼功能满意度高于对照组(P<0.05)。见表7。

表7 两组治疗满意度比较[n(%)]
3 讨论
咀嚼系统由牙列、牙齿、颞下颌关节、颌骨及相对应的中枢神经系统组成。PD伴牙列缺损患者会出现部分后牙缺损,其中以承担咀嚼功能的磨牙数量减少为主要表现,咬合支持破坏,咀嚼系统中各子功能间调控能力降低,协调失衡,不能完成正常的咀嚼活动功能[10]。现阶段,临床治疗牙列缺损以咬合重建修复为主,可采用全口义齿、可摘局部义齿、种植义齿等手段。
可摘局部义齿是患者可自行进行摘取、佩戴的修复体,是临床常用修复方法,具有制作简单、价格低廉、磨除牙体组织较少、适用人群较广等优点,但体积较大,会对患者进食、发音产生一定影响,相较于固定义齿,其咀嚼效能、固位力、舒适度均较低,同时若患者存在不良口腔卫生习惯或义齿设计不当等原因,会造成余留牙龋坏、牙槽骨吸收等不良后果[11]。近年来,口腔种植义齿技术不断迭代,临床应用日益广泛。于波[12]与高益林等[13]研究表明,咬合重建固定义齿修复术应用于牙齿重度磨耗伴牙列缺损患者,可改善咀嚼效果,促进咬合力恢复,且美观性、舒适性更佳。本研究首次将咬合重建固定义齿修复术应用于PD伴牙列缺损,结果显示,固定义齿可改善患者咀嚼功能、颞下颌功能,提高总有效率。咀嚼功能是口腔基本且重要的生理功能之一,而磨牙在咀嚼运动中占据重要作用,磨牙缺失可导致咬合接触关系破坏,咀嚼生物力学杠杆改变,进而影响咀嚼效率,甚至造成咀嚼系统中各子单位例如颞下颌关节、咀嚼肌群等多方面变化[14]。咬合重建固定义齿修复术可更有效修复咀嚼运动牙齿数量尤其是磨牙,可通过修复磨牙,增加咀嚼运动中上下磨牙咬合接触的数量、力量及面积,促进咀嚼肌肉收缩,改善咀嚼效率及咀嚼效能,促进颞下颌功能恢复[15]。此外,临床对于修复体应用效果的评价不仅包括口腔各项功能的客观方面,也包括患者的主观评价,满意度是决定修复体成功的重要、主观评价指标之一[16]。本研究数据显示,修复6个月后,试验组语音功能、固位功能、咀嚼功能等满意度高于对照组。进一步显示了咬合重建固定义齿修复术的应用优势。
研究发现,在语言、咀嚼、口腔感觉、唾液分泌、吞咽时,大脑起到重要调控作用,大脑皮层的不同区域有不同的作用[17]。咀嚼是下颌运动的主要功能之一,首先由脑干中基本中枢发出信号,随后受大脑高级中枢神经系统调节。研究显示,咀嚼运动可在一定程度上促进脑血管扩张,增加神经递质释放水平,进而通过化学、代谢、神经调节的方式对脑血流量产生影响[18]。研究指出,牙列缺损患者存在咀嚼效能降低、大脑血流量减少[19]。郭亚娟等[20]研究显示,咀嚼运动可提高受试者大脑中动脉Vs、Vd、Vm,咀嚼运动时上颌骨缺损患者大脑动脉Vs、Vd、Vm较牙列完整者较低。可知,咀嚼不仅与口腔健康有关,也与大脑血流量的变化存在一定关系,分析牙列缺损对大脑血流的影响可能为预防脑部疾病提供另一思路。本研究数据显示,修复6个月后两组咀嚼状态下大脑中动脉Vs、Vd、Vm均增加,且试验组高于对照组,提示咬合重建固定义齿修复术可改善PD伴牙列缺损患者脑血流速度。分析原因,咬合重建固定义齿修复术可更有效改善咀嚼功能,进而通过神经、化学作用途径对脑血流量进行调节,提高大脑动脉血流速度,增加脑血流量。
PD属细菌感染性疾患,炎症破坏最初出现于牙龈沟,逐步蔓延至牙周组织深部,最终引起牙齿松动、脱落[21]。多项研究证实,T细胞调节失衡及其刺激作用下产生的细胞因子均可能介导PD进展[22-23]。IL-23是一种前炎症细胞因子,通过Th17细胞分泌具有强大致炎能力的细胞因子IL-17,导致多种炎症疾病发生[24]。常炜等[25]研究显示,PD患者血清IL-23、IL-17表达浓度与牙周临床指标呈正相关,IL-23/IL-17轴在PD发生发展过程中发挥重要作用。PGE2水平主要由成纤维细胞与单核巨噬细胞产生,可促进胶原水解和牙槽骨吸收[26-27]。本研究创新性探讨发现,修复6个月后试验组龈沟液IL-23水平低于对照组,PGE2水平高于对照组。提示咬合重建固定义齿修复术可更有效调节龈沟液IL-23、PGE2水平,考虑与咀嚼功能改善,可有效维护、促进口腔健康有关。
综上可知,咬合重建固定义齿修复术不仅能改善PD伴牙列缺损患者咀嚼功能、颞下颌功能,还能改善脑血流速度,调节龈沟液IL-23、PGE2水平,提高治疗满意度,效果确切。PD伴牙列缺损合并脑功能异常患者的修复与脑组织功能的好转有待临床进一步深入探讨,以获得更有力的依据为咬合重建修复、脑功能异常治疗提供支持。
