TyG-BMI 对非酒精性脂肪性肝病的预测价值分析
2023-05-15陈海滨宋俊华
张 沥,陈海滨,宋俊华
非酒精性脂肪性肝病 (non-alcoholic fatty liver disease,NAFLD)是全球最常见的慢性肝病,荟萃分析 显 示 全 球 成 人NAFLD 的 患 病 率 为25.24%[1]。Zhou 等[2]研究显示,中国成人NAFLD 的患病率已从2001 年的23.8%上升至2018 年的32.9%, 成为我国第一大慢性肝病。NAFLD 起病隐匿,早期患者多无自觉症状,亦缺乏特异性的临床症状,因此,进行系统性筛查, 早期发现NAFLD 的高危患者具有重要价值[3]。高脂血症是众所周知的NAFLD 危险因素,此外,肥胖、胰岛素抵抗也是其常见的易患因素[4]。体质量指数(body mass index,BMI)对NAFLD 的预测价值临床报道较多[5-6]。近年来,甘油三酯葡萄糖乘积指数(triglyceride -glucose index,TyG)作为IR 的标志物逐渐被临床认可, 文献报道,TyG 指数与多种代谢性疾病密切相关[7]。刘奕婷等[8]发现,作为一项简单方便的合成指标,TyG 指数与NAFLD密切相关,具有较高的诊断价值。国外学者认为,作为TyG 指数与BMI 的复合指标,TyG-BMI 的预测价值优于TyG 指数[9]。因此,本研究设计为观察TyG指数、BMI、TyG-BMI 与NAFLD 发病的关系,比较3个指标对NAFLD 的预测价值。
1 对象与方法
1.1 对象 选取2021 年1 月~2022 年2 月于长沙市第四医院诊断为NAFLD 患者131 例及同期来院接受健康体检且身体健康、B 超等未检测出脂肪肝的250 名成年人作为研究对象。纳入标准:(1)年龄18 ~65 岁;(2)无过量饮酒史,即乙醇摄入量男性<140g/周,女性<70g/周。排除标准:(1)合并病毒性肝炎、药物性肝损伤、自身免疫性肝病等可导致脂肪肝的疾病;(2)入组前1 年使用过他莫昔芬、丙戊酸钠等可导致脂肪肝的药物;(3) 服用保肝药物;(4)严重肝肾功能不全;(5)恶性肿瘤患者及孕产期女性。NAFLD 影像学诊断依据非酒精性脂肪性肝病防治指南(2018 年更新版)腹部超声表现:(1)肝脏近场回声弥漫性增强(“明亮肝”),回声强于肾脏;(2)肝内管道结构显示不清;(3)肝脏远场回声逐渐衰减[10]。具备上述3 项中的2 项即可诊断为弥漫性脂肪肝。超声检查均由经验丰富的高年资医生完成。
1.2 方法 收集所有入组者年龄、 性别、 身高、体重、BMI、既往史等基本资料。抽取入组者晨起空腹静脉血标本,检测空腹血糖(FPG)、甘油三酯(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、谷丙转氨酶(ALT)、谷草转氨酶(AST)。计算TyG 指数及TyG-BMI。TyG指数= Ln[甘油三酯(mg/dl)×空腹血糖(mg/dl)/2],TyG-BMI= TyG 指数×BMI。
1.3 统计学处理 对NAFLD 组与健康对照组的肝功能、 血脂、TyG 指数、TyG-BMI 等指标进行比较。将所有研究对象的TyG 指数、TyG-BMI、BMI 按照四分位数分为4 组,观察各组NAFLD 发病率。使用受试者工作特征曲线 (Receiver operating characteristic,ROC)评价TyG 指数、BMI、TyG-BMI3个指标对NAFLD 的诊断价值, 比较各指标的曲线下面积(Area Under Curve,AUC)。使用SPSS 25.0 软件包进行统计分析。计量资料 以(±s)表示,不符合正态分布的以中位数(四分位间距)表述,计量资料符合正态分布采用t 检验, 不符合正态分布以非参数秩和检验。计数资料以频数表示,采用卡方检验,以P <0.05 为差异存在统计学意义。
2 结果
2.1 NAFLD 组与健康对照组基线特征比较 两组年龄、 性别、AST 差异无统计学意义 (P >0.05),NAFLD 组TC、TG、LDL-C、ALT、FPG、BMI、TyG 指数、TyG-BMI 高于健康对照组,HDL-C 低于健康对照组,差异有统计学意义(P <0.05)。见表1。
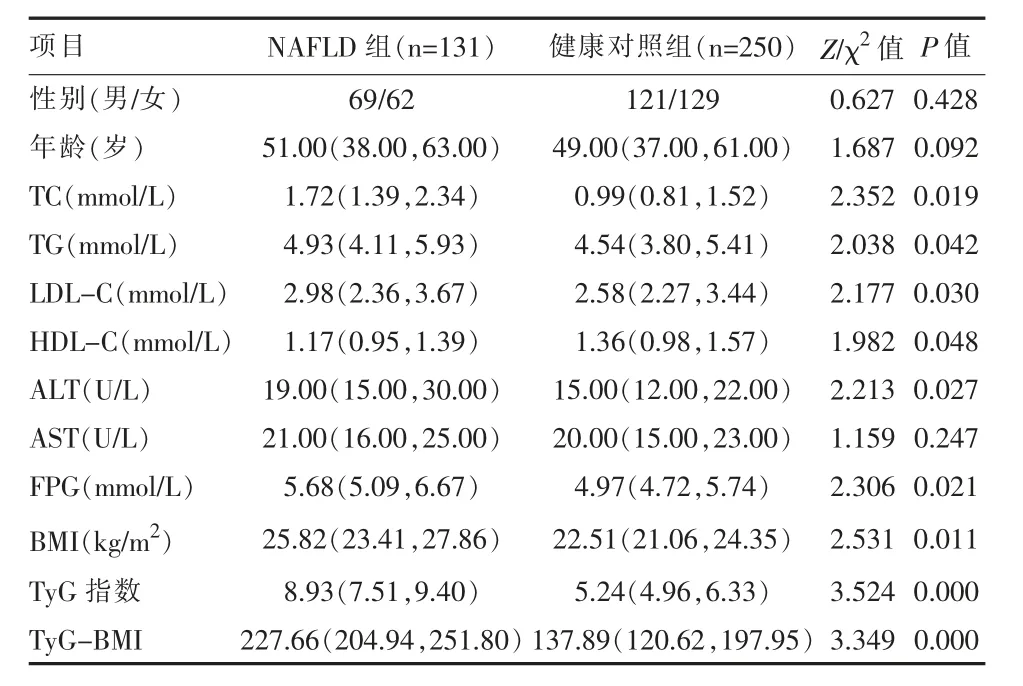
表1 两组非酒精性脂肪性肝病患者基线特征比较
2.2 TyG 指数、TyG-BMI 各四分位组NAFLD 发病率比较 随着TyG 指数、BMI、TyG-BMI 的升高,NAFLD 患病率亦升高。3 个指标Q4、Q3 四分位组的NAFLD 患病率均高于Q1 四分位组,Q4 四分位组患病率均高于Q2 四分位组;TyG 指数和TyGBMI 的Q4 四分位组患病率高于Q3 四分位组;BMI和TyG-BMI 的Q2 四分位组患病率高于Q1 四分位组;TyG-BMI Q3 四分位组的NAFLD 患病率高于Q2 四分位组;差异均有统计学意义(P <0.05)。见表2。

表2 131 例非酒精性脂肪性肺病患者不同四分位TyG 指数、TyG-BMI 发病率
2.3 TyG 指数、BMI、TyG-BMI 预测价值分析 TyG指 数、BMI、TyG-BMI 的ROC 曲 线 下 面 积 分 别 为0.732、0.698、0.796。TyG-BMI 的AUC 最 大, 对NAFLD 的预测价值高于TyG 指数和BMI。见表3、图1。
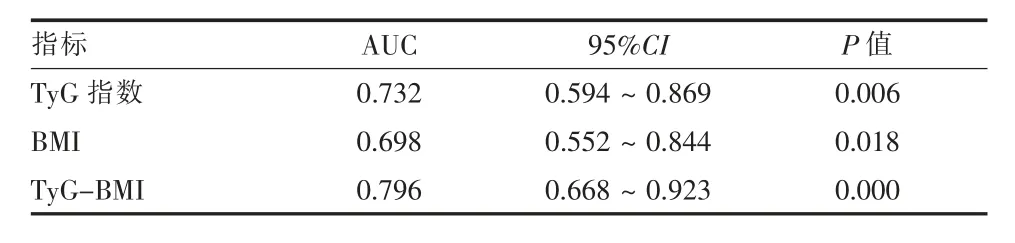
表3 131 例非酒精性脂肪性肺病患者TyG 指数、BMI、TyG-BMI 的预测价值比较
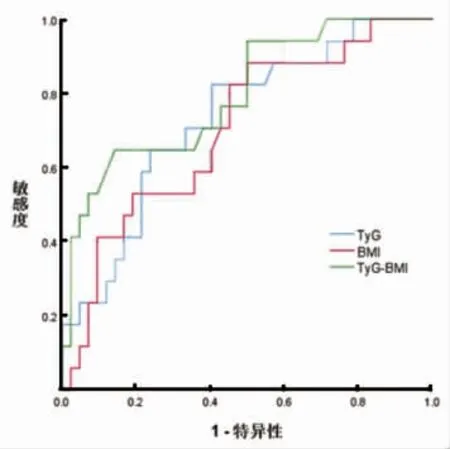
图1 131 例非酒精性脂肪性肺病患者TyG 指数、BMI、TyG-BMI 的ROC 曲线
3 讨论
NAFLD 是一种涉及遗传、环境、代谢等因素的疾病。关于NAFLD 发病的"二次打击"学说认为[11]。胰岛素抵抗会导致细胞内甘油三酯的合成与转运功能紊乱,使脂类在肝脏细胞的细胞质内过度聚集形成第1 次打击,首次打击触发了机体氧化应激反应,活性氧簇(ROS)诱导细胞毒素使肝脏实质细胞内产生炎症,大量游离自由基的产生形成第2 次打击,导致了肝脏的炎症反应[12-13]。近年来的研究表明,NAFLD 的发病机制复杂,因此,提出了"多重打击"学说[14-15]。表观遗传学中DNA 甲基化等表观遗传学方式通过影响肝脏脂代谢相关基因的表达,参与NAFLD 发生发展。虽然其发病机制未完全明确,但无论是“二次打击”学说,还是“多重打击”学说,胰岛素抵抗都是极为关键的发病环节[16]。胰岛素抵抗状态下,对激素敏感性脂肪酶抑制减弱,脂解作用增强,使血液游离脂肪酸水平升高,超出肝脏的清除能力,导致脂质沉积在肝细胞内,肝细胞变性肿大;同时,堆积于肝细胞内的过量脂质成为过氧化反应的基质,使机体处于高氧化应激状态,导致肝细胞损伤[17]。
TyG 指数的甘油三脂和空腹血糖两个指标与导致NAFLD 发生的脂质代谢、糖代谢紊乱密切相关。TyG 指数对于NAFLD 的预测价值研究最初由Simental-Mendia 等[18]报道,认为其诊断价值优于脂肪肝指数,但纳入的研究对象较少且为印欧混血的墨西哥成年女性。亚洲地区日本、韩国近年也报道了TyG 指数与本国人群NAFLD 发病具有明显相关性[19-20]。国内Zheng 等[21]完成的纵向流行病学研究显示,与传统的脂肪肝识别指标谷丙转氨酶、甘油三酯等指标相比,TyG 指数预测NAFLD 发生的价值更高。本研究也显示TyG 指数高四分位的NAFLD 患病率明显高于低四分位组。胰岛素抵抗时, 进入肝脏的游离脂肪酸合成甘油三酯增加,增加的脂肪酸通过抑制葡萄糖氧化、抑制细胞膜上的葡萄糖转运至细胞内、抑制肌糖原合成等途径抑制外周葡萄糖利用,干扰糖代谢,进一步加重胰岛素抵抗。葡萄糖-脂肪酸循环二者互为因果,形成恶性循环, 导致脂糖代谢紊乱, 推动NAFLD 的发生发展。TyG 指数的两个构成指标反映的糖毒性、脂毒性均是NAFLD 发生的危险因素, 使其成为预测NAFLD 发生的可靠指标。
2016 年有学者提出TyG-BMI 指数,认为TyGBMI 与HOMA-IR 的关联性强于TyG, 对胰岛素抵抗的早期识别效果更好[9]。其后,陆续有国外学者发现,TyG 指数结合BMI、腰围、腰围身高比等肥胖指标,可提高其评价IR 的准确度[22-23]。Kwok 等[24]报道NAFLD 患者合并肥胖症的比例为51.3%(95%CI:41.4% ~61.2%), 非肥胖的NAFLD 患者通常有近期体质量和腰围增加的病史。BMI 反映了饮食、运动等生活方式,BMI 的升高体现出不健康的生活方式。因此,将TyG 指数与BMI 结合,纳入体质量变化带来的影响,形成复合指标会进一步提升预测能力,这可能也是本研究中TyG-BMI 预测NAFLD 的效能高于TyG 指数和BMI 的原因。目前,关于TyGBMI 预测NAFLD 的报道较少,且样本量偏小[25]。本研究同样存在样本量偏小问题,探讨诊断的最佳切点值缺乏代表性,需要进一步进行大样本的标化研究。但是,TyG-BMI 检测方便、费用低廉,便于各级医院开展, 作为一项简单方便的生物学合成指标,其与NAFLD 发生密切相关, 与TyG 指数、BMI 相比,TyG-BMI 对NAFLD 的预测价值更高。
