27G+/25G+微创玻璃体切割手术治疗玻璃体视网膜疾病的比较
2023-05-12韩道新
白 石,韩道新
0 引言
玻璃体视网膜疾病(vitreoretinal diseases,VRDs)是眼科常见疾病,严重威胁患者眼部健康,玻璃体切割手术为重要的治疗手段。近年来27G+微创玻璃体切割手术已广泛应用于临床,手术范围已从简单的视网膜黄斑疾病拓宽至复杂的玻璃体视网膜病变[1-2]。与25G+切割系统相比,27G+同样具有较高的切割速率,但切口更小。然而,更为精细的玻璃体切割仪器有可能降低手术效率,与25G+微创玻璃体切割手术对比,其疗效及安全性方面是否存在差异仍需进一步研究探讨[3-4]。本研究回顾性分析我院近3a收治的玻璃体视网膜病变患者的临床资料,分析27G+和25G+微创玻璃体切割手术治疗玻璃体视网膜病变的疗效,现报道如下。
1 对象和方法
1.1 对象回顾性分析2019-03/2022-04于我院就诊并住院行玻璃体切割手术的玻璃体视网膜病变患者89例89眼的临床资料。纳入标准:(1)因静脉阻塞引起的单纯玻璃体积血(VH)、玻璃体混浊及黄斑前膜行25G+/27G+玻璃体切割手术的患者;(2)病历资料完整;(3)术后随访6mo及以上。排除标准:(1)孔源性视网膜脱离、黄斑裂孔、脉络膜脱离、白内障核硬度分级≥Ⅱ级、增生性糖尿病视网膜病变、眼内硅油或气体填充者;(2)眼底出现大量增殖膜;(3)玻璃体切割手术禁忌者;(4)合并严重感染等全身性疾病;(5)术后随访失访者。根据手术方式将纳入患者分为A组(45例45眼,行25G+微创玻璃体切割手术)和B组(44例44眼,行27G+微创玻璃体切割手术),两组患者性别构成、年龄、患眼眼别、疾病类型、术前最佳矫正视力(BCVA)和眼压等基线资料比较,差异均无统计学意义(P>0.05,表1)。本研究经我院伦理委员会批准。患者及家属均对手术方案知情同意并签署知情同意书。

表1 两组患者基线资料比较
1.2 方法
1.2.1 手术方法手术均由同一主刀医师完成,配套器械一致。术前行BCVA、眼压、裂隙灯显微镜、眼底和眼部超声等眼科检查。术前冲洗结膜囊,行球后麻醉(罗哌卡因),30°~40°斜行穿刺在角膜缘后3.5~4.0mm,预置25G+/27G+套管针系统,巩膜套管置于颞上、鼻上、颞下,灌注管连接于颞下,切割速度调节均为每分钟5000~10000次,采用负压600mmHg线性抽吸,眼压均维持在22~25mmHg。黄斑前膜患者取眼内镊剥除4~6DD黄斑前膜,保留黄斑区内界膜。根据患者眼部情况填充平衡液(盐酸肾上腺素0.5mL加入500mL林格氏液)。术毕拔除套管,取棉签抚触按压切口,观察切口渗漏情况,采用妥布霉素地塞米松眼药膏涂眼,遮盖患眼。
1.2.2 观察指标(1)手术情况:记录两组患者玻璃体切割时间和手术完成时间,其中玻璃体切割时间指从套管针插入至拔除所需时间,手术完成时间指穿刺开始至移除开睑器所需时间。(2)最佳矫正视力(BCVA)和眼压:分别于术前、术后1、7、30d,12、24wk检测BCVA和眼压,其中BCVA采用国际标准视力表测定,并转换为最小分辨角对数(LogMAR)视力表达,眼压采用非接触式眼压计测量3次取平均值。(3)术后主观舒适度:分别于术后1、7d采用自制评分表对患者异物感、疼痛、畏光流泪三个方面进行舒适度测评,无感觉、轻度不适、中度不适和重度不适分别记为0、1、2、3分,分值越高表明主观舒适度越低。(4)术后并发症:记录随访期间两组患者低眼压(眼压<9mmHg)、视网膜脱离、眼内炎症、脉络膜脱离、VH、切口渗漏、结膜水肿等并发症发生情况。

2 结果
2.1 两组患者手术情况比较A组患者玻璃体切割时间稍短于B组,但差异无统计学意义(t=-0.430,P=0.668);B组患者手术完成时间短于A组,差异有统计学意义(t=2.062,P=0.042),见表2。

表2 两组患者手术情况比较
2.2 两组患者手术前后BCVA比较手术前后,两组患者BCVA具有时间差异性,但无组间差异性(F时间=436.012,P时间<0.001;F组间=0.284,P组间=0.597;F时间×组间=3.964,P时间×组间=0.005),见表3。术后1、7、30d,12、24wk,两组患者BCVA均优于术前,差异均有统计学意义(P<0.05)。

表3 两组患者手术前后BCVA比较
2.3 两组患者手术前后眼压比较手术前后,两组患者眼压具有时间和组间差异性(F时间=67.200,P时间<0.001;F组间=4.785,P组间=0.034;F时间×组间=8.919,P时间×组间<0.001),见表4。术后1、7d,A组患者眼压均低于B组,差异均有统计学意义(P<0.05),其余时间两组患者眼压差异均无统计学意义(P>0.05)。两组患者术后1、7、30d,12、24wk眼压均低于术前,差异均有统计学意义(P<0.05),A组患者术后1d与7d眼压差异具有统计学意义(P=0.019),B组患者术后1d与7d眼压差异无统计学意义(P=0.728)。
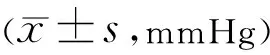
表4 两组患者手术前后眼压比较
2.4 两组患者术后主观舒适度比较术后1d,A组患者主观舒适度评分(6.13±1.20分)高于B组(3.45±1.17分),差异有统计学意义(t=10.665,P<0.001);术后7d,A组患者主观舒适度评分为2.18±1.01分,B组为1.93±0.87分,差异无统计学意义(t=1.248,P=0.215)。
2.5 两组患者术后并发症情况至随访结束,两组患者均未发生视网膜脱离、眼内炎症、脉络膜脱离和VH等并发症。A组患者术后发生切口渗漏7眼(16%),眼压6~10mmHg,其中一过性低眼压6眼(13%),经眼球局部注射地塞米松抗炎治疗后逐渐恢复;术后发生结膜水肿10眼(22%),术后3d内症状消失。B组患者术后未见切口渗漏,未出现一过性低眼压;术后1d发生结膜水肿2眼(4%),于术后第2d症状消失。A组患者术后结膜水肿发生率高于B组,差异有统计学意义(χ2=5.959,P=0.015)。
3 讨论
玻璃体切割术旨在切除混浊的玻璃体,解除玻璃体视网膜牵拉,恢复透明的屈光间质,促使视网膜复位,从而改善患者视功能。2001年,De Juan E设计出微创玻璃体切割手术系统,2002年首次报道25G无缝线微创玻璃体切割手术,将巩膜切口从0.9mm降低至0.5mm。然而,由于初期的25G无缝线微创玻璃体切头的刚性及硬度欠佳,对周边部操作困难,其使用和推广受到限制[1,3]。因此在2005年提出23G无缝线微创玻璃体切割手术,有效改善了25G无缝线微创玻璃体切割手术的弊端[5]。但仍存在局限性,为了减少切口渗漏、低眼压、眼内炎等术后并发症,学者对切口进行改进,2010年国外学者首次推出27G玻璃体切割手术,我国于2015年引入,切割头管径约0.41mm,较25G细窄。而25G玻璃体切割手术也进一步改良优化,25G+套管针改进了套管结构、材料及针头的斜面等,利于穿刺,切割频率增高,提高了切割系统效率,相对23G玻璃体切割手术更具优势[6-7],近年研究显示,其与27G+微创玻璃体切割手术均具有高切割效率、高速率、易操作、减少缝线等优点[8-9]。
“速度越快、切口越小、效果越好”的理念推进了微创玻璃体切割手术的进展,但管径越窄,流体受阻越明显,依照泊肃叶定律,管道直径每减少20%,液流率下降60%,是否影响手术效率?Mitsui等[10]研究显示,治疗黄斑前膜,27G与25G玻璃体切割时间分别为9.9±3.5、6.2±2.7min(P<0.0001),27G玻璃体切割时间更长,但总的手术时间,两组差异无统计学意义(P=0.14)。Lubiński等[11]对比25G与27G玻璃体切割联合内界膜(ILM)剥离术,结果显示27G手术时间更长。王晓波等[12]研究显示,27G+与25G+玻璃体切割时间、总手术时间差异均无统计学意义。本研究中,A组(25G+)与B组(27G+)切割速度均为每分钟5000~10000次,负压600mmHg,A组玻璃体切割时间为29.64±14.63min,B组玻璃体切割时间为30.95±14.07min,B组玻璃体切割时间稍长,但两组差异无统计学意义(P>0.05)。分析原因可能是27G+玻璃体切割探头高速切割,每分钟5000~10000次的速度使液流率随着切割速率增高而提高,避免了液流率下降,保证了玻璃体切割连续和平稳,且双向气动探头的高速切割,有效降低了管道内玻璃体黏度,缓解组织阻塞,促进流动。另外,25G+和27G+玻璃体切割手术均采用负压600mmHg线性抽吸,27G+的高负压在一定程度上也可增高液流率。但27G+存在局限性,相关配套设备不完善,对于复杂的玻璃体视网膜疾病,仍需选用25G+玻璃体切割套管,常直接选用25G+玻璃体切割手术。相对于孔源性视网膜脱离、糖尿病视网膜病变以及需眼内硅油或气体填充的复杂玻璃体视网膜疾病,术中操作较为复杂,手术时间更长,且因静脉阻塞引起的单纯玻璃体积血、玻璃体混浊、黄斑前膜发生率也较高。因此本研究选取相对简单的单纯玻璃体积血、玻璃体混浊及黄斑前膜的患者,排除了眼底已出现大量增殖膜的复杂病例。直至移除开睑器,本研究中B组手术完成时间短于A组,差异有统计学意义(P<0.05)。可能原因是A组(25G+)16%的患眼发生切口渗漏,而B组并未发生切口渗漏,治疗中不仅要熟练操作玻璃体切割器,把握玻璃体和视网膜之间关系,还应及时处理围手术期出现的玻璃体再出血渗漏情况,25G+切口相对27G+大,根据患者情况,增加切口压迫时间,部分患者还会进行巩膜伤口缝合,而27G+切口渗漏发生少,相对具有优势。
术后视力恢复受多种因素影响,微创玻璃体切割手术的手术器械直径、手术时间、眼压稳定、术后并发症(炎症、视网膜或脉络膜脱离、玻璃体出血)均可对患眼视力造成影响。本研究中两组患者术后BCVA差异无统计学意义(P>0.05),BCVA均在术后1、7、30d,12、24wk优于术前(P<0.05),与既往研究[8,12-13]结果一致。说明,25G+与27G+玻璃体切割手术均可有效恢复患者视力,两者对于视力恢复的速度差异不大。但Naruse等[14]研究显示,27G组术后1mo视力优于25G组,3、6mo时差异无统计学意义,相对25G,特发性视网膜前膜行27G玻璃体切割手术后视力恢复更早。可能与复杂玻璃体视网膜疾病病程久,病程复杂有关。
本研究发现,两组术后1、7、30d,12、24wk眼压均低于术前(P<0.05),A组术后1、7d眼压低于B组,差异有统计学意义(P<0.05),其余时间两组眼压差异均无统计学意义(P>0.05),且A组术后1d与7d眼压差异有统计学意义(P=0.019),B组术后1d与7d眼压差异无统计学意义(P=0.728)。说明27G+玻璃体切割手术对患者眼压波动影响程度更小。原因可能与A组术后16%的患眼发生切口渗漏,B组未发生切口渗漏,而低眼压与切口渗漏密切相关。27G玻璃体切割头与顶端距离0.22mm,相对更贴近顶端,可进行更细微的眼内操作[9]。临床研究显示,27G+玻璃体切割手术术后眼压波动幅度更小,低眼压、渗漏发生更少[13]。另有动物实验研究显示,不同的抽吸系统,27G+玻璃体切割手术术中眼压波动均低于25G+玻璃体切割手术[15]。
随着社会的发展,人们对术后舒适度更为关注。术后1d,A组患者主观舒适度评分高于B组,差异具有统计学意义(P<0.001),术后7d两组主观舒适度均较高,差异无统计学意义(P=0.215)。说明27G+微创玻璃体切割术后患者舒适度更高,分析可能与27G+玻璃体切割手术术后结膜水肿发生率较低有关(A组22%vsB组4%)。分析原因,25G+玻璃体切割手术切口较大,27G+玻璃体切割手术玻切头相对25G+更软,术后结膜水肿发生率相对较低,且切口恢复较快,从而减少了患者术后异物感、疼痛、畏光流泪等不适。但27G+玻璃体切割手术存在一定局限性,当患者眼轴过长时,27G+玻切头的长度比25G+玻切头短;对于需要注入硅油的复杂视网膜病变,仍不是最佳选择。
综上所述,本研究发现,27G+、25G+微创玻璃体切割手术治疗玻璃体视网膜疾病均有效,可改善患者视力,术后未见严重并发症。相对25G+微创玻璃体切割手术,27G+微创玻璃体切割手术切口小,切除速度高,切口渗漏少,术后眼压稳定,缩短了玻璃体切割至移除开睑器的时间,术后患者舒适度评分更高,降低了术后结膜充血水肿发生率。然而,本研究为回顾性分析,存在一定局限性,还需进一步进行前瞻性对照研究证实研究结果。此外,27G+微创玻璃体切割系统仍需完善。
