CT、MRI对中枢神经系统感染的诊断价值观察
2023-05-10高文华朱小贵杨健雄
高文华,朱小贵,杨健雄
(南部战区海军第一医院医学影像科 广东 湛江 524009)
中枢神经系统感染主要是指病原微生物对人体的血管、脑膜以及脑脊髓实质等中枢神经系统造成侵犯而引起的炎症性疾病[1-2]。感染的病原微生物主要包括细菌、病毒、真菌、寄生虫等。病原微生物主要通过直接感染、血行感染或者是逆行感染等途径,对人体的中枢神经系统造成侵犯,进而诱发中枢神经系统感染。可以根据感染的部位不同分为脑炎以及脑脊髓炎等疾病[3-4],主要是因为侵犯到了脑部或者是脊髓实质造成的;其次,还可以分为脑膜炎、脊膜炎等,是指侵犯到了患者的脑部以及脊髓软膜造成的;除此之外,还分为脑膜脑炎以及脑膜合并受累等情况。中枢神经系统感染后患者会感觉发冷、发热、肌肉酸痛,可出现不同程度的头痛、恶心、呕吐症状,有时可出现喷射性呕吐;同时也可出现精神异常情况,包括胡言乱语、烦躁不安,部分患者伴有视物不清、视物模糊的症状;重者可出现神志改变情况,可有嗜睡、昏睡,甚至昏迷等意识障碍,也可能智能改变、反应迟钝、记忆力下降,部分患者还会发作抽搐、癫痫;此外,根据神经损伤部位的不同,患者还可出现局灶性的神经功能缺损表现,比如受损神经所支配区域的感觉障碍以及运动障碍等[5-6]。不同的中枢神经系统感染需要的治疗方法是不同的,比如病毒导致的中枢神经系统感染,患者需要抗病毒治疗,常用药物包括阿昔洛韦、更昔洛韦以及膦甲酸;细菌导致的中枢神经系统感染患者需要给予抗生素治疗,包括头孢他啶、美罗培南以及万古霉素;如果是结核杆菌导致的中枢神经系统感染,此时患者需要抗结核治疗,比如异烟肼或者是利福平治疗;如果患者是由于寄生虫导致的则需要抗寄生虫治疗。无论是哪一种中枢神经系统感染,如果存在颅压高的情况,患者都需要进行脱水降颅压治疗。因此,及时明确患者感染类型,对临床实施治疗方案具有重要意义。以往临床多通过患者临床症状、脑脊液检测等方式进行检查。虽然脑脊液检查能确诊疾病,但脑脊液检查属于有创性操作,患者不仅依从性较差,同时该检查方式的可重复性也较差[7],从而不利于疾病治疗的疗效评估。此外,由于中枢神经系统感染的临床表现具有多样性,且病原体种类复杂,导致脑脊液检查受到一定影响。同时该检查方式时间较长,不利于早期及时的诊断,从而使其在临床应用中受到一定限制。而CT、MRI属于无创检查方式,可重复性强,在中枢神经系统感染诊治中均有明显优势。本研究通过对41例经脑脊液病原学检测确诊为中枢神经系统感染患者进行研究,分析CT、MRI的临床诊断价值。
1 资料与方法
1.1 一般资料
选取2015年10月—2022年12月南部战区海军第一医院收治的41例经脑脊液病原学检测确诊为中枢神经系统感染的患者进行研究,其中男性28例,女性13例,年龄29~46岁,平均年龄为(36.14±3.14)岁。患者均签署知情同意书。
纳入标准[8-9]:①经脑脊液病原学检测确诊为中枢神经系统感染者;②病情危急,且进展快;③临床资料完整,且患者具有良好的依从性。排除标准:①合并免疫性疾病、血液疾病或恶性肿瘤患者;②临床资料缺失或依从性差者;③近期有手术史、心衰等应激情况者;④存在CT、MRI检查禁忌证等。
1.2 方法
CT检查:检查前告知患者注意事项及存在的风险,在患者签署知情同意书后开始检查。采用美国GE 64排Lightspeed VCT扫描仪,设置相关参数,层厚6 mm,层距6 mm。患者取仰卧位,扫描范围为颅脑及垂体,扫描线与颅底平行。平扫完成后,注入对比剂实施增强扫描。扫描完成后将所有扫描数据上传至工作站,使用后处理软件对扫描图像进行处理,包括减影、多平面重组、最大密度成像以及曲面重建等。
MRI检查:采用美国GE 1.5T磁共振扫描仪,患者取仰卧位,设置相应扫描参数,T1WI:TE 19 ms,TR 1 830 ms,矩阵 192×288;T2WI:TE 137 ms,TR 4 700 ms,矩阵244×288。设置好扫描参数后行常规矢状位、横轴位扫描。先选择层厚7 mm常规扫描,平扫完成后,注入对比剂,利用时间飞跃法显像,保存扫描图像。所有影像学图像具有2名资深医师进行阅片,若阅片结果不一致,则以最终医师商讨结果为准。
1.3 观察指标
以脑脊液病原学检测、临床症状等为依据,分析CT和MRI疾病检出率,观察两种方法的影像表现。
1.4 统计学方法
采用SPSS 21.0统计软件分析数据,符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 CT与MRI疾病检出率对比
41例患者均经脑脊液病原学以及临床症状确诊中枢神经系统感染,其中化脓性脑膜炎与新型隐球菌脑膜炎各5例,结核性脑膜炎10例,病毒性脑膜炎21例。CT检出中枢神经系统感染29例,检出率为70.73%;MRI检出中枢神经系统感染38例,检出率为92.68%,两种方法检查中枢神经系统感染检出率比较差异有统计学意义(P<0.05),见表1。
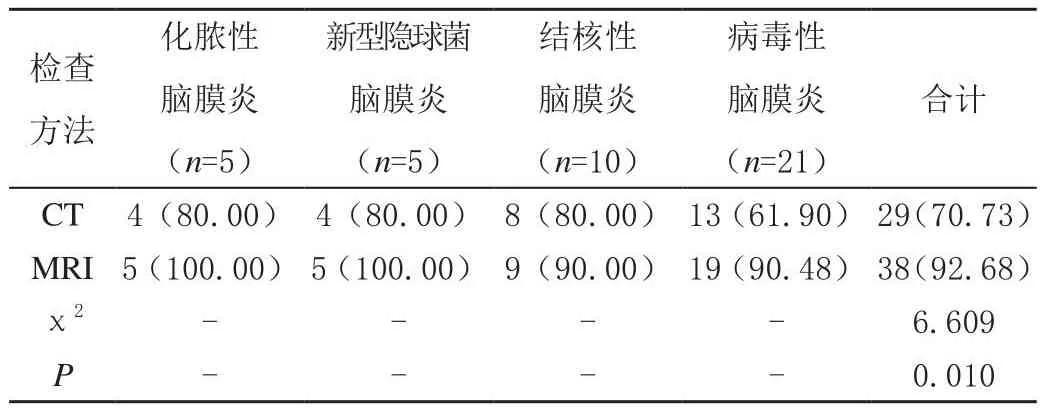
表1 CT与MRI疾病检出率对比[n(%)]
2.2 CT与MRI影像表现
CT和MRI均可正常表现无并发症的脑膜炎。个别患者经增强扫描,可出现脑膜强化。皮层使用MRI扫描有较好的显示效果,比CT扫描更容易发现早期脑膜炎性病变,加扫弥散加权图像可以更好地显示近期脑膜感染病变的范围和程度。
细菌性脑膜炎应用MRI扫描时,1期:T1、T2上均表现为不均匀高信号;2期:脓肿壁在T1上为稍高信号,T2上为稍低信号,脓肿中央信号不均;3、4期脓肿壁较薄,脓肿壁清楚。在CT扫描后,脓肿区表现为低密度,包膜表现为环形稍高密度,增强后呈环形强化,是脓肿壁围绕在低密度的炎性组织周围,强化的环很薄,多位于灰白质交界处。
结核性脑膜炎由于重力沉积效应,结核菌常积聚于基底池,造成脑底池积脓改变。CT扫描显示为软组织密度,MRI扫描T1渗出物显示为软组织信号,T2显示为高低混杂信号。
病毒性脑膜炎通常为单侧病灶,也存在双侧的可能性,病变可快速发展到额叶和顶叶。CT扫描显示为颞叶前中部低密度区边缘比较模糊,可能会拓展到岛叶皮层,但豆状核基本不会受累。病变脑组织中偶尔发现较小的高密度灶,表示出血。MRI扫描显示为岛叶、颞叶中部、额叶眶回,尤其扣带回的低T1高T2的信号。当表现出T2低的信号时,则可能代表着出血或钙化。
3 讨论
中枢神经系统感染包括病毒性脑膜炎、化脓性脑膜炎、结核性脑膜炎以及新型隐球菌脑膜炎等,其中病毒性脑膜炎为最常见类型,可达73.4%,病死率较低,5年病死率约为5.9%[10]。常见的病毒包括肠道病毒、巨细胞病毒以及单纯疱疹病毒等。单纯疱疹病毒是目前公认引起中枢神经系统感染的主要致病菌。病毒性脑膜炎好发于10岁以下儿童,主要是由于儿童身体机能发育尚未成熟,脑脊液屏障功能未完善;其次为化脓性脑膜炎,约占中枢神经系统感染的13.2%,病死率约为12.3%。化脓性脑膜炎病原体多为革兰阳性菌,约占64.15%,如葡萄球菌、链球菌等,其可发生于任何年龄段,但以儿童及老年人占比最高,可能与自身免疫功能有关。结核性脑膜炎约占中枢神经系统感染8.0%,主要是由结核杆菌感染所致,具有明显的年龄特征,好发于老年人群,且病死率较高,为18.8%,可能与近年来多重耐药结核菌的流行或脑脊液难以检出结核菌,导致病情延误等有关。新型隐球菌脑膜炎发病率最低,为4.2%,但病死率最高,可达到29.4%。虽然新型隐球菌脑膜炎病死率与艾滋病存在密切相关性,但检测技术水平的不完善,导致治疗不及时也是重要因素之一。因此,对于中枢神经系统感染患者应尽早准确诊断,及时治疗,以免耽误最佳治疗时机,从而保证患者生命质量,改善预后[11-12]。
CT与MRI是常用的影像学检查方式,也是两种完全不同的检查手段。CT是通过X射线束对人体某部一定厚度的层面进行扫描,将光信号转变为电信号,再由计算机处理形成图像。其优点在于操作简单、方便、快捷,对患者要求不高,可实现断层扫描、高分辨率扫描、螺旋扫描、CT血管成像、CT灌注成像等。在中枢神经系统感染诊断中,CT会发现脑实质或脑膜的轻微异常改变,尤其是部分结核性脑膜炎严重时引发蛛网膜下腔粘连,CT也会有一定程度的表现。但由于空间分辨率的影响,CT是仅能够显示较大的病灶,而对于<1 cm病灶、畸形血管等情况显示不清晰,且易受骨骼重叠的影响,导致图像伪影较多。此外,增强CT不适用于碘过敏患者,使其在临床检查中存在一定限制。MRI是通过磁场原理,利用特定的无线电波,激活人体氢质子,再通过结果质子所发出的信号,经计算机处理后成像,其优点在于无创、无辐射、对软组织分辨率高、具有任意方向切层能力,而不受患者体位的影响等[13-14]。在中枢神经系统感染诊断中,单纯疱疹性脑膜炎MRI表现为颞叶内侧以及额叶眶面,甚至扣带回导叶以及基底节区,一般不会形成最终病灶分布不对称,病灶早期水肿的表现。T2上是高信号,T1上分界不清,严重的时候,水肿可能会有一定的占位效应,可见到一个明确的低密度影,病情后期或者较严重时,病灶出现点状出血,表现为脑回状T1高信号,同时除了会引起神经损害之外,也会导致气血虚的缺血性改变,常见的部位是基底节而尾状核和内囊后肢,可以见到这种脑信号[15-16]。因此,MRI在中枢神经系统感染诊断中应用价值更高。
本研究结果显示,在41例经脑脊液病原学检测确诊为中枢神经系统感染患者中,化脓性脑膜炎与新型隐球菌脑膜炎各5例,结核性脑膜炎10例,病毒性脑膜炎21例。CT与MRI扫描均有相应的影像表现。CT检出中枢神经系统感染29例(70.73%);MRI检出中枢神经系统感染38例(92.68%),两种方法检查中枢神经系统感染的检出率差异有统计学意义(P<0.05)。说明了MRI的诊断价值更高。但在实际检查中,应根据患者实际情况选择适宜的检查方式,必要时可联合检查,形成优劣互补,提高疾病诊断准确率。
综上所述,在中枢神经系统感染诊断中,MRI与CT均能观察到相应的影像表现,但MRI的诊断价值高于CT,具有更高的准确率,能为临床诊治中枢神经系统感染提供可靠依据,值得推广。
