CT与MRI诊断颅脑手术患者术后颅内感染的临床价值及影响因素分析
2023-05-10姚娜
姚 娜
(淄博市第五人民医院影像科 山东 淄博 255000)
颅脑手术对患者造成的创伤不言而喻,会导致患者血脑屏障受损以及免疫功能减弱,从而增加了颅内感染发生风险[1]。颅内感染若不实施及时有效的治疗,可能会引起记忆与智力的减退,甚至出现偏瘫或(和)精神行为异常,具有高致残率、高死亡率的特点[2]。因此,对颅脑手术后颅内感染进行早期准确诊断具有极其重要的意义,亦是广大医务工作者亟待解决的难题。随着近年来计算机体层摄影(computerized tomography,CT)与磁共振成像(magnetic resonance imaging,MRI)等影像学技术的飞速发展,因其可直观了解病灶附近组织恶化状况,进而被广泛应用于多种疾病的诊断,对颅内感染的诊断具有一定价值[3]。相关研究报道显示:颅脑CT及MRI可实现对颞叶局灶性出血性脑软化灶的清晰显示,进而在颅内感染诊断中起着关键性作用[4]。鉴于此,本文通过探讨CT及MRI诊断颅脑手术患者术后颅内感染的临床价值及影响因素,以期为临床提供参考依据。现结论及报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2021年1月—2023年1月淄博市第五人民医院收治的120例颅脑手术后颅内感染患者病历资料,其中男性69例,女性51例;年龄20~78岁,平均(58.42±10.89)岁;体质量指数(body mass index,BMI)18 ~ 30 kg/m2,平均(23.41±2.09)kg/m2。患者均签署知情同意书。
纳入标准:①所有受试者均于医院接受颅脑手术治疗;②患者均进行CT、MRI检查;③经病理检查(腰椎穿刺)确诊者;④临床资料完善者。排除标准:①1年内有颅内感染病史者;②同期参与其他研究者。
1.2 方法
CT检查:仪器采用西门子Sensation 64排螺旋CT机(购自无锡西锐医疗器械有限公司),将听眦线作为扫描起点,持续向上扫描。相关扫描参数:层厚为10 mm,层间距10 mm,管电压120 kV,管电流150 mAs。
MRI检查:仪器采用3.0T超导MRI仪(购自美国GE公司)。扫描序列及参数:矩阵256×284,T1WI、液体衰减反转恢复序列(fluid attenuation inversion recovery sequence,FLAIR):重复时间(repetition time,TR)为6 000 ms,回波时间(echo time,TE)为72 ms;TES T2WI:TR为4 600 ms,TE为103 ms;弥散加权成像(diffusion-weighted imaging,DWI):TR为6 202 ms,TE为 92 ms;seT1WI:TR为 500 ms,TE为12 ms。间隔以1 mm为宜,目标为以病灶为中心向边缘扩散3 mm。
有关阅片工作由医院2名影像科医师以双盲法实现,针对结果存在争议的图像由第3名影像科医师作出最终结果。
1.3 观察指标
将病理检查结果视作金标准,对比不同检查方式对颅内感染的诊断效能。
1.4 统计学方法
采用SPSS 24.0统计软件分析数据。符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验。以单因素及多因素Logistic回归分析明确颅脑手术后颅内感染影响因素。P<0.05即差异有统计学意义。
2 结果
2.1 不同检查方式对颅内感染的诊断效能对比
病理检查结果发现:颅内感染64例,未感染56例。将病理检查结果视作金标准,MRI诊断颅内感染的灵敏度、特异度及准确率分别为76.56%(49/64)、73.21%(41/56)、75.00%(90/120), 均 高 于 CT诊 断 的46.88%(30/64)、46.43%(26/56)、46.67%(56/120),差异均有统计学意义(χ2=11.937、8.358、20.216,P< 0.05)。见表1。
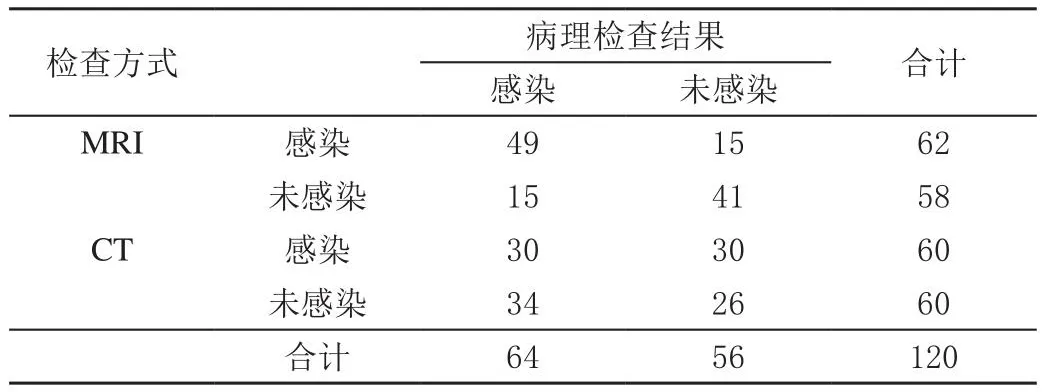
表1 不同检查方式对颅内感染的诊断结果 单位:例
2.2 颅内感染影像学表现
CT表现特征:病灶以弥漫性脑水肿或多发散在斑块状低密度表现为主;MRI表现特征:脑灰质、白质交界处存在显著低信号影,边界模糊。典型病例见图1。

图1 典型病例CT及MRI图像
2.3 颅脑手术患者术后颅内感染单因素分析
经单因素分析发现,手术方式、手术时间及手术次数均和颅脑手术患者术后颅内感染有关(P<0.05)。见表2。
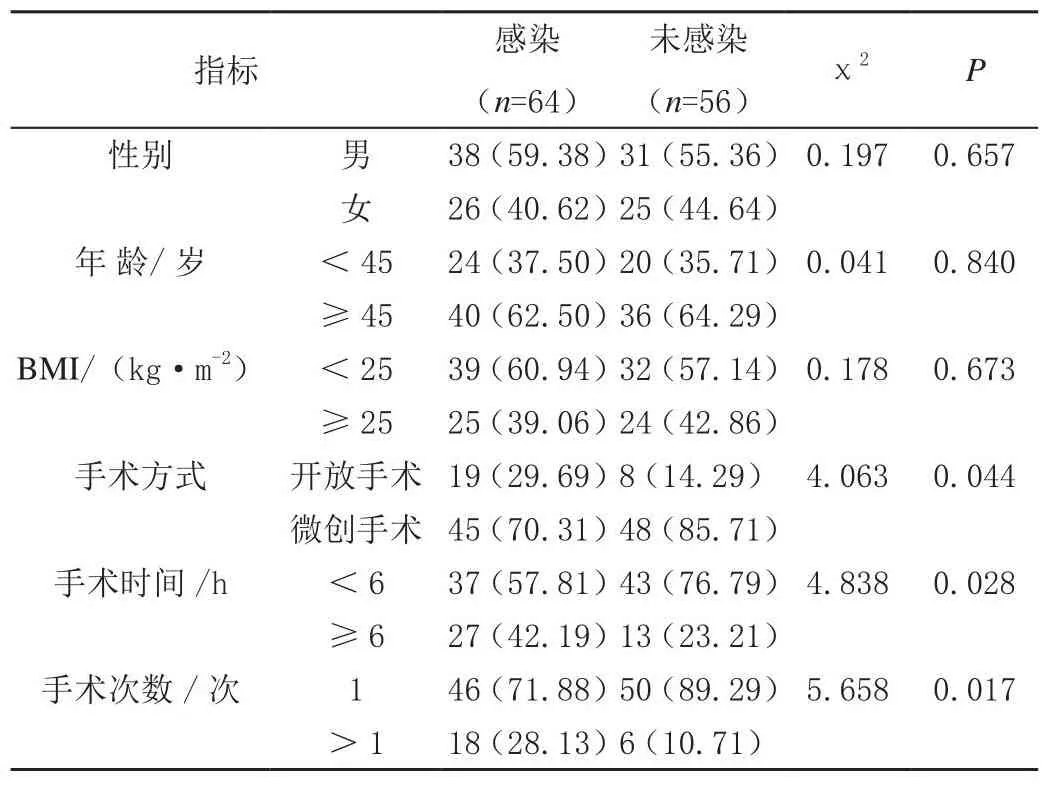
表2 颅脑手术患者术后颅内感染单因素分析[n(%)]
2.4 颅脑手术患者术后颅内感染多因素Logistic回归分析
经多因素Logistic回归分析证实:开放手术、手术时间≥6 h及手术次数>1次均是颅脑手术患者术后颅内感染的危险因素(P<0.05)。见表3。

表3 颅脑手术患者术后颅内感染多因素Logistic回归分析
3 讨论
人体中枢神经的保护源自头皮、脑膜、颅骨及血脑屏障等,而颅脑手术会对上述保护屏障产生不同程度的损害,从而为致病菌的侵袭创造有利条件,增加了颅内感染的风险,进而延长了患者治疗周期,影响预后。另有研究表明:颅内感染患者往往病情危急,一旦神经功能遭受损害,可能需要较长的时间恢复,甚至无法恢复至正常水平[5]。由此可见,早期准确地诊断颅内感染,对促进颅脑手术患者康复以及改善预后转归具有重大意义。CT具有无创伤、可重复性好、密度分辨率较佳以及成像速度迅速等特点,可通过放射线实现对机体高分辨、逐层扫描,从而达到诊断疾病的目的[6]。MRI择优无创伤、软组织分辨率高以及对比性较强等优势,可通过观察水分子在体内的运动情况,为临床疾病诊断提供参考依据[7]。由此推测,CT及MRI可能对颅脑手术患者术后颅内感染具有诊断价值。
本文结果显示:MRI诊断颅内感染的灵敏度、特异度及准确率均高于CT诊断。这与杜雨香等[8]的研究报道相吻合,提示了MRI在颅内感染检出率方面效果均优于CT检查。推敲原因,可能是颅内感染的发生主要是致病菌以脑脊液为培养基生长、繁殖所致,由于脑脊液并未含免疫球蛋白及补体,因此更易形成感染。而MRI相对于CT具备更高的对比度及分辨率,可实现对病变内部结构的更清晰显示,同时有利于对脑灰质和白质的鉴别区分,故而在诊断颅内感染的诊断中具备更为理想的效果[9]。此外,国外学者Offiah等[10]的一项研究发现:CT与MRI均可实现对颅内感染患者颞叶局灶性病灶的显示,且化脓性炎症和纤维蛋白渗出主要表现为长T1、T2信号,而肉芽及增殖性炎症主要表现为短T1、T2信号延长。而本文通过对颅内感染CT及MRI表现分析发现:CT表现特征病灶以弥漫性脑水肿或多发散在斑块状低密度表现为主,而MRI表现特征以脑灰质、白质交界处存在显著低信号影,边界模糊为主。说明了颅内感染存在显著的CT与MRI表现特征,可为临床诊断提供客观依据。究其原因,CT技术主要是通过放射线于体内的高分辨扫描,逐层切片实现对病灶的观察;而MRI主要是借助水分子运动判断病灶血管结构,获取相关立体图像[11]。这在肖志强等[12]的研究报道中得以佐证,反映了MRI诊断颅脑手术患者术后颅内感染的效能优于CT。考虑原因,CT虽然有助于医生观察病灶出血、钙化及水肿等情况,但难以实现对颅内感染病因的确认,存在特异性不足的特点,仍需病原学检查确诊。且CT放射线会对人体造成一定高程度的损害,加之逐层扫描易引起病灶的漏诊,不利于医师诊断。MRI检查中的T1WI在脑组织出现水肿时表现为灰质、白质交界形态不规则以及边界模糊的低信号影,而T2WI则呈现明显高信号,故而可为医生诊断颅内感染提供可靠依据[13]。同时,MRI检查可为医师提供清晰、立体的图像,从而有利于疾病诊断[14]。经单因素、多因素Logistic回归分析证实:开放手术、手术时间 ≥6 h及手术次数>1次均是颅脑手术患者术后颅内感染的危险因素。开放手术及手术时间越长,患者颅内组织和空气中致病菌接触的概率增加,从而导致感染风险增加。而多次手术会导致机体暴露于病原微生物中的时间增加,感染概率上升。
综上所述,MRI诊断颅脑手术患者术后颅内感染的效能明显优于CT,具有更高的临床应用价值。
