基于多模态MRI原发性中枢神经系统淋巴瘤老年患者的诊断、疗效监测和预后评估
2023-05-05姚振威
姚振威
复旦大学附属华山医院放射科,上海 200040
原发性中枢神经系统淋巴瘤(primary central nervous system lymphoma, PCNSL)在2021年版世界卫生组织(world health organization, WHO)造血和淋巴组织肿瘤分类标准中定义为:病变局限于中枢神经系统(central nervous system, CNS),包括脑实质、软脑(脊)膜、脊髓和眼部,无全身其他部位累及的淋巴瘤[1-4]。95%PCNSL的病理学类型为弥漫大B-细胞性淋巴瘤(diffuse large B-cell lymphoma, DLBCL)[5-7],是一种罕见的结外非霍奇金淋巴瘤(non-Hodgkin’s lymphoma, NHL),仅占原发中枢神经系统肿瘤的2%~4%,占成人NHL的1%不到[8-10]。
大于60岁的老年患者因为体能状态和免疫力下降,常伴有器官功能不全、合并高血压、糖尿病等基础性疾病以及对放化疗耐受性差,放化疗后出现神经毒性、认知功能障碍比例更高等原因,出现复发/难治性(relapsed/refractory, R/R)PCNSL概率更高,病程更短,进展更快,预后更差[11-17]。部分老年患者无法接受大剂量强效的诱导化疗,只能选择低强度化疗或支持治疗,与肿瘤和平相处、带瘤生存的状态反而会更有利于延长老年患者寿命和保证生活质量,而从追求达到完全缓解(complete remission, CR)的化疗方案到以提高生活质量为目的的放化疗、免疫、分子靶向等综合治疗,促使新的针对老年患者疗效评估标准的指南诞生。
目前, MRI是PCNSL诊断和疗效评价的最重要影像学技术,本文重点阐述多模态MRI检查应用于免疫功能健全的老年初发PCNSL患者的临床实践中,在明确诊断、疗效监测及预后评估方面的重要作用,以及指导个体化、精准治疗、改善预后的临床应用价值。
1 老年PCNSL患者的治疗方案和临床预后预测指标
对于老年PCNSL患者而言,疾病复发、进展是常见的,尽管初始治疗取得成效,但几乎90%的患者出现疾病进展(progress disease, PD),预后很差,自然病程仅为数月,目前规范化治疗后5年生存率仅为20%[11, 17]。和其他颅内原发性肿瘤不同的是, PCNSL不适宜根治性外科切除,因为单纯性手术切除并不能延长总生存(overall survival, OS)时间。手术目的也仅限于解除占位效应,缓解颅高压症状及立体定向穿刺活检明确病理[6]。PCNSL肿瘤组织对放射线敏感,在疾病初期对全脑放疗(whole brain radiotherapy, WBRT)有很高的反应率,然而,复发率很高,中位OS时间仅为12~18个月, 5年生存率仅有5%,且WBRT被认为是PCNSL患者,尤其是60岁以上老年患者迟发性神经毒性的独立危险因素[11, 16]。它可以导致认知功能障碍、痴呆、大小便失禁、步态障碍、定向力障碍、卡氏功能状态评分(Karnofsky Performance Status, KPS)下降20~50,加快脑小血管病(cerebral small vessel disease, CSVD)进展。基于此, WBRT不再作为初发PCNSL常规治疗方案。
目前国内外公认的老年PCNSL患者一线治疗方案是以大剂量甲氨蝶呤(high-dose methotrexate, HD-MTX)为基础的联合化疗。该方案对于部分PCNSL患者疗效较好,能够有效改善预后、降低复发率、延长无进展生存(progression-free survival, PFS)和OS时间,总反应率(overall response rate, ORR)可达到60%~70%,中位PFS可达到10~15个月,中位OS可达到30~40个月[11-13]。但是,部分患者对治疗无应答,只能更换包括免疫调节剂、靶向制剂在内的二线化疗方案,或者WBRT,这些疗效和预后差的患者多为R/R PCNSL,在老年患者中比例要高于中青年患者[14-15]。而自体造血干细胞移植(autologous stem cell transplantation, ASCT)仅适用于60岁以下年轻患者,此外,能充分通过BBB的化疗药物有限,二线化疗方案药物更是捉襟见肘,加之长期放化疗后会产生神经毒性为主的不良反应,破坏身体免疫力,致使R/R PCNSL病程短,进展快,预后差,致残致死率高,远期疗效不理想,绝大多数老年患者最终死于肿瘤复发或进展[7]。
目前,评估PCNSL预后大多为临床指标,如年龄、 KPS、深部累及与否、脑脊液(cerebrospinal fluid, CSF)累及与否、血清乳酸脱氢酶(lactate dehydrogenase, LDH)水平、 CSF蛋白质水平、细胞核增殖指数(Ki-67/MIB-1 labeling index, LI)、病理学免疫组化酶标BCL-6和MUM-1表达与否、单核苷酸多态性等[6-8, 18],但预测标准尚不统一,且这些指标的获得多数是有创性检查和操作。国际上公认的PCNSL三大预后模型和评分系统:国际结外淋巴瘤研究组(International Extranodal Lymphoma Study Group, IELSG)、诺丁汉/巴塞罗那(Nottingham/Barcelona, NB)评分系统、斯隆-凯特林癌症纪念中心(Memorial Sloan-Kettering Cancer Center, MSKCC)评分系统认为年龄和KPS是影响预后独立因素,且同样适用于老年患者[11-12, 17]。但是,关于PCNSL预后评估的临床指标其预测准确性仍有争议,且由于PCNSL存在较明显的异质性,在临床实践中,大多数预后差的老年患者在病程初期仍不能被有效筛选出来, R/R PCNSL成为治疗的难点和瓶颈,而现有预后模型和评分系统尚不够完善,指导临床早期风险分层、个体化精准治疗的价值有限,如何基于影像组学(radiomics)和基因组学(genomics),科学、精准地筛选出预测老年PCNSL患者预后的生物学标记物,进一步构建预后模型,探索老年PCNSL患者的治疗新策略,已成为国内外临床医生聚焦研究的热点和攻坚难点。
2 老年PCNSL患者多模态MRI影像表现、疗效监测及预后评估
2.1常规MRI在PCNSL诊断、疗效监测及预后评估中的应用迄今为止,凭借安全、无创、无辐射和高软组织分辨率的优点,常规MRI平扫和增强扫描仍然是对老年PCNSL进行诊断、疗效监测的主要影像学技术手段。PCNSL的MRI表现具有相对特异性,可有助于诊断与鉴别诊断: (1)局灶性单发/多发颅内实质性肿块常沿深部白质通道分布; (2)PCNSL含丰富的网状纤维,肿瘤细胞多,间质和含水量少,因此, DWI弥散受限明显高信号, ADC值下降; (3)注射钆喷酸葡甲胺盐(gadolinium-diethylenetriaminepentaacetic acid, Gd-DTPA)增强扫描后,病灶多呈明显均匀团块状强化,出血、坏死囊变少见,可出现具有特征性诊断意义的“缺口征”、“脐凹征”、“尖角征”、“握拳征”、“蝶翼征”,可作为和其他类型的脑肿瘤如胶质瘤、脑膜瘤和转移瘤等的鉴别诊断依据。同时,异型淋巴细胞可沿脑脊液播散, MRI表现为弥漫性室管膜、软脑(脊)膜强化。
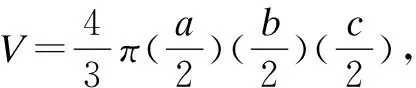
然而,传统MRI影像学方法对老年患者PCNSL疗效评估及预后预测具有如下局限性: (1)只能简单粗略地从形态学上评估治疗前后肿瘤体积大小变化; (2)灰阶图像中强化程度的变化依靠影像诊断医师个人主观经验判断,无量化标准,误差大; (3)能提取的图像参数和特征有限,提供感兴趣区(region of interest, ROI)肿瘤微环境代谢、血流动力学、功能学变化信息极其有限, PCNSL是一种相对乏血供肿瘤,淋巴瘤以血管周围间隙为中心向外浸润生长,侵入邻近脑实质和血管腔内,从而破坏BBB致对比剂外漏形成, PCNSL的T1WI增强扫描病灶强化只反映BBB的破坏程度和血管通透性变化,不能反映肿瘤新生血管的程度,因此,无法鉴别残余有活性肿瘤组织和放化疗后纤维化肿块/瘢痕组织,对肿瘤良恶性的判断有很大局限性,很难在疾病早期进行较准确的疗效和预后评价[20]; (4)目前针对PCNSL经治疗后达到第一次缓解后的常规MRI随访安排、时间间隔方案国内外尚无统一标准和专家共识,常规MRI随访筛选出复发患者的价值仍存在争议。
2.2多模态MRI在PCNSL诊断、疗效监测及预后评估中的应用多模态磁共振成像(multi-modal magnetic resonance imaging, multi-modal MRI)是非常重要的获取病变部位多种微观信息的影像学方法,对脑肿瘤的早期诊疗、风险分层、疗效监测及预后评估产生巨大影响,为精准医学(precision medicine)和个体化医学(personalized medicine)提供技术手段,代表了医学影像学未来发展的方向[21]。弥散加权成像(diffusion-weighted imaging, DWI)是目前唯一能够无创性检测活体组织内水分子弥散运动情况的技术,肿瘤细胞体积、形态、取向、密度、细胞膜的渗透性和组织液的粘滞性是决定肿瘤水分子弥散的主要因素[17, 22]。MRI灌注加权成像(perfusion-weighted imaging, PWI)技术反映组织微血管分布和血流灌注情况,提供微循环血流动力学信息,具有时间分辨率(小于2 s即可包括全脑)和空间分辨率高,无放射性优点[21],具有良好的临床应用前景。
2.2.1 弥散加权成像(DWI) MRI DWI序列是利用人体内水分子的自由弥散运动特性进行成像。DWI使MRI对人体的研究深入到细胞、分子水平的微观世界,反映人体组织的微观几何结构以及细胞内外水分子的转运等变化[22]。
体素内不相干运动(intra-voxel incoherent motion, IVIM)多b值DWI技术可以从弥散、灌注、异质性等多个方面定性、定量反映病变特点,且该技术双指数模型(biexponential model, BEM)和拉伸指数模型(stretched-exponential model, SEM)拟合的快慢弥散多参数可以非侵入性地精准评估肿瘤组织的微观结构和微循环灌注情况,并已在脑胶质瘤的鉴别诊断及预测预后领域获得较广泛关注[23-24]。在脑淋巴瘤和胶质瘤的鉴别诊断研究中, 吴昊等[17]和Chen等[25]分析了30例PCNSL和21例脑胶质瘤患者DWI ADC伪彩图数值,其研究表明, PCNSL和脑胶质瘤ADC值分别明显低于及高于对侧正常脑白质,诊断截断值分别为0.774×10-3mm2/s和1.094×10-3mm2/s。未经皮质类固醇激素治疗的PCNSL病灶很少发生囊变和坏死,因此, PCNSL的ADC值一般低于胶质瘤,虽然目前仍没有公认的ADC阈值来区分二者,但ADC值较低的病灶倾向于PCNSL的诊断。
DWI技术具有非侵入性、无辐射、成像速度快、无需造影剂特点,所以非常适用于需要反复多次进行MRI检查的老年PCNSL患者疗效监测与预后评估[17]。然而,迄今为止, DWI应用于PCNSL疗效监测及预后评估相关报道非常少见。Kaulen等[26]对23例大于60岁免疫功能缺陷的PCNSL患者临床和影像学不良预后因素研究中观察到, MRI图像上显示肿瘤外周增强和DWI的ADC图中心和边缘的异质性相关,二者均是老年PCNSL更短的OS的预后标记物。然而,该研究病例数较少,仅使用了的DWI MEM拟合的一个简单参数ADC评估预后,且未对免疫功能健全的PCNSL患者进行研究。Huang等[27]运用DWI序列b值=0和1 000 s/mm2对PCNSL甲氨蝶呤化疗后反应评估,报道化疗1个周期后肿瘤区ADCmin值变化百分比分别为:CR组55.68%、 PR组37.52%、 PD组-3.78%, 3组之间有显著统计学差异,早期化疗后ADCmin值可用于预测及监测PCNSL化疗反应。 吴昊等[17]和Zhang等[28]研究指出,对以HD-MTX为基础化疗方案的PCNSL患者而言,化疗前ADC5%≥500×10-6mm2/s和ADCmean≥800×10-6mm2/s预示着较长的PFS和较好的治疗反应,且ADC5%是独立预后因素。然而,前人的研究大多运用单指数DWI成像,存在模型简单、参数过少、样本量小、老年PCNSL患者研究少见和随访时间短的问题,无法提供准确、高可信度的预后评估结果。
2.2.2 灌注加权成像(PWI) MRI PWI技术反映组织微血管分布、血流灌注情况,提供微循环血流动力学信息,具有时间、空间和软组织分辨率高等优点[21]。PCNSL肿瘤滋养微血管的生长模式、通透性、微循环血流量、血流速度和治疗前后微循环灌注变化,一直是国内外学者研究的热门方向, PWI技术的出现为其提供了可视化、精准定量化的研究方法。
MRI PWI技术包括: (1)非对比剂增强灌注成像:①IVIM-DWI; ②动脉自旋标记(arterial spin labeling, ASL)灌注成像:该技术采用动脉血中水质子作为内源性示踪剂,不需要注射对比剂,安全无创,临床应用潜力大。(2)对比剂首过磁共振灌注成像:该技术采用顺磁性造影剂Gd-DTPA作为外源性示踪剂,通过静脉团注后快速扫描成像,包括动态对比增强(dynamic contrast enhanced, DCE)和动态磁敏感对比增强(dynamic susceptibility weighted contrast enhanced, DSC)成像技术。
三维动脉自旋标记灌注成像(three-dimensional arterial spin labeling, 3D-ASL)使用动脉血中可以自由弥散与通过BBB的水质子作为内源性示踪剂,不需要注射外源性MRI造影剂,且具有安全无创、无辐射,可重复性强和磁敏感伪影少的优点,这些优点使ASL非常适用于儿童、肾功能不全和需要反复随访患者的灌注研究,因此,临床应用潜力大,前景广阔[21, 29]。ASL-PWI在脑胶质瘤诊断、鉴别诊断及术前分级已有比较广泛而成熟的应用。You等[30]使用ASL技术对21例PCNSL和93例GBM患者进行术前鉴别诊断,研究表明, PCNSL的标准化nCBFintratumoral值为(0.89±0.59), GBM的标准化nCBFGBM值为(2.68±1.89), GBM较PCNSL明显高灌注表现。3D-ASL灌注成像对肿瘤高低灌注区域的定位及计算数值比DSC-PWI更准确可靠[31]。
ASL成像技术在脑胶质瘤的疗效和预后评估方面有少量研究报道。Pang等[32]研究报道3D-ASL提取的CBF值和胶质瘤的表皮生长因子(endothelial growth factor, VEGF)表达明显正相关,且高CBF值是较短OS的独立预后因素。然而,迄今为止,未见有关于使用ASL成像技术对PCNSL疗效监测及预后预测的研究报道,其可行性、准确性、稳定性和对DSC-PWI成像技术的可替代性有待探索明确。前人研究证明[21]:PCNSL肿瘤血供不丰富,新生血管数量相对少,故多呈相对低灌注肿块。Xi等[33]应用ASL和DCE-PWI鉴别PCNSL、高级别胶质瘤和脑转移瘤,研究证实,和高级别胶质瘤和脑转移瘤患者相比, PCNSL患者肿瘤实质区域相对脑血流量(relative cerebral blood flow, rCBF)值更低,平均Ktrans和Ve值更高。DCE-PWI时间信号强度曲线(time-intensity curve, TIC)上PCNSL表现为特征性的延迟强化,和HGG、转移瘤的“速升型”、“快升型”的强化曲线不同,可用于鉴别诊断。基于PCNSL延迟强化特点,在临床实践中推荐注入造影剂后延迟1~2 min扫描,以充分显示病灶,减少漏诊、误诊率,有利于更客观准确地评价治疗前后疗效、指导治疗方案的制定。
MRI PWI成像技术手段多样,参数丰富,可进一步挖掘的图像信息量大,而且可以定量分析,但是前人应用该技术多是进行脑肿瘤的分级、鉴别诊断,而对PCNSL疗效监测及预后评估所做的相关工作非常有限,存在样本量小、随访时间短(大多数随访到中位PFS,能够随访到中位OS的研究非常少)的问题。Hatzoglou等[34]分析了18位免疫功能健全的PCNSL患者(其中16例为60岁以上老年患者)治疗前DCE PWI图像,观察到更低的Vpmean和Ktransmean值即肿瘤微血管相对低通透性预示着更短的中位PFS,分别为低Vpmean组16.3个月,高Vpmean组30.5个月;低Ktransmean组17.2个月,高Ktransmean组35.7个月。Luo等[35]分析DSC-PWI对35例免疫功能健全、接受HD-MTX为基础化疗方案的PCNSL患者(其中18例为60岁以上老年患者)的疗效和预后预测价值,研究表明,更高的rCBV95%、 rCBV50%、 rCBF95%和rCBF50%预示更长的PFS, rCBF95%是独立预后因素。PCNSL究竟是高还是低灌注组为预后更差的高危组,其不良预后的灌注参数影像学标记物是rCBF、 rCBV高值组还是低值组,前人的研究中存在截然相反的结果, PCNSL高灌注表现(高rCBF、 rCBV值)的病例是否会打破人们固有的关于PCNSL乏血供低灌注的认识,其原因的病理学机制和微循环血流动力学表现是什么,这些都需要大样本前瞻性研究去进一步探索和证实。
3 总结和展望
综上所述, PCNSL是一种罕见的起源于造血系统的颅内恶性肿瘤,对激素和放化疗敏感,老年患者发病率逐年上升,治疗及预后评估和胶质瘤、系统性淋巴瘤存在很大差别。尽管以HD-MTX为基础的一线联合化疗方案已取得早期疗效,一定程度上延长了老年患者PFS和OS,但是, R/R PCNSL在老年人群中比例很高, 5年OS率不到20%,远期疗效不理想。同时,老年患者因身体机能、免疫力下降且多合并基础性疾病,目前针对老年患者的治疗目标已从大剂量高强度化疗单纯追求早期疗效评估达CR,转向允许适当带瘤生存、采取缓和、低强度化疗与支持治疗方案,以提高生活质量及延长寿命。然而,针对老年PCNSL患者,目前尚未有国际统一认可的新的疗效评估标准,有待相关专家共识和指南的发表。典型的PCNSL具有相对特征性的MRI表现,对于不典型的PCNSL,可以应用多模态功能MRI辅助诊断及鉴别诊断,但最终确诊还需依靠立体定向穿刺活检病理。针对老年PCNSL的疗效监测及预后评估影像学方法,目前临床最常用的方法依然是常规MRI增强扫描,但具有很大局限性,相比较而言, MRI多模态功能成像更具优势,目前国内外研究已初步筛选出一些弥散和灌注参数影像学预后标记物,但是,存在研究样本量小(多<30例),观察时间短(到达中位PFS的多,中位OS的很少),老年患者研究少见,成像模型简单、参数较少等不足,基于影像学参数和临床特征的预后模型尚未成功构建,对指导临床早期风险分层、个体化精准治疗价值有限,尚需进一步开展前瞻性、多中心、大样本的深入研究。
