预防性抗生素对重型乙型肝炎患者继发性肺部真菌感染的影响
2023-04-13甘海忠王生成张文良许壮强
甘海忠 王生成 张文良 许壮强

【摘要】 目的 探讨重型乙型肝炎患者在预防性抗生素治疗后,对继发性肺部真菌感染的影响。方法 选取2018年1月- 2022年7月儋州市人民医院收治的入院24h之内予以广谱抗生素的45例重型乙型肝炎患者为抗生素使用组;另以1∶1比例,遵循组间基本特征匹配原则选取同期入院的未使用抗生素的45例重型乙型肝炎患者为对照组。根据痰培养真菌阳性出现时间、药敏实验结果及胸部CT诊断筛选符合肺部真菌感染特征的患者,分析其肺部真菌感染的发生情况及预防性抗生素暴露对真菌感染的影响。结果 抗生素使用组患者中,继发肺部真菌感染29例(64.44%),发生时间主要集中在用药1~2周后,中位时间为连续使用抗生素后15d,分离得到病原菌40株,以白色念珠菌为主(47.5%)。对照组患者中,继发肺部真菌感染10例(22.22%),中位时间发生时间为连续使用抗生素后19.5d,明显晚于抗生素使用组患者,其感染菌株分布与对照组差异无统计学意义。继发肺部真菌感染患者的外周血(1,3)-β-D葡聚糖、CD3+CD8+水平显著高于入院时的初始水平,CD3+CD4+、CD3+CD4+/CD3+CD8+水平低于入院时水平,且该变化早于确诊真菌感染2.16±1.71d,差异均有统计学意义(P<0.05)。多因素Logistic回归分析结果显示,预防性抗生素使用是重型乙型病毒性肝炎患者继发肺部真菌感染的危险因素(P<0.05)。结论 预防性抗生素暴露是重型乙型病毒性肝炎患者继发肺部真菌感染的危险因素,使用广谱抗生素后的1~2周是真菌感染的关键时期。继发肺部真菌感染的患者外周血(1,3)-β-D 葡聚糖和CD3+CD8+水平升高、CD3+CD4+水平降低。
【关键词】 乙型病毒性肝炎;肺部真菌感染;抗生素;T淋巴细胞亚群,(1,3)-β-D 葡聚糖
中图分类号 R512.62 文献标识码 A 文章编号 1671-0223(2023)09--04
病毒性肝炎是我国法定传染病中的乙类传染病,据国家卫健委疾控局最新发布的《2020年全国法定传染病疫情概况》显示,我国感染者最多的亚型为乙型肝炎病毒,约7000万人,而每年约30万人死于病毒性肝炎感染导致的肝硬化和原发性肝癌[1]。重型乙型肝炎是乙型病毒性肝炎的严重阶段,其主要病理特点为肝细胞大量坏死,出现肝功能障碍、肝衰竭,属临床危急重症,患者病死率极高[2]。重型乙型肝炎的并发症如肝性脑病、自发性腹膜炎、肝肾综合征、出血等临床治疗困难,医疗费用高,预后不良[3]。由于肝功能障碍,肝脏内免疫细胞功能减退,肝脏解毒功能下降,氧化合成转换功能发生障碍,重型乙型肝炎患者易出现各种感染,临床常使用广谱抗生素预防细菌感染[4]。但最近有研究表明,预防性抗生素的使用会对免疫细胞产生直接影响,使机体各部位正常定植菌群,如肠道微环境发生改变,破坏细胞代谢过程,引起细菌耐药性,增加对继发感染的易感性,如真菌感染,从而增加患者的死亡风险[5]。目前,临床重型乙型肝炎的患者继发真菌感染的病死率达80%以上,感染部位多位于腹腔、肠道、肺部、泌尿道、中枢神经系统等,其中肺部真菌感染的发病率较高[6-8]。因此,明确抗生素与重型乙型肝炎患者肺部真菌感染的相关性,探索有效的检测指标和用药方式,对治疗疾病、提高患者生存率具有重要意义。本研究重点观察重型乙型肝炎患者预防性使用抗生素对肺部真菌感染的影响,并分析合并肺部真菌感染后,患者外周血中的关键分子标志物如CD3+、CD4+、CD8+、(1, 3)-β-D葡聚糖水平,以期为重型乙型肝炎患者的临床诊疗提供参考。
1 对象与方法
1.1 研究对象
选取2018年1月- 2022年7月儋州市人民医院收治的重症乙型肝炎患者为研究对象,将其中24h之内使用过广谱抗生素的45例患者作为抗生素使用组;遵循组间基本特征匹配原则[9],按1∶1比例选取同时期入院确诊的45例未使用过抗生素的重型乙型肝炎患者作为对照组。患者满足下述4点中的任意一点即可认定为重型乙型肝炎:①总胆红素大于正常值10倍;②凝血酶原时间显著延长,国际标准化比值INR>1.5或凝血酶原活动度(PTA)<40%;③出现肝性脑病或明显腹水;④肝浊音界进行性缩小。排除标准:①轻中度慢性乙型肝炎患者;②入院时即有肺部真菌感染患者;③自身免疫性疾病使用免疫抑制剂者;④肿瘤后化疗患者;⑤获得性免疫缺陷综合征感染者或现症活动者;⑥入院治疗期间死亡者;⑦临床资料不完整者。本研究经医院医学伦理委员会批准通过,入选患者或其家属已签署知情同意书。
1.2 抗生素使用方法
抗生素使用组患者在入院24h内即开始使用预防性抗生素治疗,头孢哌酮钠舒巴坦钠(辉瑞制药有限公司生产,批准文号:AF4158),1.5~3.0g/12h,静脉滴注。对照组不给予预防性抗生素治疗。
1.3 观察指标
1.3.1 病原菌分离鉴定 以《全国临床检验操作规程》[10]为指导,在患者出现疑似真菌感染症状后,使用一次性痰液收集器对其痰液进行无菌采集,经24h真菌培养后进行病原菌鉴定,连续3次深部痰培养病原检测阳性,或胸部CT检查结果符合肺部真菌感染的影像学特征,即认为发生肺部真菌感染。若同一患者多次送检样本检测出同一株型,以1株计算。
1.3.2 外周血(1,3)-β-D葡聚糖水平和T淋巴细胞亚群水平检测 所有患者于入院后24h内空腹采集外周静脉血进行(1,3)-β-D葡聚糖水平和T淋巴细胞亚群水平检测,此后1周檢测一次。静脉血单次采集2份,1份用于检测血浆中的(1,3)-β-D葡聚糖水平,另1份经抗凝处理后,加入CD3+、CD4+、CD8+单抗进行孵育,用流式细胞仪检测外周静脉血淋巴细胞中的CD3+CD4+、CD3+CD8+、CD3+CD4+/CD3+CD8+水平。
1.4 数据分析方法
应用统计软件包GraphPad prism 6.0进行数据分析,计量资料符合正态分布采用“±s”表示,两组间均数比较采用t检验;计数资料计算百分率,组间率比较采用χ2检验;多因素分析采用Logistic回归模型。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者基本资料比较
抗生素使用组与对照组患者性别、年龄、入院时间等基本资料比较,差异均无统计学意义(P>0.05),表明两组性别、年龄、入院时间具有可比性,见表1。
2.2 两组患者肺部真菌感染发生情况比较
抗生素使用组肺部真菌感染发病率高于对照组,差异有统计学意义(P<0.05);抗生素使用组患者继发肺部真菌感染的平均时间早于对照组,差异有统计学意义(P<0.05)。见表2。
表1 两组患者基本资料比较
因素 分类 抗生素使用组 对照组 χ2值 P值
性别 男 35 30 1.385 0.239
女 10 15
年龄(岁) <65 28 31 0.443 0.506
≥65 17 14
入院时间(d) <14 16 18 0.189 0.664
≥14 29 27
表2 感染组患者继发肺部真菌感染的时间比较
组别 n 肺部真菌感染 肺部真菌感染时间(d)
例数 感染率(%)
抗生素使用组 45 29 64.44 15.55±1.76
对照组 45 10 22.22 23.60±5.43
χ2值 16.335 9.460*
P值 0.000 0.000
*为t值。
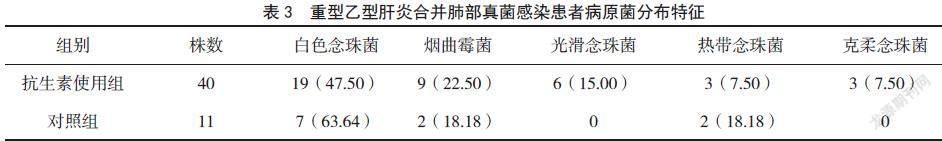
2.3 重型乙型肝炎合并肺部真菌感染患者病原菌分布
39例继发肺部真菌感染的患者中共分离出51株病原菌(抗生素使用组40株,对照组11株),整体以白色念珠菌为主,烟曲霉菌次之,同时也分离得到光滑念珠菌、热带念珠菌、克柔念珠菌等其他菌株类型。抗生素使用组与对照组病原菌分布差异无统计学意义(P>0.05)。见表3。
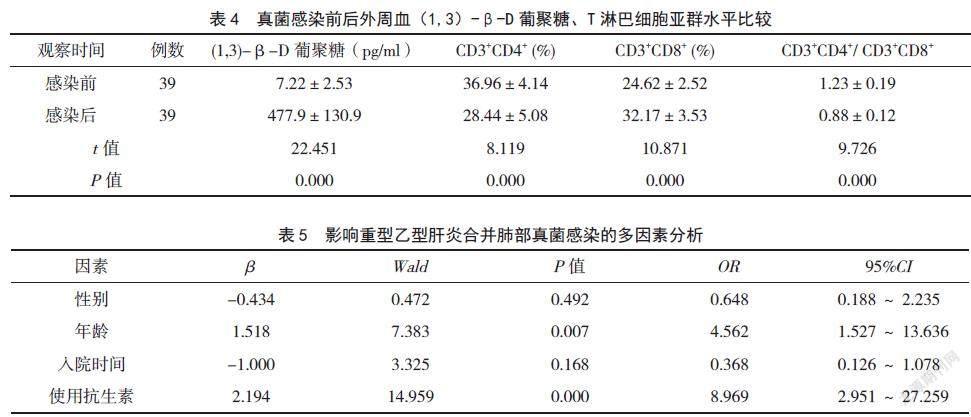
2.4 继发肺部真菌感染前后的外周血(1,3)-β-D葡聚糖和T淋巴细胞亚群水平变化
39例感染患者中,感染后的CD3+CD4+、CD3+CD4+/CD3+CD8+水平明显低于感染前,而外周血(1,3)-β-D葡聚糖、CD3+CD8+水平明显高于感染前,差异均有统计学意义(P<0.05)。见表4。
2.5 影响重型乙型肝炎合并肺部真菌感染的因素分析
以是否合并肺部真菌感染为因变量(是=1,否= 0),以表1因素及是否使用抗生素(是=1,否= 0)为自变量,进行多因素Logistic回归分析。结果显示,重型乙型肝炎患者继发肺部真菌感染与患者的性别、入院时间等不相关,而与年龄及预防性抗生素的使用有关联(P<0.05),使用预防性抗生素的重型乙型肝炎患者合并肺部真菌感染的危险性升高。见表5。
3 讨论
重型乙型病毒性肝炎患者基础免疫功能低下,多数容易出现各种并发症及继发感染,临床常给予经验性的抗生素预暴露,以防治细菌感染。但越来越多的研究证据表明,抗生素的使用容易导致重症患者体内各种代谢紊乱及电解质失衡,甚至肠道微生态失衡,引起细菌耐药性,进而导致继发性的深部真菌感染,致使病情发展加快,治疗难度增大。重型乙型肝炎继发真菌感染,多以深部真菌感染,尤其是肺部真菌感染为主,疾病治疗困难,病死率极高,而临床目前仍未有特效治疗药物[11-12]。因此,明确预防性抗生素暴露对重型乙型肝炎患者继发肺部真菌感染发病率的影响,寻找有效的早期检测指标,对疾病的干预和患者的预后具有重要意义。
本研究发现,重型乙型肝炎患者继发肺部真菌感染与患者的性别、病程等基础资料不存在相关性,而与年龄、预防性抗生素的使用呈显著相关,提示预防性抗生素的使用与重型乙型肝炎患者发生肺部真菌感染具有极高的相关性,在临床治疗过程中,应加强对该风险因子的监控管理,以期降低患者继发感染的可能。
本研究表明,多数重型乙型肝炎患者在集中使用预防性抗生素1~2周后出现继发性肺部真菌感染,提示长期使用抗生素的危害性,同时提示使用预防性抗生素后的1~2周,或为干预继发性真菌感染的关键窗口期,需要特别关注患者的机体免疫功能和临床表现,适当调整抗生素用药,此结果与相关研究结果一致[13-14]。国内外最新的研究动态显示,大量、连续的预防性抗生素使用会导致肠道菌群环境失调,驱动淋巴系统功能障碍,促进细菌的全身性免疫逃逸,严重破坏肝病患者的免疫功能,造成病情恶化[15-18],侧面印证了本研究观察到的临床表现。
对于已经发生感染的患者,针对性的抗真菌药物使用能够起到很好的效果。已有研究表明,念珠菌属真菌是导致重症疾病患者发生侵入性真菌感染的主要病原菌,而其中以白色念珠菌最为常见[19-21]。本研究的結果与其基本一致,且分别统计抗生素使用组和对照组患者的菌株分布情况,未见组间差异,提示临床治疗重型乙型肝炎继发肺部真菌感染患者时,可根据其病原菌分布特点,结合药敏试验结果,合理选择初始的抗菌药物,以提高治疗的有效性。
(1,3)-β-D葡聚糖是真菌细胞壁上的特有成分,尤其在念珠菌属真菌中含量最高,可在真菌进入人体血液或深部组织后,经吞噬细胞的吞噬、消化等处理,从细胞壁释放。因此检测血浆中的(1,3)-β-D葡聚糖水平,有助于对深部真菌感染的有效诊断,并在一定程度上引导经验性抗菌治疗[22-23]。本研究结果显示,患者的(1,3)-β-D葡聚糖水平在感染后明显升高,提示(1,3)-β-D葡聚糖可作为早期诊断真菌感染的重要生物指标。T淋巴细胞是机体发挥细胞免疫和免疫调节功能的关键性细胞。正常情况下,T淋巴细胞各个亚群的数量和比例在周围组织中的水平相对稳定,但当机体免疫状态发生变化时,其水平也会随之变化[24-25]。因此,T淋巴细胞亚群的分布和比例是判断机体细胞免疫功能的重要依据,对疾病的早期辅助诊断、疗效观察及预后监测具有重要意义[26]。本研究检测发现,患者真菌治疗前的CD3+CD4+、CD3+CD8+、CD3+CD4+/CD3+CD8+与入院时的初始水平表现出明显差异,其中外周血CD3+CD4+水平下降,CD3+CD8+水平升高,提示T淋巴细胞亚群检测水平可作为重型乙型肝炎患者肺部真菌感染早期诊断的重要生物指标。
综上所述,预防性抗生素的使用是重型乙型肝炎继发肺部真菌感染的高危因素,尤其是使用广谱抗生素后的1~2周,更要密切关注患者的免疫功能,以防机体内部环境失调导致真菌感染可能性增高。外周血(1,3)-β-D葡聚糖水平和CD3+CD4+、CD3+CD8+水平可作为早期监测肺部真菌感染的重要生物指标,对真菌感染发生风险做出预警,医师结合患者临床表现,及早采取预防干预措施,控制高危因素,调整用药方针,以降低肺部真菌感染的发生,控制其对患者的影响。
4 参考文献
[1] 国家卫生健康委员会疾病预防控制局.2020年全国法定传染病疫情概况[J].中国病毒病杂志,2021,11(2):111.
[2] 余佳丽,徐龙,肖影群,等.重型乙型肝炎患者恢复期肝组织凝血酶原酶表达的研究[J].中华肝脏病杂志2019,27(9):712-715.
[3] 李兰娟,任红.传染病学[M].9版.北京:人民卫生出版社,2018:25-30.
[4] 林升龙,林明华,王香梅,等.乙型肝炎病毒相关慢性肝病患者的能量代谢特点与继发细菌感染的风险[J].中华肝脏病杂志,2021,29(6):558-564.
[5] Keighley C, Chen SCA, Marriott D, et al. Candidaemia and a risk predictive model for overall mortality: a prospective multicentre study [J]. BMC Infectious Diseases,2019,19(1):445.
[6] 郭小阳.116例重型肝炎并发医院内真菌感染临床分析[J].中国保健营养,2012,22(1):124-125.
[7] 徐凌燕,杜诗霖,徐宏斌,等.慢性重型肝炎并发侵袭性肺部真菌感染患者的临床CT影像学特征分析[J].临床研究,2017,25(3):14-15.
[8] 陈康,梁文华.重症乙型肝炎患者使用抗生素与预防院内感染的关系[J].齐鲁医学检验,2003,14(2):10-11.
[9] Rosenbaum PR, Rubin DB. The central role of the propensity score in observational studies for causal effects[J]. Biometrika, 1983,70(1):41-55.
[10] 中华人民共和国卫生部医政司.全国临床检验操作规程[M].4版.北京:人民卫生出版社,2015:874-875.
[11] 王蓉,张缭云.重症肝病合并真菌感染[J].中华肝脏病杂志,2020,28(7):548-552.
[12] 中国研究型医院学会肝病专业委员会重症肝病学组,中华医学会肝病学分会重型肝病与人工肝学组.重症肝病合并侵袭性真菌感染诊治专家共识[J].中华肝脏病杂志,2022,30(2):159-168.
[13] 彭越岭,高青.重症急性胰腺炎继发真菌感染120例患者的临床特点和危险因素分析[J].中华消化杂志,2021,41(7):466-470.
[14] 郭颖,何花贞,孙征.肺结核合并肺部真菌感染的临床特点及危险因素[J].中国老年学杂志,2019,39(2):294-297.
[15] Drummond RA, Desai JV, Ricotta EE, et al. Long-term antibiotic exposure promotes mortality after systemic fungal infection by driving lymphocyte dysfunction and systemic escape of commensal bacteria[J]. Cell Host Microbe, 2022,30(7):1020-1033.
[16] Brandl K, Plitas G, Mihu CN, et al. Vancomycin-resistant enterococci exploit antibiotic-induced innate immune deficits[J].Nature,2008,455(7214):804-807.
[17] 宋枚芳,王亚东,申川,等.肠道微生态在慢性乙型肝炎病毒感染中的作用[J].中华传染病杂志,2021,39(1):59-62.
[18] 赵志方,秦松,王莉,等.慢性乙型肝炎患者肠道菌群与肝脏生化指标的相关性[J].生物工程学报,2021,37(1):301-311.
[19] 利振坤,何吕芬,李欢,等.慢加急性肝衰竭并发侵袭性真菌感染患者临床特点及其影响因素分析[J].实用肝脏病杂志,2021,24(4):520-523.
[20] Xia J, Wang Z, Li T, et al. Immunosuppressed patients with clinically diagnosed invasive fungal infections: the fungal species distribution, antifungal sensitivity and associated risk factors in a tertiary hospital of anhui province[J]. Infection and Drug Resistance,2022,15:321-333.
[21] Pathakumari B, Liang G, Liu W. Immune defence to invasive fungal infections: A comprehensive review[J]. Biomedicine & Pharmacotherapy Biomedecine &Pharmacotherapie, 2020,130:110550.
[22] Poissy J, Sendid B, Damiens S, et al. Presence of candida cell wall derived polysaccharides in the sera of intensive care unit patients: Relation with candidaemia and candida colonisation[J]. Critical Care (London, England), 2014,18(3):R135.
[23] De Pascale G, Posteraro B, D'arrigo S, et al. (1,3)-β-D-Glucan-based empirical antifungal interruption in suspected invasive candidiasis: A randomized trial[J]. Critical Care (London, England), 2020,24(1):550.
[24] Havran WL, Poenie M, Kimura J, et al. Expression and function of the CD3-antigen receptor on murine CD4+8+ thymocytes[J]. Nature, 1987,330(6144):170-173.
[25] Eickhoff S, Brewitz A, Gerner MY, et al. Robust anti-viral immunity requires multiple distinct t cell-dendritic cell interactions[J]. Cell, 2015,162(6):1322-1337.
[26] 趙乙汜,余应喜,范晶.CD4+、CD8+ T细胞监测在ICU重症患者并发获得性真菌感染临床评估中的价值分析[J].重庆医科大学学报,2021,46(9):1110-1115.
[2023-02-01收稿]
