16P低通量透析器与16H高通量透析器治疗对尿毒症患者疗效、肾功能及代谢情况的影响
2023-03-22侯飞,杜瑜
侯 飞,杜 瑜
(成飞医院血透中心,四川 成都 610000)
尿毒症是一种由各种肾脏疾病导致肾脏功能渐进性、不可逆性减退,直至肾功能丧失并出现一系列症状和代谢紊乱的综合征[1-2]。血液透析是治疗尿毒症的主要方法,能有效延长患者的生存周期,改善其预后。然而,近年来随着临床对血液透析研究的不断深入,发现常规血液透析往往会受到低通量、小孔径透析膜的局限,导致患者体内的大、中分子毒素清除效果欠佳,极易引起毒素潴留,进一步损害肾功能[3]。为了有效清除尿毒症患者体内的毒素,高通量透析器被应用于临床血液透析中。高通量透析器能通过弥散、对流、吸附作用有效清除大、中分子毒素[4]。宛家奎等[5]研究指出,高通量血液透析可改善尿毒症患者的肾功能,并降低并发症的发生率。本次研究为了进一步对比分析低通量、高通量透析器的透析效果,将16P 低通量透析器与16H 高通量透析器应用于尿毒症患者的血液透析中,并对2019 年1 月至2021 年10 月本院收治的86 例尿毒症患者进行了对照研究。
1 资料与方法
1.1 一般资料
选取2019 年1 月至2021 年10 月本院收治的86例尿毒症患者作为此次研究对象。纳入标准:1)符合《慢性肾脏病评估及管理临床实践指南解读——从K/DOQI 到KDIGO》[6]中有关尿毒症的诊断标准者;2)具备血液透析指征者;3)入组前1 个月内未使用过肠道磷结合剂、钙剂或骨化三醇者;4)临床资料完整者。排除标准:1)合并恶性肿瘤或心血管疾病者;2)合并肝功能障碍或免疫系统异常者;3)伴有严重感染者;4)有严重精神疾病史或存在认知、沟通障碍者。采用随机数表法进行分组,用不透光的信封进行分配隐藏,将患者分为对照组、研究组,各43例。本次研究无中途脱落/退出的研究病例。对照组:男性20 例,女性23 例;年龄38 ~75 岁,平均年龄(52.69±11.34)岁;透析龄2 ~14 个月,平均透析龄(6.39±2.51)个月。研究组:男性22 例,女性21 例;年龄36 ~72 岁,平均年龄(51.18±11.06)岁;透析龄3 ~14 个月,平均透析龄(6.59±2.55)个月。两组一般资料对比差异无统计学意义(P>0.05)。患者及其家属对此次研究均知情,并已签署知情同意书;本院伦理委员会已批准此次研究的开展。
1.2 方法
1.2.1 对照组 本组采用16P 低通量透析器(贝朗公司)进行血液透析,聚砜膜,面积1.6m2,超滤系数6.4mL/h·mmHg·m2;血透机由贝朗公司生产,采用反渗水作为透析水,血流量设置为250 ~280mL/min,透析液流量设置为500mL/min,每周透析3 次。
1.2.2 研究组 本组采用16H 高通量透析器(德国费森尤斯公司)进行血液透析,聚砜膜,面积1.4m2,超滤系数46mL/h·mmHg·m2;透析机与对照组相同,采用超纯反渗水作为透析水,超纯反渗水由聚砜膜内毒素滤过器制备,血流量设置为300mL/min,透析液流量设置为500 ~800mL/min,每周透析3 次。
1.3 疗效判定标准与观察指标
1.3.1 临床疗效 治疗3 个月后评估两组的临床疗效。显效:尿毒症的症状和体征基本缓解,肾功能改善幅度>60%;有效:尿毒症的症状和体征有所改善,肾功能改善幅度在30% ~60% 范围内;无效:尿毒症的症状和体征无明显改善,肾功能改善幅度<30%。总有效率=(显效例数+ 有效例数)/ 总例数×100%。
1.3.2 肾功能指标 分别于治疗前、治疗3 个月后采集两组的透析管路动脉端血液,采集量为5mL,在室温下静置待自然凝固,随后以3000r/min 的转速进行10min 离心处理,留取上清液,分成2 份分别置于EP 管中,并置-80℃低温冰箱中储存待检。取其中1份,通过免疫透射比浊法测定血清肌酐(Scr)、尿素氮(BUN)、胱抑素C(CysC)水平,通过放射免疫分析法测定β2微球蛋白(β2-MG)水平。
1.3.3 代谢指标 分别于治疗前、治疗3 个月后取上述剩余1 份上清液,通过电化学发光法测定血钙、血磷、甲状旁腺激素(PTH)水平。
1.4 统计学方法
采用统计学软件处理本次研究中的数据,肾功能指标、代谢指标等计量资料采用±s表示,行t检验,总有效率等计数资料采用% 表示,行χ² 检验,P<0.05 即表示差异有统计学意义。
2 结果
2.1 对比两组的临床疗效
由表1 可见,研究组的临床总有效率高于对照组,差异有统计学意义(P<0.05)。

表1 对比两组的临床疗效[例(%)]
2.2 对比两组治疗前、治疗3 个月后的肾功能指标
由表2 可见,治疗前两组的Scr、BUN、CysC、β2-MG 水平对比差异无统计学意义(P>0.05);治疗3 个月后,研究组的Scr、BUN、CysC、β2-MG 水平均低于对照组,差异有统计学意义(P<0.05)。
表2 对比两组治疗前、治疗3 个月后的肾功能指标(± s)

表2 对比两组治疗前、治疗3 个月后的肾功能指标(± s)
注:*与本组治疗前对比,P <0.05。
Scr(μmol/L) BUN(mmol/L) CysC(mg/L) β2-MG(mg/L)治疗前 治疗3 个月后 治疗前 治疗3 个月后组别 治疗前 治疗3 个月后对照组(n=43)350.18±41.68 182.69±36.74* 28.42±8.33 20.02±7.13* 2.56±0.72 1.53±0.68* 19.53±4.36 15.82±4.11*研究组(n=43)352.09±42.53 161.05±34.71* 27.93±8.21 16.42±6.58* 2.48±0.71 0.96±0.61* 19.12±4.24 13.81±3.72*t 值 0.210 2.808 0.275 2.433 0.519 3.374 0.442 2.378 P 值 0.834 0.006 0.784 0.017 0.605 0.001 0.660 0.020治疗前 治疗3 个月后
2.3 对比两组治疗前、治疗3 个月后的代谢指标
由表3 可见,治疗前两组的血钙、血磷、PTH 水平对比差异无统计学意义(P>0.05);治疗3 个月后,研究组的血钙水平高于对照组,血磷、PTH 水平均低于对照组(P<0.05)。
表3 对比两组治疗前、治疗3 个月后的代谢指标(± s)
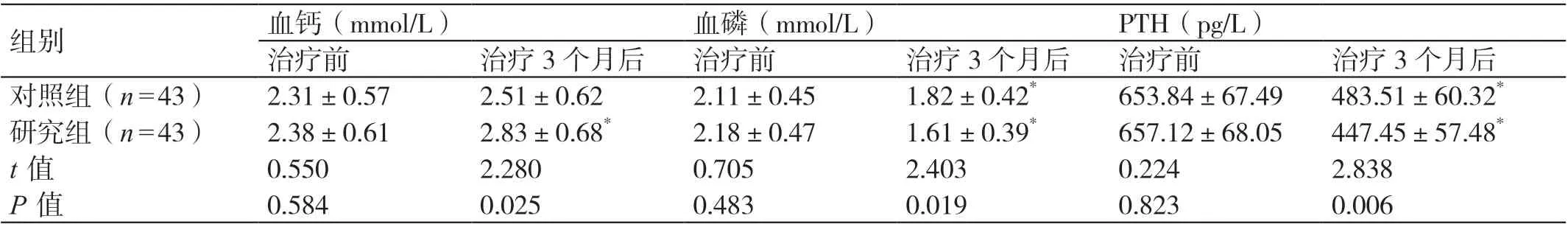
表3 对比两组治疗前、治疗3 个月后的代谢指标(± s)
注:*与本组治疗前对比,P <0.05。
组别 血钙(mmol/L) 血磷(mmol/L) PTH(pg/L)治疗前 治疗3 个月后 治疗前 治疗3 个月后 治疗前 治疗3 个月后对照组(n=43) 2.31±0.57 2.51±0.62 2.11±0.45 1.82±0.42* 653.84±67.49 483.51±60.32*研究组(n=43) 2.38±0.61 2.83±0.68* 2.18±0.47 1.61±0.39* 657.12±68.05 447.45±57.48*t 值 0.550 2.280 0.705 2.403 0.224 2.838 P 值 0.584 0.025 0.483 0.019 0.823 0.006
3 讨论
对于尿毒症患者而言,体内毒素的有效清除是提高其生存质量的关键。然而,以往临床常用的低通量透析模式虽能清除小分子毒素,但对大、中分子毒素的清除效果还有待提升[7-8]。高通量透析器是指Kuf >(20 ~25)mL·h-1·mmHg-1的透析器,是近些年血液透析的新技术[9]。由于高通量透析器的透析膜对大、中分子毒素溶质具有较高的通透性,能有效弥补低通量透析器的不足,因此成为了现阶段临床血液透析的研究重点。李佳等[10]研究指出,高通量血液透析可有效清除重症肾衰竭患者体内的毒素分子,患者的1 年生存率较高。陈燕等[11]在高龄尿毒症患者中采用了高通量血液透析技术,结果发现该技术能有效提高患者的治疗效果。可见,高通量血液透析的治疗效果已获得诸多研究支持。本次研究将16P 低通量透析器与16H 高通量透析器分别应用于尿毒症患者的血液透析中,并对其肾功能的改善情况进行观察,结果发现治疗3 个月后研究组的Scr、BUN、CysC、β2-MG 水平均低于对照组(P<0.05)。该结果提示,采用16H 高通量透析器进行血液透析能进一步改善尿毒症患者的肾功能。Scr、BUN、CysC、β2-MG 是现阶段临床评估肾功能的重要指标。Scr、BUN、CysC均属于小分子物质,于肾小球滤过后经肾脏排出,若患者肾功能异常,则会导致血液中Scr、BUN、CysC蓄积及表达水平升高[12-13]。β2-MG 为典型的中分子毒素,高水平的β2-MG 可引起透析相关性淀粉样变性,而这是导致患者生活质量及生存率下降的根本因素。采用16H 高通量透析器进行血液透析,透析膜拥有更高的通透性和吸附能力,不仅能有效清除Scr、BUN、CysC 等小分子毒素,还能清除β2-MG 等大、中分子毒素[14-15]。当患者体内的大、中、小分子毒素均得到有效清除时,能减少毒素的积蓄,进而改善患者的肾功能。代谢紊乱是尿毒症患者的主要表现,这多与肾小管浓缩功能丧失有关。若未能有效纠正尿毒症患者的代谢紊乱,则会增加并发症的发生率。本次研究就患者的代谢情况进行观察发现,治疗3 个月后研究组的血钙水平高于对照组,血磷、PTH 水平均低于对照组(P<0.05)。该结果提示,与16P 低通量透析器相比,采用16H 高通量透析器进行血液透析能进一步改善尿毒症患者的代谢状况。PTH 主要由甲状旁腺主细胞分泌,广泛存在于人体的各个组织中,同时血液中钙离子、磷离子与PTH 的分泌密切相关[16]。一般情况下,当尿毒症患者的血钙呈低表达、血磷呈高表达时,可引起继发性甲状旁腺机能亢进。与低通量血液透析相比,采用16H 高通量透析器进行高通量血液透析对PTH 的清除比率高达10mL/min,同时通透性更好、扩散性更强的透析膜能将尿毒症患者血液中的大、中分子毒素转移到透析液中,使透析效果进一步提高,有效改善患者的血钙、血磷代谢紊乱[17]。此外,本次研究还发现,治疗3 个月后研究组的临床总有效率高于对照组(P<0.05)。可见,采用16H高通量透析器进行血液透析能进一步提高尿毒症患者治疗效果,这主要与治疗后患者的肾功能、代谢情况得到进一步改善有关。虽然本研究结论认为采用16H高通量透析器进行高通量血液透析的效果更优,但经过此次研究实践发现,高通量血液透析也存在以下不足:1)若静水压梯度增大超过透析器出口端的血浆胶体压,会出现反超滤。2)部分细菌污染产物可通过透析膜进入血液,引起致热原效应。3)透析过程中可出现凝血倾向、营养丢失、低血压等情况。因此,在实施高通量血液透析的过程中,需加强患者的透析观察,以预防并及时处理透析相关不良事件。此外,本次研究还存在样本量小、研究周期短等不足,导致研究数据存在一定的局限性,后续还需加大样本量、延长研究周期予以验证。
综上所述,将16H 高通量透析器应用于尿毒症患者的血液透析中,能有效提高临床疗效,改善患者的肾功能和代谢情况。
