经颅多普勒超声(TCD)与颈动脉超声联合应用对诊断缺血性脑血管病的临床价值分析
2023-03-22郭妍
郭 妍
(牡丹江市第二人民医院物理诊断科超声室,黑龙江 牡丹江,157000)
缺血性脑血管病是临床缺血性脑血管疾病的统称,患者发病后会面临较大的致残、致死风险,且随着居民生活方式的改变、工作压力的增加,缺血性脑血管疾病发病率呈上升、年轻化趋势[1-2]。研究指出,多因素作用后诱发颅内外的血管出现粥样硬化、狭窄或者闭塞,从而引起缺血性脑血管病[3]。基于缺血性脑血管病有很高致残率以及致死率特点,尽早诊治成为重点,以往针对这种疾病都是经数字减影血管造影(DSA)实现诊断,且为其诊断金标准[4],但是这种检查方式需花费很高的费用以及存在创伤性,很多患者不能接受。另外,相关影像检查可监测患者脑血流情况,对于病情有益。临床上有卒中、可逆性缺血性神经功能缺血、腔隙性脑梗、短暂性脑缺血发作,都可以称之为缺血性脑血管病。目前,经颅多普勒超声(TCD)、颈动脉超声均可评估血管狭窄程度,但单一诊断效能均不尽理想。基于此,本研究以2019 年3 月—2020 年9 月在牡丹江市第二人民医院就诊的50 例疑似缺血性脑血管病患者作为研究对象,旨在对联合采用TCD、颈动脉超声的价值展开分析和探讨。
1 资料与方法
1.1 一般资料
选择2019 年3 月—2020 年9 月牡丹江市第二人民医院就诊的50 例疑似缺血性脑血管病患者为研究对象,男29 例,女21 例;年龄32~77 岁,平均年龄(61.28±6.74)岁;身体质量指数(BMI)18.42~29.41 kg/m2,平均BMI(22.49±3.41)kg/m2;合并症:高血压8 例,糖尿病5 例,高脂血症7 例。本研究经牡丹江市第二人民医院医学伦理委员会审核批准。患者对研究知情同意,自愿签署知情同意书。
1.2 纳入及排除标准
纳入标准:①相关症状疑似缺血性脑血管病者,缺血性脑血管病主要症状如下:手脚无力,眩晕,脸部发麻,耳鸣,恶心呕吐,半边身体感觉障碍[5];②病情尚稳定,能配合完成TCD 检查、颈动脉超声检查,且患者均具有完整的DSA 检查结果。
排除标准:①有TCD、颈动脉超声检查禁忌者;②精神疾病患者、认知功能障碍或伴有自身免疫系统疾病者;③不能配合研究人员完成研究者;④器质性疾病、严重肝肾功能异常者或住院期间死亡病例。
1.3 方法
1.3.1 头颅DSA 检查
患者接受DSA 检查时,其范围锁定如下:主动脉弓,双侧锁骨下动脉,双侧颈总动脉,大脑前中后动脉等。每个部位都以常规的形式选择正侧位加以观察,假如出现或怀疑有病变,需要多次且反复加强观察,以及实施加斜位增强观察[6]。
1.3.2 TCD 及颈动脉超声检查
①TCD 设备为Dellca 超声经颅多普勒血流分析仪 EMS-9A,采用SN11-5994 探头,设置频率2 MHz;取侧卧位、平卧位,检测主要血管如下:大脑前中后动脉,双侧椎动脉,基底动脉,颈内动脉;检测双侧脑部血管,获取舒张期、收缩期及平均血流速度等参数。②颈动脉超声设备为LOGIQ E9 型彩色多普勒超声检查仪,嘱患者保持平卧体位,调整探头频率至8~10 MHz,检测主要血管如下:颈内动脉,颈外动脉,双侧颈总动脉,锁骨下动脉,椎动脉;检查血管并了解血管情况,记录并准确测量内部厚度,了解患者超声下征象,记录斑块的大小、形态、位置及管腔狭窄情况。
将最终采集获得的数据和图像由牡丹江市第二人民医院两名医生进行统一阅片,以中国脑卒中血管超声检查指导规范作为依据,给出统一结果[6];对于无争议的影片视为最终结果;对于存在争议的影片,医生通过协商方式确定。以头颅DSA 检查结果作为“金标准”。分析TCD、颈动脉超声检查及二者联合诊断缺血性脑血管病的检出率,计算其诊断效能,并完成Kappa 一致性分析。
1.4 观察指标
①观察两组患者的TCD、颈动脉超声、头颅DSA 检查结果,且将头颅DSA 检查结果作为诊断“金标准”,血管轻度、中度、重度狭窄及血管闭塞均认定为阳性,其中TCD 检测方式以检查中所获取患者血流动力学参数为依据判定血管狭窄程度,血管狭窄<50% 为轻度狭窄、血管50%~69%狭窄为中度狭窄、血管70%~99%狭窄为重度狭窄、血流信号消失为血管闭塞。颈动脉超声检测方式以检查中所获取患者管腔狭窄程度、血管内膜厚度、粥样硬化斑块形成与否及斑块的大小、形态为依据判定血管狭窄程度[7]。②诊断效能。根据公式计算TCD、颈动脉超声检查单独及联合诊断缺血性脑血管病的诊断效能(灵敏度SEN、特异度SPE、准确度ACC)。灵敏度= 真阳性例数/(真阳性+假阴性)例数×100%;特异度= 真阴性例数/(真阴性+假阳性)例数×100%;准确度=(真阳性+真阴性)例数/总例数×100%。
1.5 统计学分析
采用SPSS 22.0 软件对相关数据展开处理,计数资料(阴阳性、诊断效能)以[n(%)]表示,行χ2检验;计量资料(TCD 检查结果)以(±s)表示,行t 检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 TCD 联合颈动脉超声检查在缺血性脑血管疾病中的检出率
50 例疑似缺血性脑血管病患者经头颅DSA 检查确诊28 例,确诊率为56%;TCD 检查阳性患者27 例,检查准确度为74%(37/50),差异有统计学意义(P<0.05);颈动脉超声检查阳性24 例,检查准确度为76%(38/50),差异有统计学意义(P<0.05);TCD 联合颈动脉超声检查确诊35 例,检查准确度为86%(43/50),差异有统计学意义(P<0.05)。见表1。
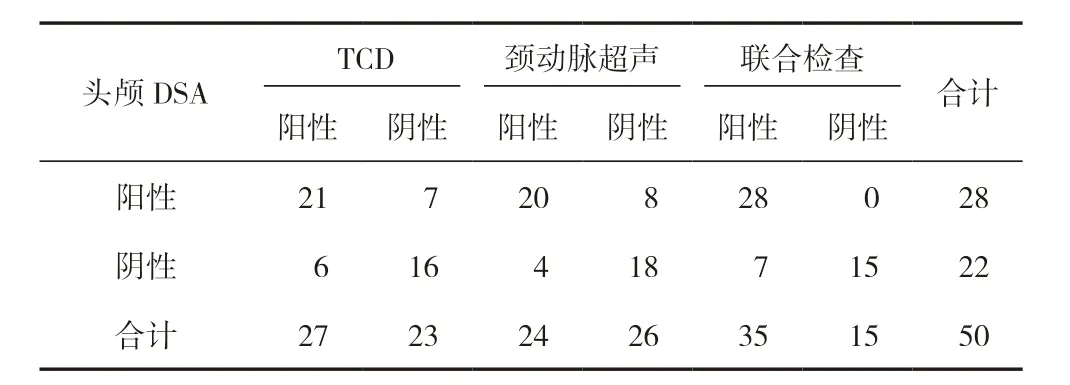
表1 TCD联合颈动脉超声检查在缺血性脑血管疾病中的检出率
2.2 TCD 联合颈动脉超声检查在缺血性脑血管疾病中诊断效能
TCD、颈动脉超声单独及联合检查方案诊断SPE、ACC,差异无统计学意义(P>0.05),TCD 联合颈动脉超声在缺血性脑血管病患者中SEN 高于TCD、颈动脉超声单独诊断,差异有统计学意义(P<0.05);Kappa 值为0.871,为最强一致性,说明不同检查方法在缺血性脑血管疾病的诊断上一致性好。见表2。

表2 TCD 联合颈动脉超声检查在缺血性脑血管疾病中诊断效能 [n(%)]
3 讨论
缺血性脑血管病又称为脑缺血性疾病,是不同程度的缺血性脑血管疾病的总称。患者在多种原因共同作用下,导致动脉粥样硬化并引起颅内血管狭窄亦或是闭塞,导致血流动力学异常及远端血流速度变慢[8-9]。近年来,随着居民生活方式的改变,缺血性脑血管病发病率呈上升趋势,成为我国居民死亡的重要原因[10]。目前,临床上对于缺血性脑血管病发病机制尚未明确,普遍认为颅内外血管病变初始阶段机体血流动力学以及组织形态都会出现改变且相当明显,针对这样的改变应尽早筛查。
随着医学技术的持续发展,超声检查成为目前运用比较广泛的一种手段,其检测技术也得到进一步深化。颅内外血管病变初期,颅内血流变慢,此时期运用超声检查可以对其病变施行检查,以此给医务人员诊断提供可靠标准,且能及时为患者们制订有效治疗计划,说明早期实施检测对于临床诊断工作的重要意义。以往实施颅内超声检查因为颅骨比较厚,阻碍了超声波的探测,会相应降低检测准确性,所以,本研究选择了三种检查手段,即TCD、颈动脉超声、头颅DSA。TCD、颈动脉超声检查均为临床为疑似缺血性脑血管病患者病情作出明确诊断时的常用手段,其中TCD 通过多普勒超声效应,检测颅骨声窗血流信号,可对颅内、颅外动脉血流动力学指标进行监测,进而反映脑血流情况[11-12]。这种检查方式可以克服颅骨阻碍,然后精准探查到颅内血管相关血流动力学改变,从而判断出有无动脉狭窄以及血流减慢等[13]。但TCD 受到检测人员技术、动脉移位等因素影响,存在一定假阳以及假阴现象,即准确性不高,极易产生漏诊或误诊[14-15]。然而,颈动脉超声检查可以直接检测到患者颈动脉,按照患者血流动力学相关改变掌握颈部血管壁以内的中膜增厚表现,或者斑块形成及其管腔狭窄状况,以此给出临床判断[16-17]。并且,在对脑血管疾病进行筛查的过程中,颈动脉超声检查的应用率较高,可准确、快速反映血管狭窄情况及硬化、斑块形成等,有利于区分脑血管疾病和其他类型同部位疾病[18]。头颅DSA 的运用,不仅能够清晰呈现患者颈内动脉、椎基底动脉以及颅内大血管等图像,还能够测量动脉血流情况,因此,当前已经广泛地运用到了脑血管疾病检查中,尤其是针对动脉瘤和动静脉畸形一些需定性定位的诊断工作中,更是成为了诊断的主要手段。这种检查方式除了可以确定病变详细部位之外,还能掌握到病变的实际范围与严重等级,给手术治疗工作提供了全面的数据支持[19-20]。本研究中,联合采用TCD、颈动脉超声对缺血性脑血管病进行检查的SEN 高于二者单独诊断,差异有统计学意义(P<0.05)。提示在对脑血管疾病进行诊断时联合实施TCD、颈动脉超声检查的应用价值较高,可广泛应用于脑血管疾病早期诊断。因此,临床上对于疑似缺血性脑血管病患者,应加强TCD、颈动脉超声检查,必要时联合两种检查方法,帮助患者早期确诊[21]。
综上可知,TCD、颈动脉超声检查用于缺血性脑血管疾病中均能获得较高的检出率,且二者联合检查能提高临床诊断灵敏度与特异度,能为临床诊疗提供参考依据。
