膀胱阴道瘘治疗研究进展
2023-03-13张明津付伟金
张明津,付伟金
广西医科大学第一附属医院泌尿外科,广西 南宁 530022
膀胱阴道瘘(vesicovaginal fistula,VVF)是最常见的女性泌尿生殖道瘘之一,是指膀胱与阴道之间形成的一种异常解剖结构。VVF多为妇产科或盆腔手术后的医源性损伤所致,主要表现为阴道持续漏尿、外阴瘙痒和疼痛、泌尿生殖系反复感染等,对患者身心健康造成极大的影响,严重影响患者的生活质量[1]。目前,VVF的非手术治疗如持续引流、电凝术等效果较差,治疗多以手术修补为主。受瘘管位置、数量、大小以及阴道结构等因素的影响,手术修补方式复杂多样,传统的手术方式包括经阴道和经腹开放性修补术等[2]。近年来,随着腹腔镜及机器人辅助手术等微创技术的发展,可供选择的治疗方式越来越多,但VVF的修补时机和手术方式尚无统一标准[3]。本文就近年来VVF的治疗进展进行综述,以期为手术医师针对个体差异制定最佳治疗方案提供参考。
1 流行病学及病因
发达地区与经济落后地区VVF的发病率及病因均不相同,因此VVF的真实发病率尚不清楚。发达地区VVF发病率较低,妇科及盆腔手术是常见原因,其中以子宫切除术最为常见,占比高达80%[1]。经济落后地区VVF发病率较高,难产是最常见原因,约占90%;其发生原因主要为难产时产程延长、胎头长期压迫阴道及膀胱组织,引起组织缺血坏死,从而诱发VVF[2]。此外,盆腔晚期恶性肿瘤的侵袭、肿瘤手术或放射治疗损伤盆腔、异物等引起的VVF临床少见[4]。在我国,随着医疗水平的提高,由产科因素引起的VVF逐渐减少,而妇科及盆腔手术损伤所致的VVF逐年增多[5-6]。
2 分 类
对VVF进行分类有助于医师针对不同类型的患者制定合理的治疗策略及管理方法。世界卫生组织(World Health Organization,WHO)根据VVF的产生原因、位置、大小以及累及范围,将瘘管分为简单型(预后良好)和复杂型(预后不确定)[7]。无盆腔恶性肿瘤或非放射治疗诱发的VVF、任何瘘管直径≤0.5 cm及单发瘘都称为简单型瘘;而瘘管直径≥2.5 cm、多发或慢性病所致瘘、既往修补后复发的瘘、放射治疗或盆腔恶性肿瘤诱发的瘘均称为复杂型瘘[4]。
目前Goh和Waaldijk分类法被广泛应用于临床实践。Goh分类法根据瘘管外口边缘与尿道口的距离将VVF分为1型(>3.5 cm)、2型(2.5~3.5 cm)、3型(1.5~2.5 cm)和4型(<1.5 cm);根据瘘管的大小,分为A型(<1.5 cm)、B型(1.5~3.0 cm)和C型(>3.0 cm);根据其他条件,分为i型[瘘管和(或)阴道周围无或仅轻度纤维化、和(或)阴道长度>6 cm、和(或)膀胱容量正常]、ii型[瘘管和(或)阴道周围中度或重度纤维化、和(或)阴道长度缩短、和(或)膀胱容量减少]和iii型(放疗后、累及输尿管、环形瘘、既往修补史)[8]。Waaldijk分类法将VVF分为Ⅰ型(瘘管不累及尿道闭合机制)和Ⅱ型(瘘管累及尿道闭合机制),其中Ⅱ型又分为A(无尿道受累)、B(有尿道受累)及a(无环形缺损)、b(有环形缺损);此分类方法可根据缺损的大小进一步对每个瘘管进行分类:小(<2 cm)、中(2~3 cm)、大(4~5 cm)和超大(≥6 cm)[9]。Capes等[10]证实,对于产科因素导致的VVF,使用Goh分类法在预测VVF修补成功率方面优于Waaldijk分类法。Beardmore-Gray等[11]发现,对于非产科因素导致的VVF,Goh分类法无法预测修补能否取得成功,但该方法可预测VVF修补后患者的排尿功能恢复情况。
3 诊 断
VVF多发生在术后第7~12天,主要表现为阴道不自主漏尿,易误诊为尿失禁[12]。VVF患者膀胱亚甲蓝试验大多呈阳性,膀胱镜和阴道镜检查可确定瘘管内外口的位置、大小、数量等,为手术方案的制定提供重要参考。若膀胱镜检查疑似恶性病变,可同时进行活检以明确诊断[2,13]。进一步检查包括静脉尿路造影、膀胱尿道造影及经直肠/阴道超声等,目的在于明确是单纯性VVF还是合并有输尿管阴道瘘或其他泌尿生殖系统损伤。
4 治 疗
4.1 治疗时机 目前认为VVF的修补时机应根据瘘管周围组织的状况决定。对于初发VVF患者,首次手术修补成功率最高,应尽量避免二次手术。因此,选择适宜的修补时机至关重要[4]。多数外科医师倾向于选择延期修补,即明确诊断后6~12周进行;此时,无论是产科还是盆腔手术所致的VVF,瘘管周围已无活动性炎症、感染和坏死组织,修补成功率较高[4]。当组织状况满足手术要求时,对于简单、无炎症的医源性VVF,术后立即修补或损伤后1~6周进行早期修补,也能取得类似延期修补的成功率[14]。肿瘤放射治疗诱发的VVF瘘管周围组织损伤严重,若发生急性炎症,应避免早期修补;组织炎症可在放疗结束后1年左右消退,此类患者修补时间可放宽至放疗结束后6个月左右[15]。因此手术修补时机应根据每例患者的具体情况而定。
4.2 非手术治疗
4.2.1 膀胱持续引流 Fouad等[16]发现,对于简单型瘘可早期行膀胱持续引流(<3周),约有39%的患者可自行愈合。若引流4周仍未愈合,可转为手术修补[17]。研究证实,VVF手术修补后持续膀胱引流是治疗成功的关键。若瘘管累及膀胱颈部,为了减小Foley导尿管球囊对缝合线的压力,应用缝线固定而不是球囊固定,引流至少维持2~3周,若膀胱造影检查瘘管有造影剂溢出,应继续留置尿管2~3周[2]。
4.2.2 电灼术 膀胱镜下电灼治疗具有创伤小、手术时间短、出血少、操作简便等优点,适用于尚未发生纤维化的初发、简单、细长狭窄的VVF。Shah等[18]评估了膀胱镜下电灼术治疗5例瘘管直径<0.7 cm患者的疗效,术后持续膀胱引流的同时辅以抗胆碱能药物直至瘘口愈合,其中4例达到完全愈合,1例电灼失败后改行经阴道入路修补术。张维宇等[5]比较不同手术方式治疗19例VVF患者的疗效发现,电灼术治疗成功率为100.0%(3/3),明显高于经阴道修补、腹腔镜下修补和开放手术修补的成功率[50.0%(2/4)、60.0%(3/5)、71.4%(5/7)]。选择合适的VVF患者行膀胱镜下电灼术治疗,具有较高的可行性和安全性。
4.2.3 Hamidi-Shirvan法 Shirvan等[19]提出了一种称为Hamidi-Shirvan法的新型微创技术,无需手术即能取得良好疗效。他们从患者血液中制备富含血小板的血浆(platelet rich plasma,PRP)和富含血小板的纤维蛋白胶(platelet rich fibrin glue,PRFG),将前者注射在瘘管周围的组织间隙,后者则注射到瘘管中封堵瘘管。PRP和PRFG可抑制溶栓作用,促进交联和成纤维细胞的迁移,从而促进瘘管愈合。Shirvan等[19]对12例膀胱持续引流和抗胆碱治疗失败的Waaldijk Ⅰ型良性VVF患者进行上述治疗后,随访6个月,11例瘘管达到完全愈合,无需手术治疗。此外,单纯纤维蛋白胶联合手术修补也取得了较好疗效,Machen等[20]的研究中,11例VVF患者(其中6例既往修补失败)均行机器人辅助经膀胱内入路修补联合单纯纤维蛋白胶封堵瘘管,随访15.6个月,所有患者均修补成功,无复发迹象。Machen等[20]认为,机器人手术修补联合单纯纤维蛋白胶可替代传统组织皮瓣修补法用于VVF的治疗。Streit-Ciećkiewicz等[21]采用Latzko法治疗16例复发型VVF患者,修补前6~8周将PRP(3~6 ml)注射于瘘管周围,结果显示,1例在注射PRP后获得治愈,余15例行Latzko法修补均获得成功,提示PRP+开放手术可用于治疗复发型VVF,具有较高的安全性和有效性。
4.3 手术治疗
4.3.1 经阴道入路修补 这是一种操作简单且效果显著的手术方式,适用于大多数膀胱三角区以下、位置较低的简单型VVF,常用的术式有Latzko法和分层闭合法等[4]。Latzko法不需要游离膀胱黏膜,仅对阴道侧瘘口周围黏膜做环形切除,根据术中情况选择性切除阴道侧瘘管,游离并缝合膀胱侧瘘口、膀胱阴道间筋膜,最后缝合阴道黏膜;分层闭合法与Latzko法相似,不同之处在于该术式需全段切除瘘管,因此侵犯了膀胱黏膜。
Gedik等[22]比较了经阴道入路Latzko法修补(经阴道组,25例)和经腹入路修补(经腹组,28例)治疗VVF患者的疗效,结果显示,两组成功率分别为100.0%(25/25)和96.4%(27/28),差异无统计学意义(P>0.05),但经阴道组患者住院时间和术后并发症发生率明显缩短或降低(P<0.05)。曹明欣等[23]进行43例次VVF修补术,其中经阴道入路修补17例次(经阴道组)、经腹入路修补26例次(经腹组),两组手术时间、术中出血量、术后住院时间的中位值分别为85 min和178 min、20 ml和50 ml、7 d和12 d(P<0.01);中位随访26个月,两组成功率分别为82.4%(14/17)和80.8%(21/26)(P>0.05)。由此可见,相较经腹入路,经阴道入路具有手术时间短、损伤小、术后恢复快等优点,但在一定程度上也取决于医师对术式的熟练程度。目前,大部分外科医师将经阴道入路修补术作为治疗简单型VVF的首选术式[13]。
对于复杂型VVF,可尝试经阴道入路改良的Latzko法修补。改良Latzko法修补术的处理要点包括充分游离膀胱阴道间隙,切除阴道前后壁之间的黏膜和瘘管周围的阴道黏膜以充分切除阴道侧瘢痕,分别缝合膀胱侧及阴道侧周围组织,膀胱周围组织至少缝合3层。Luo等[24]对108例复杂型VVF患者(瘘口位于阴道顶端)行经阴道入路的改良Latzko法修补,结果显示,92.6%(100/108)的患者一期修补成功,无明显并发症。李旭东等[25]认为,改良Latzko法修补术具有成功率高、学习曲线短、安全性高的优点,值得推广。
马氏唇脂垫(Martius labial fat pad,MLFP)[26]是一种不带肌肉的大阴唇脂肪垫瓣,其临床应用提高了经阴道入路治疗复杂型VVF的成功率。Lee等[27]评估经阴道入路修补+MLFP移植治疗20例VVF患者的疗效,平均随访74个月,所有患者均修补成功,围手术期未出现血肿、脓肿等严重并发症。Malde等[28]进一步评估经阴道入路修补+MLFP移植治疗43例VVF患者的疗效,平均随访38.4个月,除2例因放疗诱发的VVF治疗失败外,余41例治疗均取得成功,治愈率达95.3%,且无术后并发症。
4.3.2 经腹入路修补 当VVF不适合经阴道修补或经阴道修补失败时,可选择经腹修补。经腹入路修补适用于位于膀胱三角区及以上的高位VVF,伴或不伴阴道狭窄、子宫或直肠受累、瘘管存在明显瘢痕或同时需要进行其他腹部手术等情况。此外,对于需要进行输尿管重建或膀胱扩大术的VVF患者,该术式是首选治疗方法[29]。与经阴道入路修补相比,经腹入路修补不仅能充分暴露瘘管周围视野、提高手术操作的灵活性,必要时还可选择大网膜或腹膜瓣等移植物来提高手术成功率;但存在创伤大、术后恢复时间长、疼痛和感染率高等问题[30]。陈宇珂等[31]修补63例复杂型VVF,其中31例行经腹入路修补(经腹组),32例行经阴道入路分层闭合法修补(经阴道组),结果显示,两组瘘口数量≥2个者分别为9例(29.0%)和6例(18.8%),经腹组瘘口中位直径大于经阴道组(1.0 cmvs.0.5 cm,P<0.001),两组手术成功率分别为93.5%(29/31)和75.0%(24/32)。由此可见,对于复杂型VVF,经腹入路修补较经阴道入路修补能取得更高的成功率。
经腹入路分为经膀胱外和经膀胱内两种方式[4]。1803年,von Dittel首次提出经腹入路膀胱外修补手术,通过游离膀胱后壁与阴道平面分离瘘管,再逐层进行缝合。经腹入路膀胱内修补以O'Conor和Sokol在1950年提出的技术为基础,至今仍是治疗膀胱三角区VVF的金标准。相较经膀胱外入路,该方法需要切开膀胱,其优点是可充分暴露膀胱内部结构,瘘管定位容易;但术中如何控制切口大小和术后切口出血等问题增加了手术难度。有学者指出,膀胱切开可能与术后出现排尿功能障碍、膀胱容量减少等并发症相关[14]。
4.3.3 微创手术 腹腔镜手术因其创伤小、疼痛轻、康复快等优势在VVF的治疗中备受瞩目。Ghosh等[32]的单中心回顾性研究评估了26例简单型VVF患者行腹腔镜(n=13)与开放手术(n=13)的疗效,两组均采用经膀胱内入路修补,瘘管修补均取得成功。与开放组[(147.30±19.24) ml、(1 3.0 0±1.0 4) d、(6 1 7.3 0±3 4.4 3) m g]相比,腹腔镜组失血量[(5 8.6 9±6.4 8) m l]、住院时间[(4.0 0±0.5 7) d]、镇痛药物用量[(261.53±29.95) mg]均减少或缩短(P<0.05)。Miklos等[33]的回顾性研究中,44例VVF患者采用腹腔镜下经膀胱外修补术治疗,平均随访17.3个月,其中1例使用大网膜瓣修补成功,其余43例均未使用移植物修补,仅有1例术后复发,手术成功率高达98%(43/44)。因此,腹腔镜手术可能取代开放手术,成为经腹入路治疗VVF的标准术式[34-35]。然而,腹腔镜手术学习周期长、对术者要求高等,而机器人辅助腹腔镜手术的出现使手术变得更为简单,研究发现,机器人辅助腹腔镜手术修补VVF具有微创、安全的优点及良好的可行性[36]。
吕佳等[37]对经膀胱入路腹腔镜和机器人辅助腹腔镜手术治疗的54例V VF患者进行分析总结,其中4 6 例行常规腹腔镜手术,8 例行机器人辅助腹腔镜手术,术后随访6个月,1期治愈率为92.6%(50/54);常规腹腔镜手术治愈率为93.5%(43/46),机器人辅助腹腔镜手术治愈率为87.5%(7/8)。Bora等[38]采用机器人辅助腹腔镜手术联合大网膜瓣或腹膜瓣修补治疗30例VVF患者(其中复杂型11例,占36.7%),中位随访38周,修补成功率达93.3%(28/30)。Chandna等[39]的前瞻性研究中,采用机器人辅助手术修补33例复杂型VVF[多数为复发型瘘管(20/33,60.61%)],中位随访35个月,除2例复发外,余31例均达到完全修补且未出现并发症,修补成功率达93.9%。表1总结了VVF的手术修补方式及手术效果等。
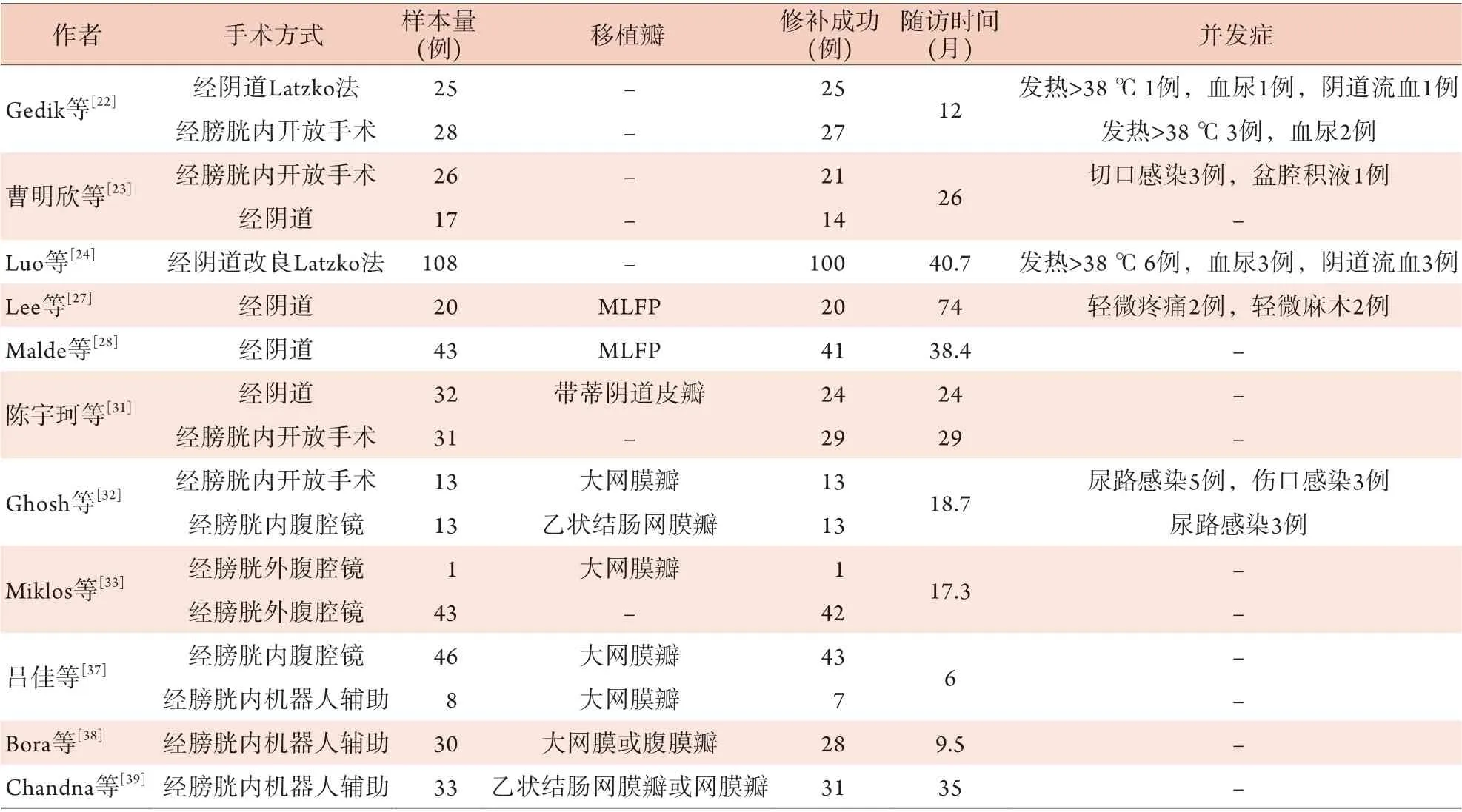
表1 VVF的手术修补方式及手术效果Tab.1 VVF surgical repair methods and effects
5 存在问题
目前VVF的治疗仍存在以下问题:(1)VVF分类方法多而复杂,现有的分类方法并不能完全评估患者的治疗效果和预后情况,分类系统在VVF治疗中的预测价值仍需进一步研究[7]。(2)如何确定合适的治疗时机仍存在争议,虽然大多数研究支持延期修补,但有研究认为对于部分简单型瘘进行早期修补也可取得成功[14]。(3)虽然使用移植物可提高经阴道修补VVF的成功率,但有研究认为其对提高经腹修补VVF的成功率无意义[33,40]。因此,临床上是否应用移植物仍需进一步研究。(4)目前VVF的相关研究纳入样本量普遍偏少,导致研究结果存在较大偏倚,仍需大样本、随机、多中心临床研究进行验证。(5)经阴道入路开放手术治疗因其独特的优势,大多数学者将其作为首选方式,但近年来微创手术应用越来越广泛,取得了良好疗效。治疗首选开放手术还是微创手术,仍需要进一步研究证实。
6 总结与展望
在我国,妇科盆腔手术损伤已成为VVF发生的主要原因。VVF虽临床少见,但一旦发生会严重影响患者的生活质量和身心健康,其治疗方式仍以手术修补为主,简单型主要经阴道修补、复杂型多采用经腹入路修补;然而不同类型VVF的修补方式并不唯一。值得注意的是,无论采取何种修补方式,必须强调“术者的临床经验”和“首次修补成功”的重要性,且须遵循VVF修补的基本原则:充分暴露手术视野、精准切缘解剖、切缘无张力缝合、良好止血和术后膀胱充分引流。总之,尽管VVF的修补方式仍无统一标准,但微创手术的地位越来越重要。针对目前VVF的治疗现状及存在的问题,为了进一步提高修补成功率、确定修补的金标准,仍需大样本、多中心、随机对照临床研究探讨不同手术方式的优势和疗效,以进一步规范和完善VVF的治疗策略。
