单侧拐角穿刺和传统直针穿刺椎体成形术治疗骨质疏松性椎体压缩性骨折的临床疗效比较
2023-03-08钟华周志宏郭乐斌杨焱曹望田琛俊
钟华 周志宏 郭乐斌 杨焱 曹望 田琛俊
益阳市中心医院骨科,益阳 413000
胸腰椎骨质疏松性压缩性骨折在临床上十分常见,是困扰当今老年人群的一大问题[1]。胸腰椎压缩性骨折引起的局部疼痛、胃肠道功能紊乱和后凸畸形等不适或并发症,严重影响患者的生活质量[2]。目前常用的治疗方法为骨水泥灌注椎体成形术,包括经皮椎体成形术或经皮椎体后凸成形术,其是通过经皮穿刺向骨折椎体注入骨水泥,以达到增强椎体强度和稳定性的目的,从而缓解患者疼痛症状,疗效确切[3-4]。传统椎体成形术包括单侧和双侧直针穿刺两种方法。既往报道认为两种术式的临床疗效无显著差异[5]。但两者各有一定不足。具体而言,双侧直针穿刺手术时间较长、创口较大,且患者术后恢复慢[6];而单侧直针穿刺相对不易保证骨水泥在椎体内的均匀分布,这可能会影响患者的临床疗效,因有研究指出骨水泥椎体内分布情况与患者疗效显著相关[7]。近期一种新型用于椎体成形术的单侧拐角穿刺针已用于临床。临床发现单侧拐角穿刺椎体成形术有手术时间短和患者术后恢复快等优点,但相关研究少,缺乏高质量研究数据支撑上述结论。基于此,本研究拟采用前瞻性随机对照设计,比较单侧拐角穿刺椎体成形术和单侧或双侧直针穿刺椎体成形术用于治疗单节段胸腰椎骨质疏松性压缩性骨折患者临床疗效的差异,为单侧拐角穿刺椎体成形术的临床推广提供证据支撑。
资料与方法
1.临床资料
本研究为随机对照试验。采用前瞻性设计,统计2017 年11 月至2020 年12 月于益阳市中心医院骨科接受治疗的单节段胸腰椎骨质疏松性压缩性骨折患者150例,其中男性66例,女性84 例;年龄65~92(70.3±6.2)岁;其中L1 椎体骨折31例,L2 椎体骨折26例,L3 椎体骨折36例,T11 椎体骨折30例,T12 椎体骨折27 例;有明确外伤史者90 例。所有患者术前均行X 片、CT 和MRI 检查,结合患者症状、病史和影像学表现诊断明确。排除病变椎体后壁缺失、可疑或确诊椎体感染和病理性骨折的病例,对于因严重基础疾病不能耐受手术者亦予以排除。使用随机数字表法,将150 例患者分为单侧拐角穿刺组、单侧直针穿刺组和双侧直针穿刺组,每组各50例,记录各组性别、年龄、体质量指数、骨密度、是否合并基础疾病(包括冠心病、高血压、糖尿病等)、外伤情况和骨折部位等基本资料。
本研究经益阳市中心医院医学伦理委员会审批通过(伦理批准文号:2021-056-A)。
2.治疗方法
2.1.单侧或双侧直针穿刺组 患者取俯卧位,术前在G臂机辅助下定位病变椎体,5 g/L 的利多卡因局麻并经单侧或双侧椎弓根穿刺透视位置满意后将调好的骨水泥于单侧或双侧同时注入病变椎体,待骨水泥凝固后拔出穿刺针,在穿刺处加压并常规包扎。术后进行常规护理,并嘱患者行适当腰背肌锻炼。
2.2.单侧拐角穿刺组 患者取俯卧位,术前在G形臂X射线机辅助下定位病变椎体,用5 g/L的利多卡因局麻后行单侧椎弓根穿刺。穿刺针尖到达椎体前1/3处时停止穿刺,拔出针芯,放入导针建立工作通道。其后将拐角穿刺针置入工作通道中,该针在经过通道时呈压直状态,尖端穿出通道后逐渐恢复其原始弧度,建立对侧至同侧的骨水泥输送通道。拔出拐角穿刺针,将骨水泥输送导管置入工作通道中至椎体对侧(图1)。将调好的骨水泥缓慢注入病变椎体,边注射边缓缓回撤输送导管,先后完成椎体对侧、中部、同侧的骨水泥灌注(图1)。待骨水泥凝固后拔出穿刺针,在穿刺处加压并常规包扎。术后进行常规护理,并嘱患者行适当腰背肌功能锻炼。两组操作器械及设备均由山东冠龙医疗用品有限公司提供。

图1 拐角穿刺针骨水泥注入过程(A)和注入后(B)正侧位X线片
3.观察指标
记录3 组患者的总手术时间、辐射暴露时间、术中出血量、术后初次下地时间、骨水泥注入量和骨水泥在病变椎体内的分布情况及术前视觉模拟评分量表(Visual Analogue Scale,VAS)评分和Oswestry 功能障碍指数(Oswestry Disability Index,ODI)。辐射暴露时间,按每次透视累计计算获得。术中出血量根据术中使用纱布数量计算,具体为:失血量=(有血纱布重量-干洁纱布重量)/1.05。骨水泥椎体内分布情况参照文献报道分为4 个等级:骨水泥填充≥75%的为优;骨水泥填充≥50%、<75%的为良;骨水泥达对侧比例≥25%、<50%的为可;骨水泥填充<25%为差[7]。VAS评分满分10分,分数越高疼痛症状越显著[8]。ODI 从疼痛强度、举重、自我护理能力、行走能力等10 个方面对患者功能情况进行评估,范围为0~100%,0 为无障碍,100%为最大程度的功能障碍[9]。术后所有患者均接受临床和影像学(X线和MRI)随访,记录患者VAS 评分和ODI,并评估患者有无手术椎体感染和邻近椎体骨折情况。
4.统计学方法
数据采用SPSS 23.0 软件进行分析,计数资料以构成比(%)表示,统计分析采用χ2检验,等级资料采用秩和检验。使用Kolmogorov-Smirnov 检验分析发现所有计量资料均符合正态性分布,数据以均数±标准差()表示,采用独立样本t检验分析单侧拐角穿刺组与传统单侧或双侧直针穿刺组定量指标的差异,组内治疗前后比较采用配对t检验。所有统计检验均为双侧,P<0.05表示差异有统计学意义。
结果
1.基线资料比较
3 组患者在性别、年龄、体质量指数、骨密度、是否合并基础疾病(包括冠心病、高血压、糖尿病等)、外伤情况和骨折部位基线资料上差异均无统计学意义(均P>0.05),具有可比性。具体分析结果见表1。150 例患者均顺利完成手术,术中无神经和血管损伤等并发症。

表1 3组椎体成形术治疗的骨质疏松性椎体压缩性骨折患者基线资料比较
2.手术相关结果比较
统计分析发现单侧拐角穿刺组在总手术时间、辐射暴露时间、术中出血量和术后初次下地时间方面要优于单侧或双侧直针穿刺组,差异均有统计学意义(均P<0.05),见表2。
表2 3组椎体成形术治疗的骨质疏松性椎体压缩性骨折患者手术时间、辐射暴露时间、术中出血量、术后初次下地时间比较()

表2 3组椎体成形术治疗的骨质疏松性椎体压缩性骨折患者手术时间、辐射暴露时间、术中出血量、术后初次下地时间比较()
注:a为单侧拐角穿刺组和传统单侧直针穿刺组进行比较,b为单侧拐角穿刺组和传统双侧直针穿刺组进行比较
3.影像结果比较
3 组患者椎体骨水泥注入量差异无统计学意义(P>0.05)。单侧拐角穿刺组骨水泥椎体分布情况要显著优于单侧直针穿刺组与双侧直针穿刺组(均P<0.05)。具体分析结果详见表3。

表3 3组椎体成形术治疗的骨质疏松性椎体压缩性骨折患者骨水泥注入量及两侧分布情况比较
4.患者临床结果分析
随访期间,3 组患者恢复良好,未见手术椎体感染和邻近椎体再骨折情况。与术前相比,3 组患者术后1 个月、术后3个月VAS评分和ODI均明显改善(均P<0.05),但3组患者术后VAS 评分和ODI 组间比较差异均无统计学意义(均P>0.05)。见表4。
表4 3组椎体成形术治疗的骨质疏松性椎体压缩性骨折患者VAS评分及ODI比较()
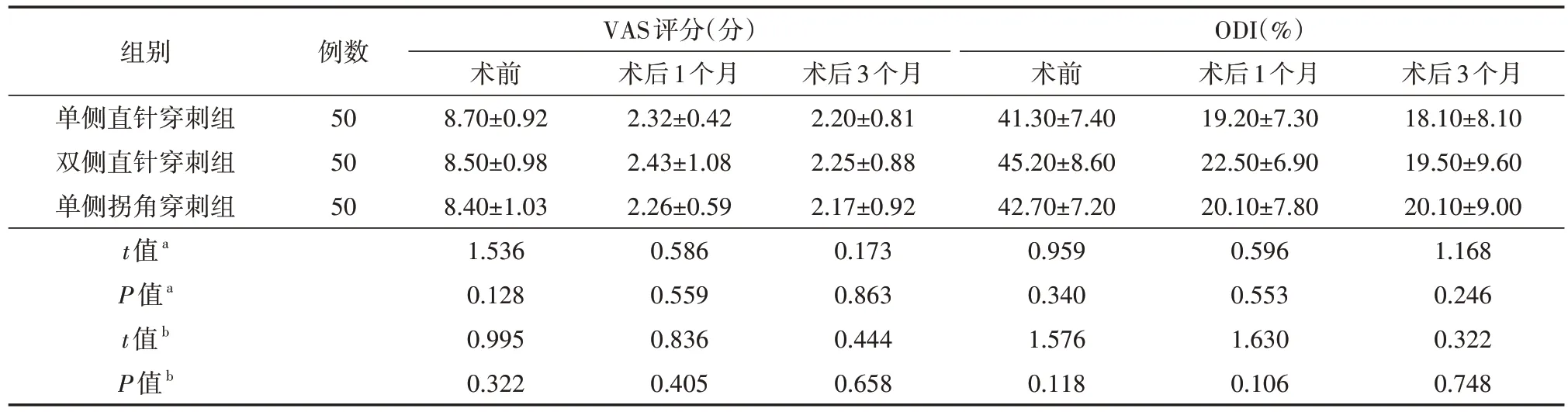
表4 3组椎体成形术治疗的骨质疏松性椎体压缩性骨折患者VAS评分及ODI比较()
注:VAS 为视觉模拟评分量表,ODI 为Oswestry 功能障碍指数;a为单侧拐角穿刺组和传统单侧直针穿刺组进行比较,b为单侧拐角穿刺组和传统双侧直针穿刺组进行比较
讨论
椎体骨质疏松性压缩性骨折在临床上十分常见,多累及老年人群,随着我国老龄化程度日益增加,该病发生率也越来越高。目前经皮椎体成形术已成为治疗椎体骨质疏松性压缩性骨折的首要选择,且临床疗效确切,已在各级医院推广应用[10]。
本研究发现单侧拐角穿刺组患者短期临床疗效与传统直针穿刺组患者无显著差异,且经椎体成形术治疗后患者VAS 评分和ODI 均显著改善,再次证实椎体成形术治疗效果明确,而单侧拐角穿刺可获得与传统穿刺组相近的临床疗效。进一步分析发现,相对于传统直针穿刺,单侧拐角穿刺具有手术时间短、术中辐射暴露时间少和患者术后恢复快的优势。这提示对于术前有多种合并症、全身情况不佳和手术耐受性差的患者,采用单侧拐角穿刺椎体成形术可能更为合适,与既往研究报道一致[10-11]。此外,研究还发现单侧拐角穿刺可使骨水泥在椎体内分布更为均匀。既往研究发现骨折椎体内骨水泥灌注量和分布情况(是否均匀或一致)与患者临床疗效呈正相关[12]。虽然3 组患者短期临床疗效无显著差异,但由于单侧拐角穿刺组骨水泥椎体分布均匀性高,椎体稳定性好,患者远期疗效很可能优于传统穿刺组,未来尚需大样本长期随访数据来证实上述推测。
另外,值得指出的是传统直针穿刺椎体成形术有发生骨水泥渗漏的风险[11-13],而采用单侧拐弯穿刺技术可有效减少骨水泥渗漏的发生。这是因为单侧拐角穿刺椎体成形术可通过单侧入路对病变椎体对侧、中部和同侧进行骨水泥灌注,可使骨水泥在椎体中分布均匀;同时机械臂的辅助也提高了穿刺定位的准确性[14],术中如出现骨水泥渗漏,只需将弯角套管回撤即可改变骨水泥注射位点,有效减少骨水泥渗漏量甚至避免渗漏的发生[15]。最终,单侧拐角穿刺椎体成形术学习曲线相对平缓,经过一定实际操作积累易于掌握,熟练后可有效缩短手术时间[16]。
综上,相对于传统直针穿刺椎体成形术,单侧拐角穿刺椎体成形术具有手术时间短和术者辐射暴露少的有点,且有助于患者术后早期康复,是否值得临床推广还需大样本远期随访数据进一步证实。
利益冲突所有作者均声明不存在利益冲突
