前锯肌平面阻滞和胸椎旁神经阻滞在胸腔镜手术中的麻醉效果及对疼痛因子的影响*
2023-03-03鲁清程元骏周孟虎
鲁清,程元骏,周孟虎
(安徽省池州市人民医院 1.麻醉科,2.心胸外科,安徽 池州 247099)
胸腔镜手术是胸外科常见的手术方式,胸腔镜的应用实现了胸外科手术操作的微创性,可减轻手术创伤[1-2]。但胸腔镜由于胸部导管的放置、胸部切口及手术创伤等伤害性刺激,术后疼痛与开胸手术相比并没有太大的差异,由此,产生的疼痛强度仍被认定为中度或重度,尤其是在大手术中,如肺叶切除术[3]。因此,胸腔镜手术需进行超前镇痛处理,超前镇痛多选择区域阻滞,如前锯肌平面阻滞、胸椎旁神经阻滞等。本研究对60 例胸腔镜手术患者进行随机分组对照研究,比较前锯肌平面阻滞与胸椎旁神经阻滞对胸腔镜手术患者术后镇痛效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2020年11月—2021年9月安徽省池州市人民医院60 例接受胸腔镜手术治疗的患者作为研究对象,按照随机数字表法分为A 组和B 组,每组30 例。A组:男性17 例,女性13 例;年龄18~74 岁;美 国 麻 醉 医 师 学 会(American Society of Anesthesiologists,ASA)分级Ⅰ级21 例、Ⅱ级9 例;肺叶切除术15 例,肺部分楔形切除术15 例。B 组:男性16 例,女性14 例;年龄17~75 岁;ASA 分级Ⅰ级22 例、Ⅱ级8 例;肺叶切除术17 例,肺部分楔形切除术13 例。本研究经医院医学伦理委员会批准,患者及家属签署知情同意书。
1.2 纳入与排除标准
纳入标准:①年龄17~75 岁,性别不限;②ASAⅠ级或Ⅱ级;③具备气管插管适应证。排除标准:①肝肾功能障碍、胸部畸形不能进行神经阻滞;②伴有严重精神疾病、凝血功能障碍;③穿刺部位皮肤有破损和感染;④局部麻醉药或阿片类药物过敏史;⑤病态肥胖(体重指数≥ 30 kg/m2)。
1.3 方法
两组患者术中均接受气管插管全身麻醉,术前给予常规禁食禁饮,入室后建立上肢静脉通路。
麻醉诱导前,A 组选择前锯肌平面阻滞,采取仰卧位,术侧上臂外展,肘部保持屈曲,手放置于肩上,将超声探头放置于腋中线第5 肋间进行矢状位扫描,获取深部前锯肌图像后,固定探头,采用毫针指向头侧进行穿刺,待针尖抵达前锯肌表面,确认回抽无血液、无气体后,将30 mL 浓度为0.4%的罗哌卡因缓慢注入;B 组选择胸椎旁神经阻滞,采取健侧卧位,对T5棘突进行标记,将超声探头放置于T5棘突垂直于后正中线的位置,显示T5棘突和T6横突,再向外侧移动超声探头,在超声图像中可见一个由胸膜、横突、肋横突上韧带形成的胸椎旁间隙,再将探头固定好,采用毫针进行平面内穿刺进针,待针尖抵达T5椎旁间隙,确认回抽无血液、无气体后,将30 mL 浓度为0.4%的罗哌卡因缓慢注入。在阻滞操作完成确认阻滞起效后进行麻醉诱导,麻醉诱导方案为依托咪酯0.3 mg/kg、咪达唑仑0.05 mg/kg、舒芬太尼0.4 μg/kg、罗库溴铵1 mg/kg、氢化泼尼松20 mg,静脉注射。待肌肉松弛良好后进行气管插管,连接麻醉呼吸机,潮气量设置为6~8 mL/kg,呼吸频率为12~16 次/min,吸入氧浓度为80%,氧流量为2 L/min,呼气末二氧化碳分压控制在35~45 mmHg。再持续泵注丙泊酚3~6 mg/(kg·h)、瑞芬太尼0.1~0.2 μg/(kg·min)、右美托咪定0.3~0.4 μg/(kg·h)、罗库溴铵6~10 μg/(kg·min)行麻醉维持,直到手术结束前30 min 停止泵注罗库溴铵和右美托咪定,手术结束前5 min 停止泵注丙泊酚、瑞芬太尼。术毕将患者转入麻醉苏醒室,待患者具有拔管指征后将气管导管拔除,拔管后10 min 开始连接镇痛泵,采用2 μg/kg 舒芬太尼+20 mg阿扎司琼20 mg+地佐辛10 mg 生理盐水稀释至100 mL,首次泵注2 mL,维持剂量2 mL/h,锁定时间30 min,患者自控量0.5 mL/次。
1.4 观察指标
比较两组患者的麻醉效果、阻滞操作时间、阻滞起效时间、阻滞持续时间、生命体征(包括收缩压、舒张压、心率)、术后镇痛泵按压次数、术后舒芬太尼使用量、疼痛因子[前列腺素E2(Prostaglandin E2,PGE2)、白细胞介素-6(Interleukin-6,IL-6)]、术后疼痛评分及术后不良反应发生率。
麻醉效果根据术中患者情况评价,优良率=(优例数+良例数)/总例数×100%,具体评价标准:①优:术中切皮前和切皮后,血压和心率变化< 10%;②良:术中切皮前和切皮后,血压或心率变化在10%~20%;③差:术中切皮前和切皮后,血压或心率变化> 20%。疼痛因子采用酶联免疫吸附法测定。术后疼痛评分:于术后4 h、12 h、24 h、36 h、48 h 采用视觉模拟评分法(visual analogue scale,VAS)评估患者疼痛感,分值最高10分,最低0 分,得分越高,疼痛程度越严重。
1.5 统计学方法
数据分析采用SPSS 22.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验或重复测量设计的方差分析;计数资料以构成比或率(%)表示,比较用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较
两组的性别构成、年龄、ASA 分级及手术类型比较,差异均无统计学意义(P>0.05)。见表1。

表1 两组一般资料比较 (n =30)
2.2 两组麻醉优良率比较
A 组的麻醉优良率为96.67%,B 组的麻醉优良率为93.33%,两组比较,经χ2检验,差异无统计学意义(χ2=0.519,P=0.771)。见表2。

表2 两组麻醉优良率比较 [n =30,例(%)]
2.3 两组麻醉平面、阻滞操作时间、阻滞起效时间、阻滞持续时间比较
两组的麻醉平面、阻滞起效时间比较,经t检验,差异无统计学意义(P>0.05);两组的阻滞操作时间、阻滞持续时间比较,差异有统计学意义(P<0.05),A 组较B 组阻滞操作时间缩短,阻滞持续时间延长。见表3。
表3 两组麻醉平面、阻滞操作时间、阻滞起效时间、阻滞持续时间比较 (n =30,±s)
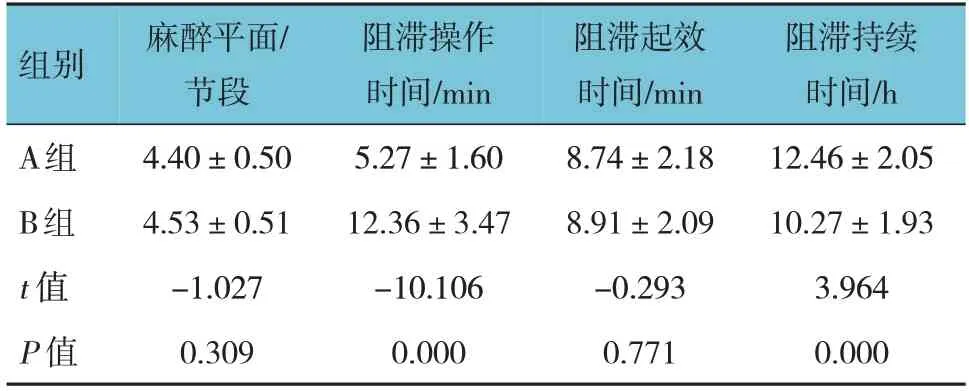
表3 两组麻醉平面、阻滞操作时间、阻滞起效时间、阻滞持续时间比较 (n =30,±s)
组别A组B组t 值P 值麻醉平面/节段4.40±0.50 4.53±0.51-1.027 0.309阻滞操作时间/min 5.27±1.60 12.36±3.47-10.106 0.000阻滞起效时间/min 8.74±2.18 8.91±2.09-0.293 0.771阻滞持续时间/h 12.46±2.05 10.27±1.93 3.964 0.000
2.4 两组切皮前后收缩压、舒张压、心率的比较
两组患者的切皮前后收缩压、舒张压、心率的差值比较,经t检验,差异无统计学意义(P>0.05)。见表4。
表4 两组切皮前后收缩压、舒张压、心率的差值比较(n =30,±s)

表4 两组切皮前后收缩压、舒张压、心率的差值比较(n =30,±s)
组别A组B组t 值P 值收缩压/mmHg 10.25±8.04 8.83±7.09 0.727 0.470舒张压/mmHg 5.64±6.04 7.60±4.87-1.379 0.173心率/(次/min)5.53±4.88 5.78±4.29-0.212 0.833
2.5 两组术后镇痛泵按压次数、术后舒芬太尼使用量比较
两组术后镇痛泵按压次数、术后舒芬太尼使用量比较,差异有统计学意义(P<0.05),A 组较B 组术后镇痛泵按压次数、术后舒芬太尼使用量减少。见表5。
表5 两组术后镇痛泵按压次数、术后舒芬太尼使用量比较 (n =30,±s)
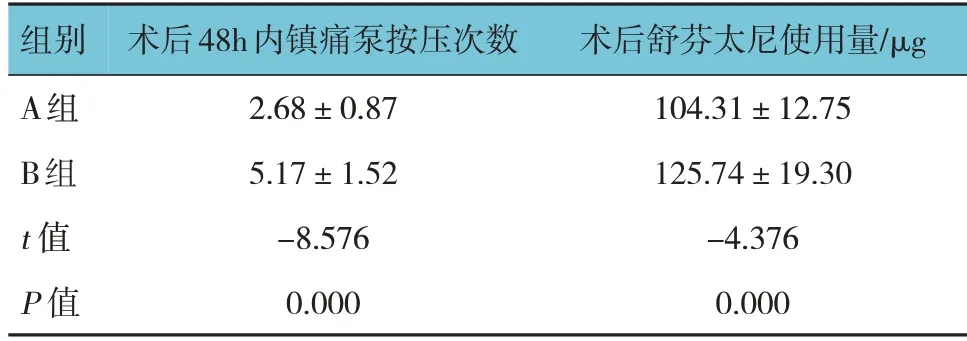
表5 两组术后镇痛泵按压次数、术后舒芬太尼使用量比较 (n =30,±s)
组别A组B组t 值P 值术后48h内镇痛泵按压次数2.68±0.87 5.17±1.52-8.576 0.000术后舒芬太尼使用量/μg 104.31±12.75 125.74±19.30-4.376 0.000
2.6 两组手术前后PGE2、IL-6的比较
两组手术前后血清PGE2、IL-6 的差值比较,差异有统计学意义(P<0.05),A 组低于B 组。见表6。
表6 两组手术前后PGE2、IL-6的差值比较(n =30,pg/mL,±s)
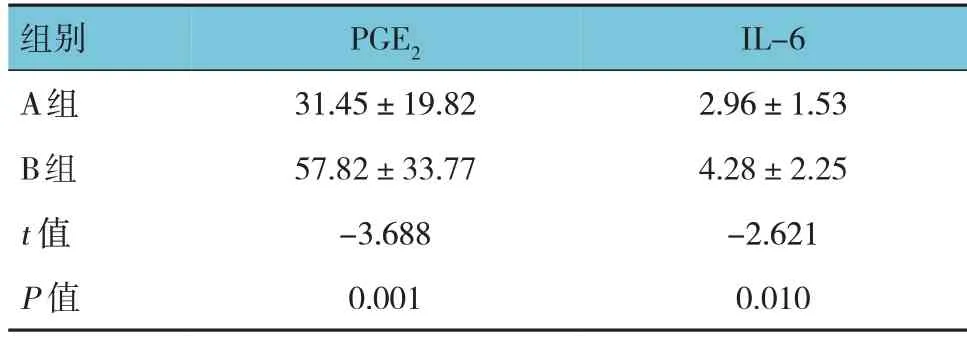
表6 两组手术前后PGE2、IL-6的差值比较(n =30,pg/mL,±s)
组别A组B组t 值P 值PGE2 31.45±19.82 57.82±33.77-3.688 0.001 IL-6 2.96±1.53 4.28±2.25-2.621 0.010
2.7 两组术后疼痛评分的比较
两组在静息、咳嗽状态下术后4 h、12 h、24 h、48 h、72 h VAS 评分的比较采用重复测量设计的方差分析,结果:①不同时间点间的VAS 评分有差异(F=35.377 和29.673,均P=0.000)。②A 组与B 组的VAS 评分有差异(F=55.491 和50.371,均P=0.000)。③A 组与B 组的VAS 评分变化趋势有差异(F=6.126和4.323,P=0.000 和0.002)。见表7、8。
表7 两组术后静息状态下不同时间点VAS评分的比较 (n =30,分,±s)
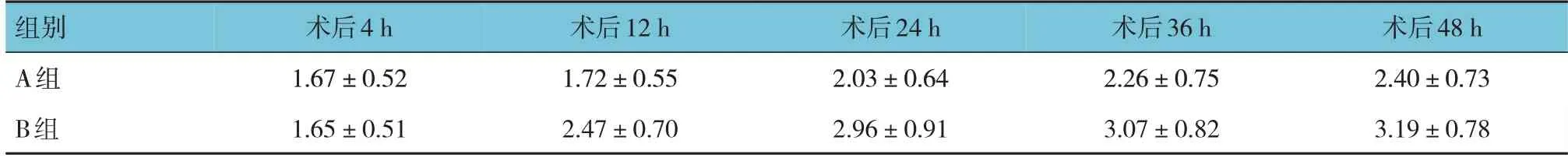
表7 两组术后静息状态下不同时间点VAS评分的比较 (n =30,分,±s)
组别A组B组术后4 h 1.67±0.52 1.65±0.51术后12 h 1.72±0.55 2.47±0.70术后24 h 2.03±0.64 2.96±0.91术后36 h 2.26±0.75 3.07±0.82术后48 h 2.40±0.73 3.19±0.78
表8 两组术后咳嗽状态下不同时间点VAS评分的比较 (n =30,分,±s)

表8 两组术后咳嗽状态下不同时间点VAS评分的比较 (n =30,分,±s)
组别A组B组术后4 h 1.74±0.57 1.71±0.53术后12 h 1.89±0.62 2.53±0.82术后24 h 2.17±0.70 3.10±1.03术后36 h 2.41±0.79 3.29±0.86术后48 h 2.58±0.82 3.46±0.87
2.8 两组术后不良反应发生率的比较
两组的术后恶心、呕吐、呼吸抑制、皮肤瘙痒等不良反应发生率比较,经χ2检验,差异无统计学意义(χ2=2.625,P=0.453)。见表9。

表9 两组术后不良反应发生率比较 [n = 30,例(%)]
3 讨论
胸腔镜是一种常用于胸外科诊疗中的内镜器械,胸腔镜在胸外科手术中的应用可实现胸外科手术的微创性,采用胸腔镜探查患者胸腔,可将患者胸腔内情况投射至显示屏上,通过几个小切口插入器械,手术医师可根据显示屏上投射的胸腔内情况进行操作,可提高胸外科手术操作的精确性,避免大伤口,减轻手术对患者机体造成的创伤[4]。
气管插管全身麻醉是一种常用的全身麻醉方法,被广泛用于胸外科手术中,可使患者意识进入沉睡状态,减轻术中手术操作对患者机体造成的影响。但患者在全身麻醉状态苏醒后往往伴随有剧烈的疼痛,疼痛持续时间长,如术后镇痛不完善,会影响到患者的术后恢复。理想的镇痛方法应兼具镇痛完善、操作简单、可控性强等诸多优点,临床上针对胸腔镜手术患者的术后疼痛感主张采取静脉镇痛方法,主要是采用阿片类药物进行镇痛,但由于患者的个体差异较大,若想达到理想的镇痛效果,往往需加大阿片类药物的剂量,易增加患者恶心、呕吐、呼吸抑制等不良反应[5-7]。
术后急性疼痛管理是胸腔镜手术围术期的重要内容,区域麻醉技术在围术期疼痛管理中发挥着不可替代的作用。许多新的区域麻醉方法,例如胸椎旁阻滞、前锯肌平面阻滞、肋间神经阻滞、竖脊肌阻滞等已在胸腔镜手术围术期采用。超声引导胸椎旁神经阻滞是指在超声技术引导下,将局部麻醉药注入胸段椎旁间隙,阻断间隙内肋间神经的背支、腹支、交通支及交感干,阻滞同侧肢体和交感神经,具有良好的镇痛效果。但胸椎旁神经阻滞也具有一定的失败风险,其不适合留置导管来进行连续性的镇痛[8-9],操作难度大,对麻醉医生要求高,同时胸椎旁神经阻滞常伴有气胸、刺破胸膜和血管、神经损伤等并发症。前锯肌平面阻滞最早由BLANCO 等[10]、ZHANG 等[11]提出,是一种筋膜平面阻滞,在超声引导下将局部麻醉药注入到前锯肌表面或深部,阻滞肋间神经的外侧皮支,通常在T2~T9胸部范围,其阻滞范围覆盖前胸壁、外侧胸壁及后胸壁,发挥良好的局部区域阻滞作用。
本研究中A 组接受前锯肌平面阻滞,B 组接受胸椎旁神经阻滞,通过比较发现:A 组的麻醉优良率高于B 组,而两组在切皮前后的收缩压、舒张压、心率的差值比较无明显差异,提示前锯肌平面阻滞与胸椎旁神经阻滞均可在胸腔镜手术中发挥良好的镇静作用,快速起效,稳定术中生命体征。A 组的阻滞操作时间较B 组缩短,而阻滞持续时间较B 组延长,可能与解剖位置有关,前锯肌位置比较表浅,易于识别,进针角度小,超声显影清晰,而胸椎旁位置深且窄,显影较差,穿刺过程中需小心谨慎避免刺破胸膜,穿刺难度大,所需时间长。A 组的术后48 h 内镇痛泵按压次数、术后舒芬太尼使用量均较B 组少,A 组与B 组患者手术前后血清PGE2、IL-6 差值比较有差异,A 组较B组在静息和咳嗽状态下的VAS 评分有差异。HANLEY[12]等研究结果表明,在胸腔镜手术中,应用前锯肌平面阻滞的患者术后24 h 静息和活动时疼痛评分低于行胸椎旁阻滞的患者,说明前锯肌平面阻滞对胸腔镜手术患者的术后镇痛效果更好,其阻滞作用持续时间更长,可在术后对患者疼痛因子的释放进行抑制,从而减轻患者疼痛感。两组术后恶心、呕吐、呼吸抑制、皮肤瘙痒等不良反应发生率无明显差异,表明前锯肌平面阻滞与胸椎旁神经阻滞均具有良好的镇痛安全性。
综上所述,前锯肌平面阻滞与胸椎旁神经阻滞在胸腔镜手术中均可发挥良好的麻醉阻滞作用,有效维持术中生命体征稳定。相比于胸椎旁神经阻滞,前锯肌平面阻滞可缩短阻滞时间,延长阻滞持续时间,有利于减少术后疼痛因子释放,达到良好的术后镇痛效果;前锯肌平面阻滞还可减少术后阿片类镇痛药物的使用剂量,减少不良反应的发生,同时具有操作简单、安全性高、血流动力学稳定以及并发症少等优点。
