内镜下行鼓室置管术治疗鼻咽癌放疗后分泌性中耳炎患者的效果
2023-03-02朱思瑞
朱思瑞 孙 佳
佳木斯市中心医院耳鼻咽喉科 (黑龙江 佳木斯 154002)
鼻咽癌放疗治疗过程中形成的电离辐射可导致鼓室黏膜损害,造成咽鼓管功能障碍,进而引起分泌性中耳炎(OME),数据显示,约35%~75%的鼻咽癌放疗患者并发OME[1]。OME的临床症状表现有耳闷、耳痛、耳鸣、听力受损、鼓室积液等,顽固难治,影响患者的日常生活,且易发展成为化脓性中耳炎、慢性中耳炎、不可逆耳聋等[2]。保守药物治疗不易吸收且效果欠佳,临床应用受限。内镜下行鼓室置管术是治疗鼻咽癌放疗后OME的方法之一,其治疗机制是通过置入通气管,使鼓室联通外界,平衡咽鼓管两端压力,解除中耳负压状态,清除鼓室积液,促使咽鼓管功能恢复,改善听力,从而达到治疗OME的目的[3-4]。本研究观察了内镜下行鼓室置管术治疗鼻咽癌放疗后OME的效果及对患者耳痛、听力的影响,报道如下。
1 资料与方法
1.1 一般资料选取本院2020年1月至2021年1月收治的鼻咽癌放疗后OME患者90例。
纳入标准:有鼻咽癌放疗史,经纯音听力检查、耳内镜检查、声导抗测试、颞骨CT检查等确诊,且符合美国耳鼻咽喉头颈外科学会颁布的《分泌性中耳炎临床实践指标》[5]诊断标准;首诊首治患者;单侧耳患病;中耳积液培养证实无中耳感染;放疗前中耳无异常;预计生存期>1年。排除标准:合并化脓性中耳炎、急性中耳炎、中耳胆脂瘤等中耳疾病;上呼吸道诱发的鼓膜穿孔、急慢性中耳炎;存在手术禁忌症;中耳性先天畸形;既往耳部外伤史、手术史;入组前接受药物、鼓膜管吹张等OME相关治疗。按照随机数字表法分为两组,每组45例。对照组男25例,女20例;年龄35~71岁,平均(53.23±5.19)岁;患耳:左耳26例,右耳19例;OME病程3~23d,平均(10.22±1.03)d。观察组男25例,女20例;年龄34~69岁,平均(52.97±5.18)岁;患耳:左耳24例,右耳21例;OME病程4~25d,平均(10.21±1.02)d。两组一般资料比较,差异无统计学意义(P>0.05)。患者签署知情同意书,本研究已经医院伦理委员会批准。
1.2 方法对照组采用鼓室注药治疗:患者取仰卧位,头偏向健侧,使患耳朝上。使用2%利多卡因行鼓膜局麻。常规消毒耳周、耳廓、外耳道。使用消毒长针于鼓膜紧张部前进行穿刺,感受到落空感后,抽出鼓室积液,用盐酸氨溴索(山东方明药业,国药准字H20133242,规格2mL:15mg)冲洗3次,抽出。冲洗完毕后注入少量盐酸氨溴索,10min后用棉球封住外耳道。每5天一次,连续治疗6次。
观察组采用内镜下鼓膜置管术:患者取仰卧位,头偏向健侧,使患耳朝上。使用2%利多卡因行鼓膜局麻。常规消毒耳周、耳廓、外耳道,在耳内镜下行手术。于鼓膜前切开1.20~1.50mm,略大于管壁。抽出中耳积液,用盐酸氨溴索冲洗3次,抽出。使用微型置管器经切口将中耳硅胶通气管(美国美敦力公司)放入鼓室内,留置3~6个月,留置期间每5天冲洗中耳一次,连续治疗6次。
1.3 观察指标(1)术后6个月评估疗效:显效:相关症状消失,鼓室导抗图曲线为A型;有效:相关症状改善,鼓室导抗图曲线为A型或C型;无效:相关症状无明显改善,鼓室导抗图曲线为B型。总有效率=(显效+有效)/45×100%。(2)术后疼痛、听力评估:术前和术后6个月,使用视觉模拟评分法(VAS)评估中耳疼痛程度,得分0~10分,得分越高疼痛越严重;使用丹麦奥迪康纯音听力计DAMP-LEX-AS70测试纯音听阈值,其中,听力损失的划分标准:正常0~25dB,轻度聋26~40dB,中度聋41~55dB,中重度聋56~70dB,重度聋71~90dB,极重度聋>90dB。(3)术前和术后6个月,采集外周静脉血3mL,进行离心处理(3000r min,10min)取血清,采用上海晶美生物科技有限公司的酶联免疫试剂盒测定血清白介素1β(IL-1β)、IL-5、转化生长因子β1(TGF-β1)水平。(4)记录术后6个月内鼓膜穿孔、鼓膜粘连、感染和化脓性中耳炎等并发症发生情况。
1.4 统计学分析用SPSS 25.0统计学软件分析,计量资料用±s表示,行t检验,计数资料用%表示,行χ2检验,P<0.05表示有统计学意义。
2 结 果
2.1 两组疗效比较观察组总有效率(93.33%)高于对照组(73.33%)(P=0.011),见表1。
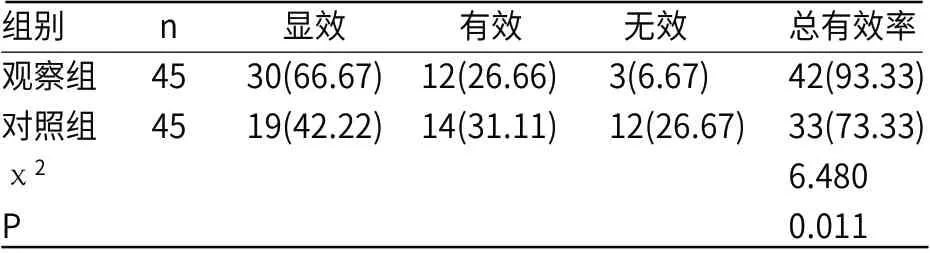
表1 两组疗效比较[例(%)]
2.2 两组术后疼痛、听力比较术后6个月,两组VAS评分、纯音听阈值均降低,且观察组低于对照组(P<0.001),见表2。
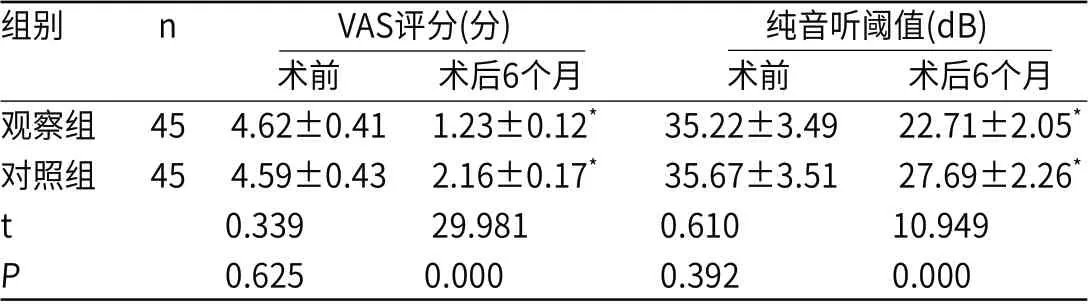
表2 两组术后疼痛、听力比较
2.3 两组血清IL-1β、IL-5和TGF-β1水平比较术后6个月,两组血清IL-1β、IL-5和TGF-β1水平均降低,且观察组均低于对照组(P<0.001),见表3。
2.4 两组并发症比较观察组并发症率(15.55%)低于对照组(35.55%)(P=0.030),见表4。
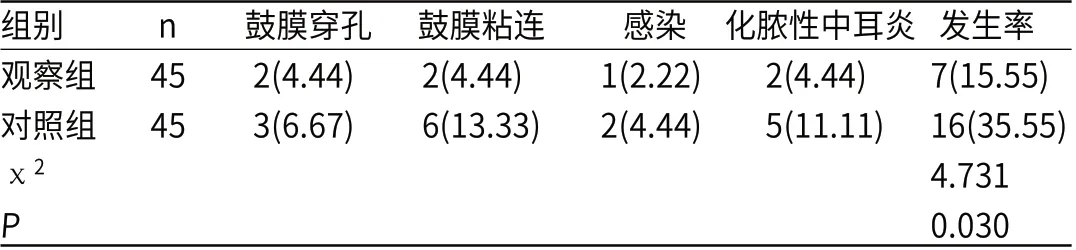
表4 两组并发症比较[例(%)]
3 讨 论
鼻咽癌放疗后OME形成机制复杂,包括中耳黏膜炎性水肿、中耳负压增加、咽鼓管动力功能损伤、咽鼓管软骨损伤、免疫功能紊乱、淋巴管上皮损伤致淋巴回流障碍等[6-7]。本病治疗原则主要为清除中耳积液、调节中耳内外压力。鼓室注药、耳内镜下鼓膜置管术均是治疗本病常用的方法,由于咽鼓管功能障碍及中耳炎症持续时间长,鼓室注药方法需多次穿刺,容易引起感染、鼓室粘连、鼓膜穿孔等多种并发症,临床应用受限。
耳内镜下鼓膜置管术是治疗OME中应用较多的手术,耳内镜属于微型摄像头,能显示耳道和外耳道皮肤状况、鼓膜状况、中耳腔内有无积液等,容易发现隐藏病变,耳内镜下手术能够为术中操作提供清晰的视野,并减少对乳突的损伤[8]。通过鼓膜置管能够引流出鼓室内的积液,通气管将中耳与外界联通,平衡咽鼓管两端压力,改善中耳负压状态,促进咽鼓管功能恢复,改善听力,达到治疗的目的。盐酸氨溴索为粘液溶解剂,使用其冲洗中耳能促进中耳积液排尽,减少炎症介质随着积液在中耳聚集,形成利于咽鼓管功能恢复的微环境[9]。本研究中,观察组总有效率(93.33%)高于对照组(73.33%),且术后6个月,观察组VAS评分、纯音听阈值均低于对照组(P<0.001)。提示,内镜下行鼓室置管术治疗鼻咽癌放疗后OME效果确切,能减轻中耳疼痛,提高听力。考虑原因为:耳内反复的炎症反应刺激、中耳负压等因素使中耳组织液渗出增多,形成积液,并导致鼓膜充血引起中耳疼痛、听力受损,耳内镜下行鼓室置管术通过抽出积液、解除中耳负压,能够改善中耳内环境,抑制中耳炎症反应,改善鼓膜充血,从而缓解中耳疼痛、改善听力。
鼻咽癌放疗过程中产生的放射性损伤导致中耳生理结构、内环境发生改变,局部炎症反应刺激大量细胞因子产生并释放入血,监测其水平有助于判断OME的治疗效果及临床转归[10]。IL-1β属于促炎因子,主要由激活的单核巨噬细胞分泌,其具有刺激淋巴细胞增生、加重炎症反应的作用,在OME患者血清中呈高表达[10]。IL-5是由T淋巴细胞、单核细胞等分泌的变态反应因子,TGF-β1是一种多功能细胞因子,参与细胞生长、分化、凋亡过程,具有免疫调节作用[11-12]。相关研究报道,OME患者的血清IL-5、TGF-β1水平比健康者明显升高,并且与病情严重程度关系密切[13]。本研究显示,术后6个月,观察组血清IL-1β、IL-5和TGF-β1水平均低于对照组(P<0.001)。提示,内镜下行鼓室置管术治疗鼻咽癌放疗后OME能降低患者的血清IL-1β、IL-5、TGF-β1水平,减轻炎症反应,缓解病情。考虑原因是内镜下行鼓室置管术通过排出中耳积液,冲洗中耳,可抑制局部炎症反应,减轻中耳的炎症刺激,从而减少IL-1β、IL-5、TGF-β1产生[14]。同时,内镜下行鼓室置管术通过通气管将鼓室与外界联通,可平衡鼓室与外界的压力,解除中耳负压状态,使中耳腔内炎症物质渗出减少,抑制中耳积液形成,促进中耳防御机制和中耳微环境恢复,从而有利于减轻炎症损伤,减少IL-1β、IL-5、TGF-β1产生[15]。本研究中观察组并发症率(15.55%)低于对照组(35.55%)(P=0.030)。提示,与鼓室注药疗法比较,内镜下行鼓室置管术并发症更少,安全性更高。考虑原因是鼓膜注药方法需反复多次穿刺,增加了鼓膜穿孔、感染、粘连等并发症的几率。而内镜下行鼓室置管术可通过通气管冲洗中耳,无需反复多次穿刺,并发症更少。
综上所述,内镜下行鼓室置管术治疗鼻咽癌放疗后OME效果显著,能减轻患者术后疼痛,改善听力,降低血清IL-1β、IL-5、TGF-β1水平,减轻炎症反应,且并发症少,安全性较高。
