哌甲酯联合功能训练对儿童ADHD的改善效果
2023-03-02许媛媛朱晓华刘钊
许媛媛,朱晓华,刘钊
注意缺陷多动障碍(attentiondeficithyperactivity disorder,ADHD)为临床常见病症,好发于6~10岁儿童,在我国患病率高达1.5%~10%,临床以与年龄不相符的多动、冲动、注意力不集中、自我控制能力差等为主要表现,可对患儿社交活动、认知、情感功能等造成损害,影响其生长发育[1-3]。现阶段,临床针对儿童ADHD多采用西药治疗,常见药物如哌甲酯(methylphenidate,MPH)等,其属中枢神经兴奋剂,经口服进入机体,可缓解患儿症状,改善注意力不集中,减少行为问题,但单独用药治疗靶点单一,对小脑中枢自动化调节作用欠佳,且不良反应多,治疗具有一定局限性[4-5]。因此,寻找一种安全、有效的治疗方案对儿童ADHD尤为重要。功能训练重视认知活动在行为、心理问题发展过程中的重要作用,通过不同训练,可改变其对他人、对自身及对事物的态度及看法,从而治愈心理及精神疾病[6]。但MPH联合功能训练治疗儿童ADHD能否进一步提升整体治疗效果,临床报道甚少。基于此,本研究收集信阳职业技术学院附属医院158例ADHD患儿,旨在探究MPH联合功能训练应用价值。分析如下。
1 资料与方法
1.1 一般资料 收集信阳职业技术学院附属医院2021年1月至2022年1月158例ADHD患儿,依照治疗方案不同分成观察组(n=79)、对照组(n=79)。其中观察组男58例,女21例;年龄8~13岁,平均年龄(10.71±0.54)岁;耶鲁综合抽动严重程度量 表(YGTSS)评 分:42 ~69 分,平 均YGTSS 评 分(55.38±5.28)分;病程1~3年,平均病程(2.02±0.26)年。对照组男56例,女23例;年龄7~13岁,平均年龄(10.64±0.52)岁;YGTSS评分:41~68分,平均YGTSS评分(54.65±5.31)分;病程1~3年,平均病程(1.98±0.25)年。两组基线资料均衡可比(P>0.05)。
1.2 选取标准 纳入标准:符合ADHD诊断标准[7];临床资料完整;伴持续注意力不集中或活动过度及冲动行为;患儿家属签署知情同意书;智力商数>85分。排除标准:神经系统发育迟滞;癫痫相关脑电图异常;过敏体质;品德行为障碍、抽动障碍;儿童精神障碍、焦虑障碍;重复经颅磁刺激、电休克、精神兴奋剂治疗史。
1.3 方法
1.3.1 对照组 给予MPH晨起口服,起始剂量18 mg/次,1次/d,剂量可依照患儿病情严重程度酌情调整,但最大给药剂量需<54 mg/d。
1.3.2 观察组 于对照组基础上配合功能训练治疗,共分3个阶段实施,第一阶段(1~4周),第1周,采用沙盘游戏,与患儿建立亲密关系;第2周,通过绕线游戏与患儿探讨想法、行为及情绪间关系,并让其体验消极想法、行为所引发不良行为与情绪;第3周,通过患儿接受的游戏方式,培养其良好、积极情绪,并让其体验良好、积极、稳定情绪所带来的行为及想法,鼓励其坚持健康、良好、积极情绪去面对生活及学习;第4周,再次通过有效方式让患儿体验消极情绪、想法、行为对自身所经历同一件事产生的不同想法、情绪及行为。第二阶段(5~8周),第5周,采用角色扮演方式,让患儿体验自身控制能力不足对人际交往带来的负面影响及感受;第6周,让患儿扮演不同角色(好、坏孩子),让其分别体验不同角色对同学、朋友等人际关系的影响,改善其人际交往能力;第7周,让患儿分别扮演父母角色,让其体验其与父母间的关系;第8周,让患儿分别扮演老师及好、坏孩子,并让其体验不同角色带来的不同感受,改善其与老师间的关系。第三阶段(9~12周),第9周,通过代币法训练其注意力,采用“我是木头人”方式减少其多动、冲动现象;第10周,让患儿仔细听游戏,对其进行听觉注意力训练,帮助其提升听觉注意力;第11周,让患儿仔细听游戏,对其进行视觉注意力训练,帮助其提升视觉注意力;第12周,教授患儿如何更加专注听讲,训练注意力时,为其讲述技巧;整体训练采取级别化、个体化方式进行,90 min/次,2~3次/周。两组持续治疗12周。
1.4 疗效评估标准 两组均于治疗12周后评估,治愈:与治疗前相比,ADHD核心症状评估量表评分降低>80%,且临床症状消失;缓解:与治疗前相比,ADHD核心症状评分下降50%~80%,同时临床症状有所改善;无效:未及上述标准;治愈、缓解计入总有效率。
1.5 观察指标 ①两组总有效率。②两组治疗前、治疗12周后执行功能改善情况,通过持续性操作测验软件评估,计算机自动记录平均反应时间、漏报数及错认数。③两组治疗前、治疗12周后ADHD核心症状评分,包括9项ADHD注意缺陷核心症状群、9项多动冲动核心症状群、8项对立违抗症状群,每项0~3分,分值越高,核心症状越严重。④两组治疗前、治疗12周后韦氏儿童智力量表(C-WISC)评分,取C分子给予评价,共3个条目(数字广度、算数及编码),共30分,分值越低,认知功能越差。⑤两组治疗前、治疗12周后神经递质[5- 羟色胺(5-HT)、多巴胺(DA)、脑源性神经营养因子(BDNF)、γ- 氨基丁酸(GABA)]水平,取静脉血3 mL,3 000 r/min转速进行10 min离心,取血清,酶联免疫法测定血清BDNF水平,高效液相色谱法测定血清5-HT、DA、GABA水平。
1.6 统计学方法 应用SPSS 22.0分析数据,计量资料用均数±标准差(±s)表示,采用t检验,计数资料用率[n(%)]表示,采用χ2检验,等级资料采用秩和检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组患儿总有效率比较 与对照组总有效率74.68%相比,观察组88.61%更高(P<0.05),见表1。

表1 两组患儿总有效率比较[n(%)]
2.2 两组患儿治疗前后执行功能比较 与治疗前相比,治疗12周后两组反应时间均明显缩短,漏报数及错认数明显减少,其中观察组反应时间缩短幅度更为显著,漏报数、错认数减少幅度更为显著(P<0.001),见表2。
表2 两组患儿治疗前后执行功能比较(±s)
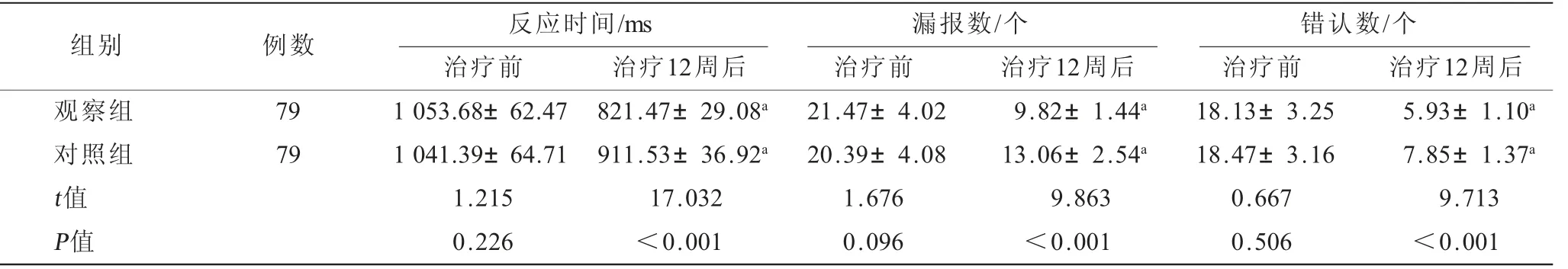
表2 两组患儿治疗前后执行功能比较(±s)
注:与同组治疗前对比,aP<0.05。
组别 例数 反应时间/ms 漏报数/个治疗前 治疗12周后 治疗前 治疗12周后 治疗前 治疗12周后观察组 79 1 053.68±62.47 821.47±29.08a 21.47±4.02 9.82±1.44a 18.13±3.25 5.93±1.10a对照组 79 1 041.39±64.71 911.53±36.92a 20.39±4.08 13.06±2.54a 18.47±3.16 7.85±1.37a t值 1.215 17.032 1.676 9.863 0.667 9.713 P值 0.226 <0.001 0.096 <0.001 0.506 <0.001错认数/个
2.3 两组患儿治疗前后ADHD核心症状评分比较
与治疗前相比,治疗12周后两组注意缺陷、对立违抗、多动冲动评分均明显降低,其中观察组降低幅度更为显著(P<0.001),见表3。
表3 两组患儿治疗前后ADHD核心症状评分比较(±s) 单位:分
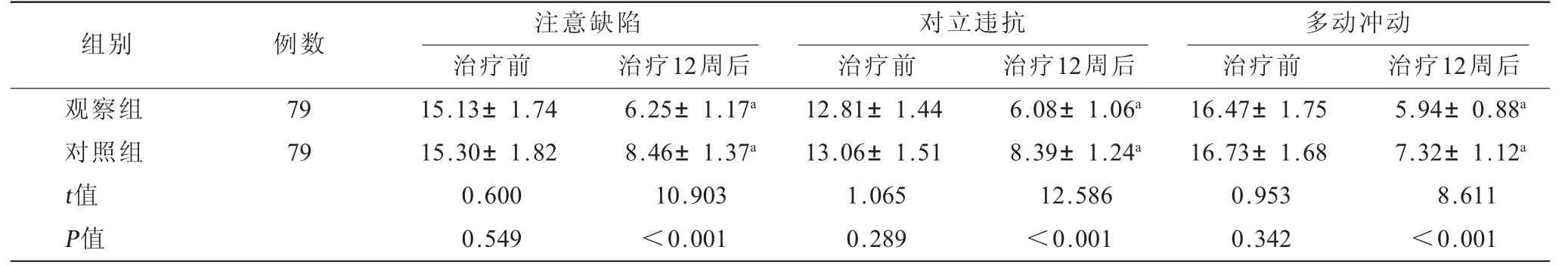
表3 两组患儿治疗前后ADHD核心症状评分比较(±s) 单位:分
注:ADHD =注意缺陷多动障碍;与同组治疗前对比,aP<0.05。
组别 例数 注意缺陷 对立违抗治疗前 治疗12周后 治疗前 治疗12周后 治疗前 治疗12周后观察组 79 15.13±1.74 6.25±1.17a 12.81±1.44 6.08±1.06a 16.47±1.75 5.94±0.88a对照组 79 15.30±1.82 8.46±1.37a 13.06±1.51 8.39±1.24a 16.73±1.68 7.32±1.12a t值 0.600 10.903 1.065 12.586 0.953 8.611 P值 0.549 <0.001 0.289 <0.001 0.342 <0.001多动冲动
2.4 两组患儿治疗前后C-WISC评分比较 与治疗前相比,治疗12周后两组数字广度、算数、编码评分均明显升高,其中观察组升高幅度更为显著(P<0.001),见表4。
表4 两组患儿治疗前后C-WISC评分比较(±s) 单位:分
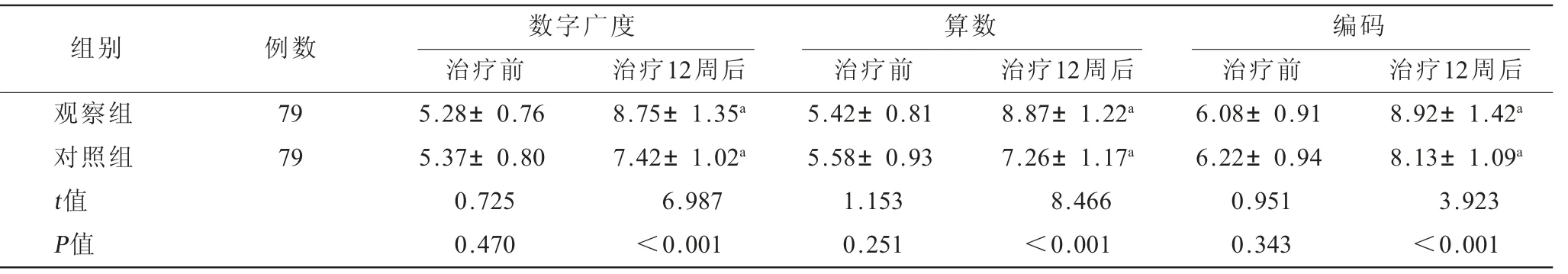
表4 两组患儿治疗前后C-WISC评分比较(±s) 单位:分
注:C-WISC=韦氏儿童智力量表;与同组治疗前对比,aP<0.05。
组别 例数 数字广度 算数治疗前 治疗12周后 治疗前 治疗12周后 治疗前 治疗12周后观察组 79 5.28±0.76 8.75±1.35a 5.42±0.81 8.87±1.22a 6.08±0.91 8.92±1.42a对照组 79 5.37±0.80 7.42±1.02a 5.58±0.93 7.26±1.17a 6.22±0.94 8.13±1.09a t值 0.725 6.987 1.153 8.466 0.951 3.923 P值 0.470 <0.001 0.251 <0.001 0.343 <0.001编码
2.5 两组患儿治疗前后神经递质指标比较 与治疗前相比,治疗12周后两组血清5-HT、DA水平明显降低,血清BDNF、GABA水平明显升高,其中观察组血清5-HT、DA水平降低幅度更为显著,血清BDNF、GABA水平升高幅度更为显著(P<0.001),见表5。
表5 两组患儿治疗前后神经递质指标比较(±s) 单位:ng/mL

表5 两组患儿治疗前后神经递质指标比较(±s) 单位:ng/mL
注:5-HT=5- 羟色胺,DA=多巴胺,BDNF=脑源性神经营养因子,GABA=γ- 氨基丁酸;与同组治疗前对比,aP<0.05。
组别 例数 5-HT DA BDNF GABA治疗前 治疗12周后 治疗前 治疗12周后 治疗前 治疗12周后 治疗前 治疗12周后观察组 79 75.58±8.82 52.26±5.37a 6.47±1.40 3.62±0.67a 9.73±2.01 15.28±2.46a 1.39±0.37 2.61±0.56a对照组 79 73.83±8.47 63.48±7.02a 6.28±1.47 5.18±0.86a 9.92±1.96 12.37±2.25a 1.46±0.40 1.89±0.47a t值 1.272 11.283 0.832 12.719 0.602 7.758 1.142 8.753 P值 0.205 <0.001 0.407 <0.001 0.548 <0.001 0.255 <0.001
3 讨论
近年来,随着生活节奏加快、儿童学习负担加重,ADHD患病率呈逐年攀升态势,对患儿生活质量造成极大负面影响[8-9]。
早期,部分学者认为,ADHD为大脑中枢统筹功能轻微障碍,故多通过去甲肾上腺素再摄取抑制剂或中枢神经兴奋剂治疗,MPH作为中枢兴奋剂的临床首选药物,经口服进入机体后,可有效促进患儿集中注意力,改善情绪冲动、动作过多、暴躁等症状,减少行为问题,但仅通过药物治疗,难以达到理想预期[10]。近年来,国外有学者指出,针对ADHD患儿应通过综合治疗方式,培养其有效交流方式,降低破坏性行为,缓解其病情[11]。功能训练为心理-生物-社会综合干预模式,其注重对个体社会环境及物理环境的调整,关注患儿非功能性认知及行为问题,对患儿实施干预时,不断灌输理性知识,采用科学训练程序,改变其自身所出现的行为及心理、认知问题[12-13]。本研究数据中,治疗后与对照组总有效率74.68%相比,观察组88.61%更高,反应时间更短,漏报数及错认数更少,注意缺陷、对立违抗、多动冲动评分更低,数字广度、算数、编码评分更高(P<0.05),可见,MPH联合功能训练应用于儿童ADHD治疗可进一步提升疗效,提高执行功能及认知功能,改善核心症状。分析原因在于,通过行为矫正与功能训练相结合的综合方式,将认知策略融于儿童ADHD治疗中,采用具备趣味性强的听、视觉训练材料,最大限度诱导患儿兴趣,激发其动机,由易到难,循序渐进,改变其自身所出现的行为及心理、认知问题,让其在游戏过程中,不自觉强化听、视觉注意力,形成多加思考、自我控制、有效解决问题的能力,再将这种能力迁移至个体生活或学习中,继而有效提高其认知功能及执行能力,促进核心症状改善,进一步提升整体治疗效果。
另有研究指出[14-15],神经递质紊乱在ADHD发生发展中具有重要作用,如5-HT、DA、BDNF、GABA等神经递质失衡参与ADHD的发生。本研究数据中,与对照组相比,治疗12周后观察组血清5-HT、DA水平更低,血清BDNF、GABA水平更高(P<0.001),说明,MPH联合功能训练应用于儿童ADHD治疗可进一步调节机体神经递质水平。笔者认为,这可能在于通过循序渐进的功能训练,逐渐启动机体闲置神经网络,增强机体神经元细胞兴奋性,提升脑神经可塑性,促进新的传导通路建立,逐步修复机体神经系统功能,继而达到调节神经递质水平目的。
综上所述,MPH 联合功能训练应用于儿童ADHD治疗可进一步提升疗效,提高执行功能及认知功能,调节神经递质水平,改善核心症状。
