益生菌治疗变应性鼻炎的研究进展*
2023-03-01刘江琦康成林综述曾宪海邱书奇审校
刘 朋,刘江琦,2,张 进,康成林 综述,曾宪海,2,邱书奇,2△ 审校
(1.遵义医科大学珠海校区,广东珠海 519041;2.深圳市耳鼻咽喉研究所/深圳市龙岗区耳鼻咽喉医院,广东深圳 518100)
变应性鼻炎是一种慢性炎症性疾病,由致敏个体暴露于常见吸入性变应原后的Ⅰ型超敏反应导致[1]。变应性鼻炎的患病人群以儿童及青壮年为主,男女性别比例无明显差异,常因不能彻底治愈导致病情反复、难控制,严重者可并发过敏性哮喘、过敏性结膜炎及分泌性中耳炎等疾病。目前,变应性鼻炎的治疗主要是避免接触过敏原、控制症状的药物、过敏免疫治疗和手术治疗。治疗过敏的药物可能有不良反应(如口干、嗜睡、失眠)[2],其中某些可能会影响患者生活质量。因此,寻找替代治疗成为当务之急。益生菌作为替代品在全球的使用率正在不断提高。根据世界卫生组织(WHO),益生菌被定义为“对宿主机体产生有益影响的活微生物”[3]。有学者认为,益生菌具有抗炎作用,可以预防过敏反应,但这一领域目前仍存在争议[4]。支持者已提出了多种机制,通过这些机制,益生菌可以降低变态反应特性,包括抑制辅助性T淋巴细胞(Th2)细胞因子,促进树突状细胞(DC)成熟或toll样受体(TLR)间接增加白细胞介素10(IL-10)和T调节细胞的产生,使Th1/Th2平衡向Th1方向倾斜,但确切的途径方式仍有待阐明[5]。使用益生菌可以在变应性鼻炎患者中建立更平衡的肠道菌群,使这些患者对吸入性过敏原的反应更温和,并限制炎症造成的机体损伤。因此,使用益生菌是现阶段预防或治疗变应性鼻炎的流行趋势。益生菌可与宿主机体的免疫系统相互作用,并能改变过敏性疾病的自然发展病程,但是具体影响免疫系统的机制尚不清楚。本文综述了益生菌在变应性鼻炎防治中的最新研究结果。
1 变应性鼻炎概述
变应性鼻炎是全球关注的问题,近年来该疾病的发病率急剧上升。在过去30年中,丹麦成年人变应性鼻炎的患病率已从19%逐渐增加到32%[6]。中国成人变应性鼻炎的标准化患病率在最近6年增加了6.5%[7]。在中国北方草原地区,自报花粉诱导变应性鼻炎的患病率达到了32.4%的极高值,并检测到高浓度的季节性花粉[8]。既往调查显示,变应性鼻炎具有较强的区域特异性。由于我国地形、环境不同,气候条件多样化,过敏原的差异相当明显。过去10年间,宠物成为过敏原引起的变应性鼻炎比例呈逐年上涨趋势,年增长率达到1.3%[9],提示我国社会经济高速发展下的城市化与生活方式的转变将进一步导致国内变应性鼻炎过敏原谱发生明显变化。
变应性鼻炎通常以鼻痒、阵发性喷嚏、清水样涕和鼻塞为典型症状,较重者可伴有眼痒、流泪、灼热感等眼部症状,其中以花粉过敏患者更多见。当致敏花粉盛产的春季到来时,大部分花粉症患者的鼻、眼症状会较其他时候加重,以鼻腔黏膜苍白、肿胀及双侧下鼻甲水肿、鼻腔伴有大量水样分泌物为主要体征[10]。变应性鼻炎临床分类[10-13],见表1。

表1 变应性鼻炎临床分类
变应性鼻炎是由特异性IgE介导、对Th2细胞驱动的吸入性过敏原反应所致[12]。变应性鼻炎引起鼻腔黏膜炎症,鼻腔黏膜组织内的嗜酸性粒细胞和嗜碱性粒细胞不断增加。因血清中含有特定细胞表面受体,导致IgE在人类血清中的生物活性增强。当过敏原暴露于上呼吸道时,过敏原被抗原呈递细胞(即树突状细胞、B淋巴细胞)吸收并加工成小肽,与特定的主要组织相容性复合体(MHC)Ⅱ类分子结合。进而MHCⅡ类肽复合物在细胞表面的表达增加,同时进一步分化为Th2 CD淋巴细胞,产生大量细胞因子,如IL-4、IL-5和IL-13等,这些细胞因子在驱动IgE炎症免疫反应方面起着非常重要的作用。抗原特异性IgE与肥大细胞、嗜碱性粒细胞表面上的高亲和力IgE受体(FcER1或CD23 1分子)紧密结合,当患者再次暴露于抗原/过敏原时,相关肽被FcER1受体被识别,释放机体生物活性介质,导致局部平滑肌收缩、血管通透性及腺体黏液分泌增加,这些介质的释放会导致早期或即时的过敏反应[12,14]。
2 益生菌
益生菌是指当给予机体足够的摄入量时,能给宿主带来健康益处的微生物[3]。真正的益生菌最好是人类来源、安全,且不含能够转移抗菌药物耐药性和致病性或毒性因素的载体。使用益生菌治疗或预防特定疾病是微生物学的一个分支,被称为“微生物治疗学”[15-18]。在过敏性疾病中,益生菌的微生物群对宿主免疫反应的发展至关重要,益生菌能有效抵抗胆汁盐、胃酶和低pH值,且不引起黏膜炎症或感染[19]。
定植在健康个体确定生态位的微生物种群被称为肠道微生物群,其在出生前就定植于人体,慢慢成熟,3岁左右能达成年状态。人类肠道菌群与机体建立了互利共生关系,并在人体健康方面起着举足轻重的作用。当机体出现疾病时,通常伴随着肠道菌群的失调[15,18]。肠道微生物群是产生机体免疫反应的关键因素,因为肠道细菌抗原和与肠道相关免疫系统部分的接触是人类免疫系统的重要组成部分[15]。微生物群在人类免疫系统的进程中起着基础性作用,尤其是在生命的最初几年。其主要作用是干预肠道内环境稳定和免疫[15]。
微生物群产生具有免疫调节和抗炎功能的分子,这些分子能够刺激免疫细胞,完成肠道免疫系统的调节。益生菌与上皮细胞、DC及单核细胞/巨噬细胞和淋巴细胞的相互作用实现免疫调节作用[20]。益生菌的主要作用机制之一是调节宿主免疫反应。机体免疫系统分为先天性和适应性2种系统,适应性免疫系统反应依赖于与特定抗原结合的B淋巴细胞和T淋巴细胞,而先天性系统含有和大多数病原体共有的共同结构,即病原体相关分子模式(PAMP)。模式识别受体(PRR)由TLR跨膜蛋白组成,与PAMP结合,实现对病原体的主要反应。其中,TLR在各种免疫和非免疫细胞上表达,如B淋巴细胞、自然杀伤细胞、DC、巨噬细胞、成纤维细胞、上皮细胞和内皮细胞。PRR包含核苷酸结合寡聚结构域、黏附分子和凝集素[21]。除了TLR、PRR,还包括保护细胞浆间隙的NOD样细胞内受体(NODLR)[22],C型凝集素受体、甲酰化肽受体、维甲酸诱导类解旋酶和细胞内IL-1转化酶蛋白酶激活因子等其他PRR[23]。参与调节免疫平衡的T细胞亚群受到宿主和宿主相互作用的微生物微调,效应T辅助细胞和调节性T细胞(Treg)之间的不平衡会导致免疫反应受损[24]。益生菌能调节免疫反应和诱导Treg发育,有助于保持肠道内环境的稳定[25]。
3 益生菌与变应性鼻炎
3.1 益生菌在变应性鼻炎患者中的应用研究
一项随机选择全球40例儿童的双盲、安慰剂对照试验发现,使用益生菌混合物(短双歧杆菌M-16V、长双歧杆菌BB536、婴儿双歧杆菌M-63)治疗儿童变应性鼻炎,患儿的鼻眼部症状和生活质量得到明显改善,所有参数均明显优于安慰剂组[26]。DENNIS-WALL等[27]开展了双盲、安慰剂对照、平行、随机临床试验,发现摄入加西亚乳杆菌-13、双歧杆菌G9-1和长双歧杆菌MM-2可改善鼻结膜炎,患者生活质量问卷总体得分和空腹全血样本中Treg百分比明显增加。但是,其所涉及的机制尚需进一步研究。有学者对益生菌制剂(iPROB®;意大利Anallergo SpA)对变应性鼻炎患者是否有效及潜在的机制进行研究,发现益生菌治疗患者的平均鼻炎总症状评分(d=-10.571)和视觉模拟量表(d=-2.00)临床指数明显下降,生活质量较前改善。同时,在全血中,嗜酸性粒细胞和嗜碱性粒细胞活化的百分比明显降低,且经过特定的细胞刺激后这种效应持续存在。益生菌治疗后,血清IL-4和IL-5水平持续下降,表明Th2细胞因子水平降低[28]。
YE等[29]系统回顾并meta分析了益生菌对变应性鼻炎的治疗效果,共有16项临床试验(随机对照试验),涉及1 374例患者,发现益生菌组在缓解变应性鼻炎患者症状方面效果优于安慰剂组。一项针对常年性变应性鼻炎,研究评估了NVP-1703(一种由长双歧杆菌IM55和植物乳杆菌IM76组成的益生菌混合物)治疗的有效性和安全性[30]。NVP-1703组的鼻腔症状总分(TNSS)和鼻炎控制评估测试(RCAT)得分明显改善,粉尘螨特异性IgE水平也显著降低(P=0.03);第4周,与安慰剂组比较,NVP-1703组的血清IL-10水平明显升高(P=0.04)[30]。2019年,AHMED等[31]发现,在治疗常年性变应性鼻炎方面,服用6周的副干酪乳杆菌与5岁以下儿童服用西替利嗪的效果相同。另一项研究评估了使用瑞士乳杆菌SBT2171(LH2171)治疗轻、中度变应性鼻炎患者16周的临床效果,LH2171组较安慰剂组的鼻腔症状明显改善,鼻腔分泌液和外周血中的嗜酸性粒细胞计数百分比也明显更低[32]。
目前,联合益生菌治疗变应性鼻炎正在成为一种趋势。JALALI等[33]对152例持续性变应性鼻炎患者进行了交叉试验,发现除了布地奈德鼻喷雾剂外,8周的益生菌胶囊(由乳酸杆菌、双歧杆菌和链球菌组成)方案明显提高了患者生活质量指标,如生活质量量表(SF-36)、症状评分、鼻腔结果测试(SNOT-22)和变应性鼻炎问卷。LUE等[34]在患有常年性变应性鼻炎的儿童患者中进行了一项交叉研究,结果显示,与单用左西替利嗪比较,辅助胶囊在12周内明显改善了TNSS评分和鼻峰值呼气流速,但没有改善儿童的生活质量。在98例成人的随机对照试验中,与安慰剂比较,试验组使用长双歧杆菌和植物乳杆菌的冻干制剂可改善TNSS、鼻炎控制评估试验结果及某些免疫标志物参数。一项研究比较了安慰剂组、尘螨特异性皮下免疫疗法(SCIT)组、酪酸梭菌组和含酪酸梭菌SCIT组的治疗效果。与安慰剂组比较,酪酸梭菌组和含酪酸梭菌SCIT组的鼻症状明显降低,联合治疗通过改善TNSS、降低特异性IgE和Th2细胞因子,增强了SCIT的疗效[35]。在治疗停止后,联合施用酪酸梭菌也可以增强特异性免疫治疗效果,改善症状和药物评分,抑制特异性IgE和Th2细胞因子[35]。有学者对舌下免疫疗法(SLIT)进行了联合研究,纳入100例儿童(年龄5~12岁)进行了为期5个月的前瞻性、双盲、随机、安慰剂对照试验,以评估SLIT与维生素D、安慰剂、鼠李糖乳杆菌联合服用的效果。结果显示,所有接受SLIT治疗组的症状药物评分都有所下降,CD4+CD25+明显增加;与SLIT和维生素D治疗的儿童比较,接受SLIT和鼠李糖乳杆菌的儿童Fox3+细胞明显增加[36]。
证据表明,在变应性鼻炎的管理中,益生菌治疗对各种模式下的变应性鼻炎均有好处,但需要进行更长的研究来评估长期和预防效果。对单一或组成明确的组合益生菌,要采用更大规模的人群样本,进行长时间回访跟踪,以确保治疗效果的稳定性及具体适用人群。
3.2 益生菌在变应性鼻炎动物模型中的研究应用
CHOI等[37]发现,在变应性鼻炎小鼠模型中口服植物乳杆菌混合物,可明显降低气道高反应性和组织学评分,降低鼻腔和肺部浸润炎症细胞的数量,使得变应性鼻炎症状得到改善。同时,小鼠支气管肺泡灌洗液提示免疫参数降低,IL-4、IL-5、IL-13、血清IgE和特异性血清IgG1分泌水平降低,干扰素(IFN)-γ和特异性血清IgG2a分泌水平提高,调节Th1/Th2平衡。REN等[38]研究了口服短双歧杆菌(B.breve)在变应性鼻炎治疗中的益处,并观察到短双歧杆菌通过抑制Th2免疫反应和增强CD4+CD25+Treg活性发挥来抗过敏功能。当服用107CFU或更高剂量时,短双歧杆菌可以减少变应性鼻炎的症状。一项研究通过口服给药酪酸梭菌(C.butyricum)CGMCC0313-1来减少小鼠中诱发的过敏性哮喘,发现酪酸梭菌不仅能明显降低哮喘小鼠的肺阻力、肺气道炎症和肥大细胞脱颗粒,引起气道重塑,还可以降低特异性IgE/G1表达。此外,其还引起了抗炎细胞因子IL-10的增加,逆转了Th1/Th2失衡[39]。
KIM等[40]研究发现,使用从人类粪便和泡菜中分离的长双歧杆菌IM55和植物乳杆菌IM55的益生菌混合物(PM)治疗变应性鼻炎,可调节及恢复Th2/Treg失衡(抑制Th细胞向Th2细胞分化并诱导向Treg细胞分化)和肠道菌群紊乱,缓解变应性鼻炎(明显抑制变形菌,增加类杆菌和放线菌的组成)。这有助于临床进一步了解益生菌在治疗变应性鼻炎时的潜在机制。益生菌对变应性鼻炎影响的简要机制,见图1[27-28、35-40]。
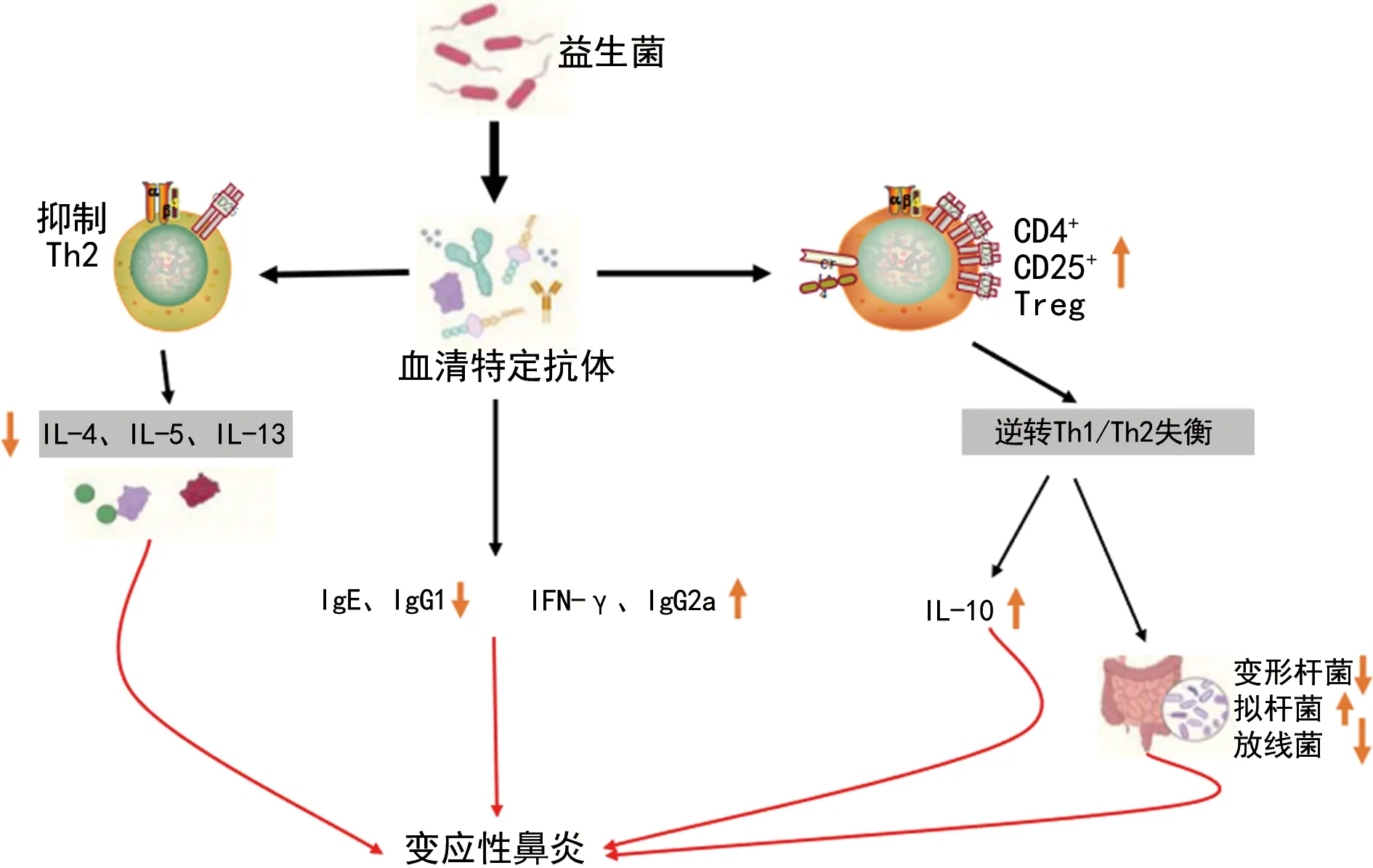
图1 益生菌对变异性鼻炎的影响
4 小结与展望
综上所述,益生菌可以减少过敏原引起的高反应性和炎症,减少细胞因子的释放。虽然某些研究表明益生菌不能消除过敏,但服用益生菌可能会降低过敏症状发生率和持续时间。然而,益生菌的效果取决于其种类或菌株、衍生代谢物和患者的肠道微生物群。已有研究对儿科患者和成人过敏治疗的新替代方案进行了更为广泛和深刻的阐述,表明益生菌在某些情况下可以减少过敏症状,降低其严重程度。然而,某些研究仍存在局限性,例如样本量较小、随机化过程和使用少量细菌种群。
目前,大多数研究已经证实益生菌在治疗过敏性疾病方面具有初步效果。然而,也有研究认为,益生菌治疗并未起到改善临床症状的作用,可能是受伴随疾病、年龄、性别和其他因素的影响。在未来的研究中,建议患者的纳入和益生菌管理进一步标准化,以提供可靠证据和详细信息,也需要更新的调查和坚实的研究来阐明益生菌治疗对变应性鼻炎患者的有益效果和明确机制,以期能开发安全、侵入性较小的辅助性新疗法。
