基于弥散张量成像参数分析阻塞性睡眠呼吸暂停低通气综合征及其合并缺血性脑卒中患者脑白质损伤情况
2023-02-22崔丽萍李淑娟张红刘伟安刘艳王晓东朱佳荣苑秀梅王帆魏艳萍
崔丽萍,李淑娟,张红,刘伟安,刘艳,王晓东,朱佳荣,苑秀梅,王帆,魏艳萍
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea-hypopnea syndrome,OSAHS)指以夜间间歇性低氧血症及夜间睡眠片段化为特征的一组临床综合征,临床表现为白天嗜睡、注意力不集中及记忆力减退等广泛认知障碍[1]。研究显示,睡眠中长期反复的气道阻塞和低通气可导致OSAHS患者氧饱和度下降及血流动力学改变,进而导致脑损伤[2]。OSAHS患者发生呼吸暂停与交感神经系统的激活有关,其可导致患者血压升高、心率增快,再加上血流动力学变化,容易引发心血管疾病和缺血性脑卒中[3-4]。缺血性脑卒中是目前临床上最常见的死亡原因之一[5],其约占所有脑卒中的75%以上,是各种原因导致脑局部血液循环障碍、脑组织缺血,进而出现一系列神经功能障碍和肢体运动障碍的疾病[6]。徐海如等[7]发现,OSAHS患者双侧额叶、左侧前扣带回等多个脑白质区域受损,且最终可导致认知障碍。缺血性脑卒中不仅能损伤患者的肢体运动功能和神经功能,还能损伤对缺血、缺氧敏感的脑白质,另外,明宣等[8]研究表明,脑白质高信号是OSAHS患者合并缺血性脑卒中的独立危险因素,会增加缺血性脑卒中的再发风险。但目前常规磁共振成像及CT检查并不能早期评估脑白质的损伤程度及部位[9-10],而弥散张量成像(diffusion tensor imaging,DTI)是目前唯一能观察脑白质纤维的无创检查方法,可以定性分析脑白质的微观结构[11-14]。本研究旨在通过DTI参数分析OSAHS及其合并缺血性脑卒中患者脑白质损伤情况,以期为早期发现存在脑白质损伤的OSAHS及合并缺血性脑卒中的OSAHS患者提供依据。
1 对象与方法
1.1 研究对象 选取2020年11月至2021年11月于宁夏医科大学总医院神经内科和呼吸内科就诊的OSAHS合并缺血性脑卒中患者17例(OSAHS合并缺血性脑卒中组)和单纯OSAHS患者21例(OSAHS组)为研究对象。纳入标准:(1)符合《阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)》中OSAHS的诊断标准[15];(2)缺血性脑卒中的诊断符合《中国急性缺血性脑卒中诊治指南2018》[16]中的诊断标准;(3)缺血性脑卒中的病程为6 h~2周;(4)血常规、肝功能指标、肾功能指标、凝血系列检查等未见明显异常。排除标准:(1)合并明显的意识障碍和严重的认知障碍;(2)伴有全身器质性病变或恶性肿瘤史;(3)存在磁共振成像检查的禁忌证如植入物固定金属假牙、心脏起搏器或存在幽闭恐惧症;(4)妊娠期或哺乳期妇女。参照《阻塞性睡眠呼吸暂停低通气综合征诊治指南(基层版)》[17]和《阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)》[15]对OSAHS病情严重程度进行分级,最低血氧饱和度(lowest oxygen saturation,LSaO2)为85%~90%、呼吸暂停低通气指数(apnea hypoventilation index,AHI)为5~15次/h记为轻度,LSaO2为80%~84%、AHI为16~30次/h记为中度,LSaO2<80%、AHI>30次/h记为重度;根据OSAHS病情严重程度,将OSAHS组进一步分为轻度亚组(6例)和中重度亚组(15例)。本研究经宁夏医科大学总医院伦理委员会批准同意(伦理编号:KYLL-2022-0005),所有患者签署知情同意书。
1.2 研究方法
1.2.1 一般资料收集 收集患者一般资料,包括性别、年龄、BMI、颈围、胸围、腰围、受教育年限、高血压发生情况、糖尿病发生情况、吸烟史、饮酒史、入院时多导睡眠监测参数〔AHI、氧减指数(oxygen desaturation index,ODI)、LSaO2、平均血氧饱和度(mean arterial oxygen saturation,MSaO2)、低氧血症持续时间〕。
1.2.2 DTI参数检测 采用美国GE Healthcare Discovery MR750型MRI扫描仪对患者进行DTI检查,使用标准八通道头颅线圈接收MR信号。采集DTI数据前进行常规全脑轴位T1加权成像(T1-weighted image,T1WI)、轴位T2加权成像(T2-weighted image,T2WI)及轴位T2磁共振成像液体衰减翻转恢复序列(T2 fliud attenuated inversion recovery,T2-FLAIR)扫描,具体扫描参数如下:(1)轴位T1WI:重复时间(repetition time,TR)为600 ms,回波时间(echo time,TE)为15 ms;(2)轴位T2WI:TR为5 200 ms,TE为140 ms;(3)轴位T2-FLAIR:TR为9 000 ms,TE为120 ms,翻转时间(inversion time,TI)为2 100 ms。层厚为5 mm,间距为1.5 mm,层数20,视野(field of view,FOV)为24 cm×24 cm,矩阵为512×512。采用单次激发平面回波成像(single-shot echo planar image,SS-EPI)序列采集DTI数据,图像范围覆盖全脑。具体DTI参数如下:弥散敏感梯度方向为25个,弥散敏感系数b值为1 000 s/mm2,翻转角(flip angle,FA)为90°,激励次数(number of excitation,NEX)为1,TR为12 000 ms,TE为75.5 ms,FOV为24 cm×24 cm,矩阵为128×128,层厚为3.0 mm,间距为0 mm,扫描时间为5′36″。将DTI的图像数据导入Siemens工作站进行后处理,产生各向异性分数(fractional anisotropy,FA)伪彩色图和表观弥散系数(apparent diffusion coefficient,ADC)图。分别测量双侧小脑、颞叶、海马旁回、大脑脚、内囊前肢、内囊后肢、丘脑、尾状核头、侧脑室前角周围白质、侧脑室后角周围白质、前扣带回、半圆卵中心、顶叶、额叶及胼胝体膝部、压部30个区域的FA、ADC。对于OSAHS合并缺血性脑卒中患者,在脑梗死部位(包括侧脑室旁、半卵圆中心、顶叶、额叶)手动勾画感兴趣区,然后在其镜像区(对侧)勾画相同感兴趣区,分别测量梗死区和镜像区的FA、ADC。
1.3 统计学方法 采用SPSS 26.0进行统计学分析。服从正态分布的计量资料以(±s)表示,组间比较采用两独立样本t检验,梗死区与镜像区指标比较采用配对t检验;不服从正态分布的计量资料以M(P25,P75)表示,组间比较采用非参数检验;计数资料以相对数表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 OSAHS组与OSAHS合并缺血性脑卒中组一般资料比较 OSAHS合并缺血性脑卒中组男性占比、有吸烟史者占比高于OSAHS组,颈围大于OSAHS组,差异有统计学意义(P<0.05);OSAHS组与OSAHS合并缺血性脑卒中组年龄、BMI、胸围、腰围、受教育年限、高血压发生率、糖尿病发生率、有饮酒史者占比及入院时AHI、ODI、LSaO2、MSaO2、低氧血症持续时间比较,差异无统计学意义(P>0.05),见表1。
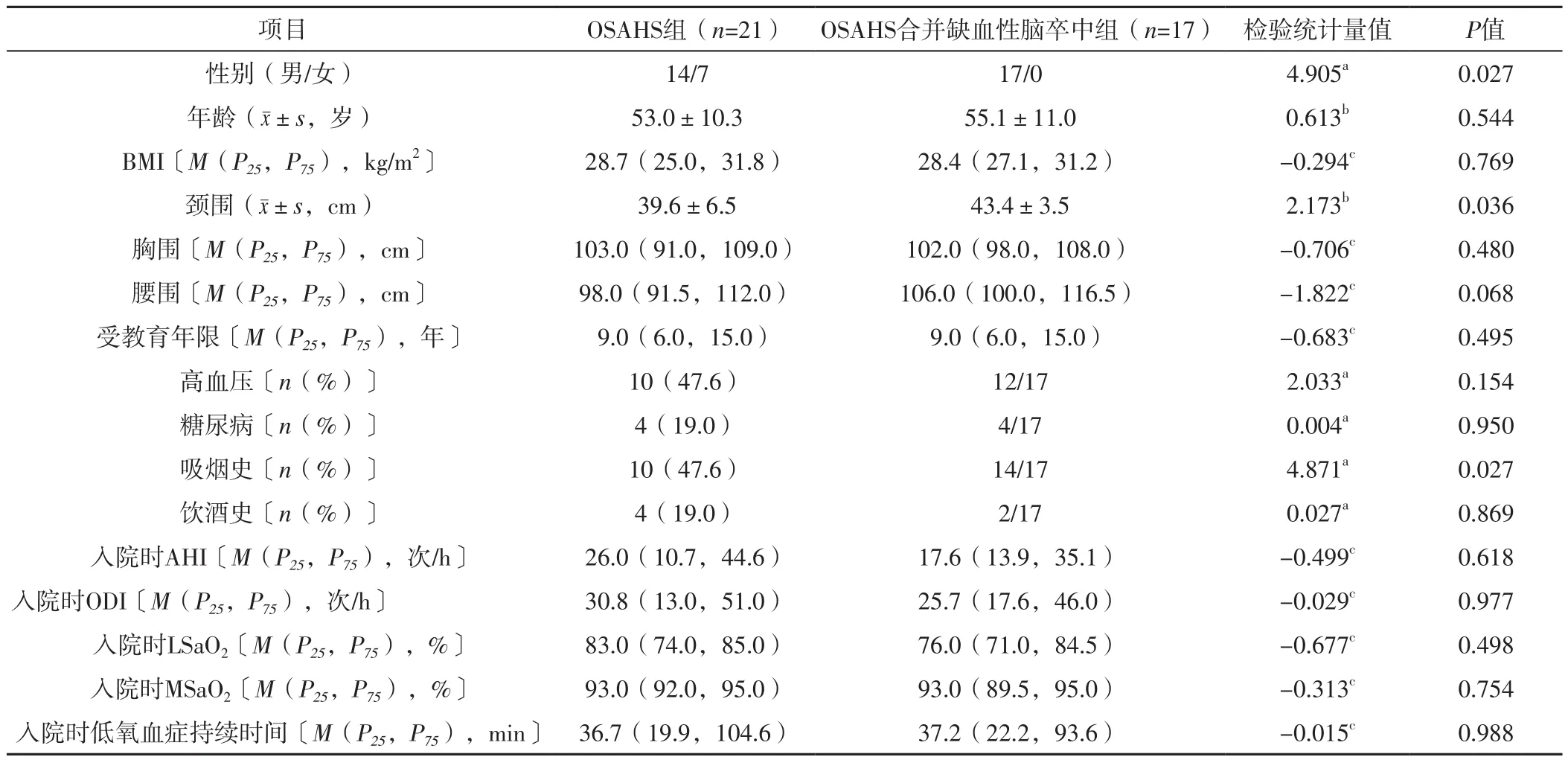
表1 OSAHS组与OSAHS合并缺血性脑卒中组一般资料比较Table 1 Comparison of general data between OSAHS group and OSAHS combined with ischemic stroke group
2.2 OSAHS组与OSAHS合并缺血性脑卒中组不同部位DTI参数比较 OSAHS合并缺血性脑卒中组左侧大脑脚、丘脑、侧脑室后角周围白质、半卵圆中心及右侧半卵圆中心、额叶FA小于OSAHS组,左侧大脑脚、内囊前肢、丘脑、半卵圆中心、额叶及右侧大脑脚、丘脑、前扣带回、半卵圆中心、额叶ADC大于OSAHS组,差异有统计学意义(P<0.05),见表2。

表2 OSAHS组与OSAHS合并缺血性脑卒中组不同部位DTI参数比较Table 2 Comparison of DTI parameters in different sites between OSAHS group and OSAHS combined with ischemic stroke group

(续表2)
2.3 轻度亚组与中重度亚组不同部位DTI参数比较 中重度亚组左侧侧脑室前角周围白质、胼胝体压部FA大于轻度亚组,右侧额叶ADC小于轻度亚组,胼胝体压部ADC大于轻度亚组,差异有统计学意义(P<0.05),见表3。

表3 轻度亚组与中重度亚组不同部位DTI参数比较Table 3 Comparison of DTI parameter in different sites between mild subgroup and moderate and severe subgroup

(续表3)
2.4 OSAHS合并缺血性脑卒中组梗死区与镜像区DTI参数比较 OSAHS合并缺血性脑卒中组梗死区FA为(0.230±0.090),ADC为(1.200±0.290);镜像区FA为(0.320±0.110),ADC为(0.910±0.200)。OSAHS合并缺血性脑卒中组梗死区FA小于镜像区,ADC大于镜像区,差异有统计学意义(t配对值分别为-3.819、4.482,P值均<0.001)。
3 讨论
随着OSAHS病情严重程度的加重,患者会出现多器官功能障碍、心脑血管及神经系统损伤,这主要归因于长期缺氧、血气异常及脑代谢异常导致的脑损伤[18-21]。据报道,中重度OSAHS患者无症状性脑梗死的发病率高达25%[22]。2011年,美国心脏及卒中协会将睡眠呼吸障碍纳入卒中一级预防的危险因素[23],我国在2014年已将OSAHS列为卒中的独立危险因素并将其纳入卒中二级预防的危险因素[24]。研究发现,间歇性缺氧的OSAHS患者存在不同大脑区域的结构改变,如海马、顶叶皮质和额叶区域的灰质体积缩小,其中以海马区和额叶白质区最为明显[25-26]。多项研究发现,OSAHS患者夜间反复发生低氧血症可导致脑血流量及脑灌注减少,使脑白质深部脑血流量降低,引起脑白质疏松,从而导致轴突细胞膜及髓鞘完整性受损[27-28]。脑卒中患者也会因缺血导致脑血流量及脑灌注不足,最终导致脑部结构发生改变,从而影响患者的日常生活[29]。常规MRI检查可以发现OSAHS患者伴发的脑血管疾病,但难以识别和发现脑部结构潜在的早期病变,而DTI检查可以早期发现脑白质改变。DTI可利用水分子弥散运动各向异性成像,非侵入性地显示神经纤维的细微解剖结构变化情况[30]。研究发现,DTI检查发现的脑白质损伤范围大于磁共振成像、功能磁共振成像及磁共振波谱检查,特别是在额叶和海马中[31-32]。还有研究显示,DTI检查可以显示脑白质神经纤维的中断情况及脑梗死区域和受损神经纤维之间的严重程度,并且三维纤维图像重建可直接显示皮质脊髓束情况[33]。本研究旨在通过DTI参数分析OSAHS及其合并缺血性脑卒中患者脑白质损伤情况。
FA为张量各向异性与整个扩散张量之比,其范围为0~1.0,可反映脑白质各向异性及完整性并判断脑白质纤维束损伤部位及范围[12]。MACEY等[34]研究发现,脑内多个区域FA降低表明OSAHS患者脑白质损伤程度较重,尤其是额叶、胼胝体压部和侧脑室前角周围白质等区域。ADC指水分子弥散速度,主要反映髓鞘的完整性,ADC越大提示水分子弥散速度越快,髓鞘的完整性越差[33]。本研究结果显示,OSAHS合并缺血性脑卒中组左侧大脑脚、丘脑、侧脑室后角周围白质、半卵圆中心及右侧半卵圆中心、额叶FA小于OSAHS组,左侧大脑脚、内囊前肢、丘脑、半卵圆中心、额叶及右侧大脑脚、丘脑、前扣带回、半卵圆中心、额叶ADC大于OSAHS组,提示与单纯OSAHS患者相比,OSAHS合并缺血性脑卒中患者的脑白质损伤程度更重。本研究结果还显示,中重度亚组左侧侧脑室前角周围白质、胼胝体压部FA大于轻度亚组,右侧额叶ADC小于轻度亚组,胼胝体压部ADC大于轻度亚组,分析原因,可能与样本量过小有关。有研究者采用DTI检测距梗死灶较远的双侧大脑脚,发现患侧FA明显下降,其认为FA下降越明显表明该部位白质受损情况越严重[35-36]。国外学者对起病2周的缺血性脑卒中患者行DTI检查,发现与健侧大脑脚相比,患侧大脑脚FA下降[37]。本研究结果显示,OSAHS合并缺血性脑卒中组梗死区FA小于镜像区,ADC大于镜像区,说明OSAHS合并缺血性脑卒中患者梗死区的脑白质损伤程度较重。
本研究结果显示,OSAHS合并缺血性脑卒中组男性占比、有吸烟史者占比高于OSAHS组,颈围大于OSAHS组,这可能会对本研究结果产生一定影响。此外,本研究为横断面研究,样本量较小,尚需要多中心、大样本量的前瞻性研究进一步验证本研究结论。
综上所述,OSAHS合并缺血性脑卒中患者的脑白质损伤程度重于单纯OSAHS患者,其中以双侧大脑脚、丘脑、半卵圆中心、额叶为著;OSAHS合并缺血性脑卒中患者梗死区的脑白质损伤程度较重。
作者贡献:崔丽萍进行文章的构思与设计;崔丽萍、李淑娟进行研究的实施与可行性分析,撰写、修订论文;李淑娟、张红、刘伟安、刘艳、朱佳荣、苑秀梅、王帆、魏艳萍进行数据收集;李淑娟、刘伟安进行数据整理;李淑娟进行统计学处理、结果的分析与解释;崔丽萍、王晓东负责文章的质量控制及审校;崔丽萍对文章整体负责,监督管理。
本文无利益冲突。
