急性胸痛患者非ST段抬高型急性冠脉综合征分诊预测模型建立
2023-02-21潘笑王燕娥朱斌吴月瑛
潘笑 王燕娥 朱斌 吴月瑛
胸痛是急诊患者常见的主诉症状,急诊因急性胸痛就诊的患者达20%[1]。非ST段抬高型急性冠脉综合征(non-ST-segment elevation acute coronary syndrome,NSTE-ACS)是急诊急性胸痛的主要病因,具有发病率高、死亡率高的特征,心电图缺乏典型的表现,疾病早期肌钙蛋白不升高,易发生漏诊误诊[2-3]。早期快速、准确有效识别NSTE-ACS是实施急救干预,保障患者安全的前提。如何对NSTE-ACS患者进行快速识别,提高分诊准确性及救治成功率是急诊工作迫切需要解决的问题。急诊预检分诊是急诊的第一关口,分诊准确度直接关系患者预后[4]。既往有心脏评分法(HEART)等用于评估急性胸痛患者风险,但无法在第一时间获得,难以应用于急诊分诊。因此,本研究构建急性胸痛患者NSTE-ACS预测模型,以期为分诊提供科学、实用和直观的工具。
1 资料与方法
1.1 临床资料 选取2020年8月至2021年7月丽水市人民医院急性胸痛患者。其中,2020年8月至2021年4月收治的370例患者作为建模组,2021年5月至2021年7月收治的125例患者作为验证组。纳入标准:①年龄≥18周岁;②患者主诉急性胸痛,包括针刺样痛、压榨性痛、钝痛等所有性质疼痛。排除标准:①就诊时需要心肺复苏;②诊断为ST段抬高型心肌梗死(STEMI);③明确外伤或癌症引起的胸痛;④放弃治疗或病历资料不完整。结局指标:患者确诊为NSTE-ACS。基于文献回顾和实际工作经验,咨询专家后共选取13个可能与NSTE-ACS有关的危险因素。根据公式计算样本量[5]:每个自变量需要5~10个样本,我国胸痛中心统计胸痛患者NSTE-ACS发生率为19.66%[6],结合10%失访率,故计算出所需样本量为(13×5/0.1966)×1.1≈364例。
1.2 方法 收集患者基本资料,包括13个变量:年龄,性别,吸烟史,饮酒史,既往高血压史,高血脂史,糖尿病史,冠心病家族史,胸痛持续时间,胸痛位置,伴随症状(出汗,恶心或呕吐,呼吸困难或心悸),入院急诊预检时改良早期预警评分(MEWS评分),心电图ST-T改变情况(ST段压低或T波低平倒置)。具体方法参照同类文献[7]。将入选患者依据出院诊断分为STEACS组和NSTE-ACS组。选取两组单因素分析有统计学意义的自变量,进一步行多因素Logistic回归分析,建立急性胸痛NSTE-ACS患者急诊预检分诊预测模型。
1.3 统计学方法 采用SPSS23.0统计软件。计数资料以n(%)表示,采用χ2检验。采用单因素分析初步筛选NSTE-ACS预测因素;两组有统计学意义的自变量,进一步采用向前逐步法Logistic回归建立NSTE-ACS患者诊断预测模型。采用拟合优度检验和AUC评估预测模型的区分度与准确度。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较 370例急性胸痛患者中NSTEACS 76例,发生率为20.54%。见表1。
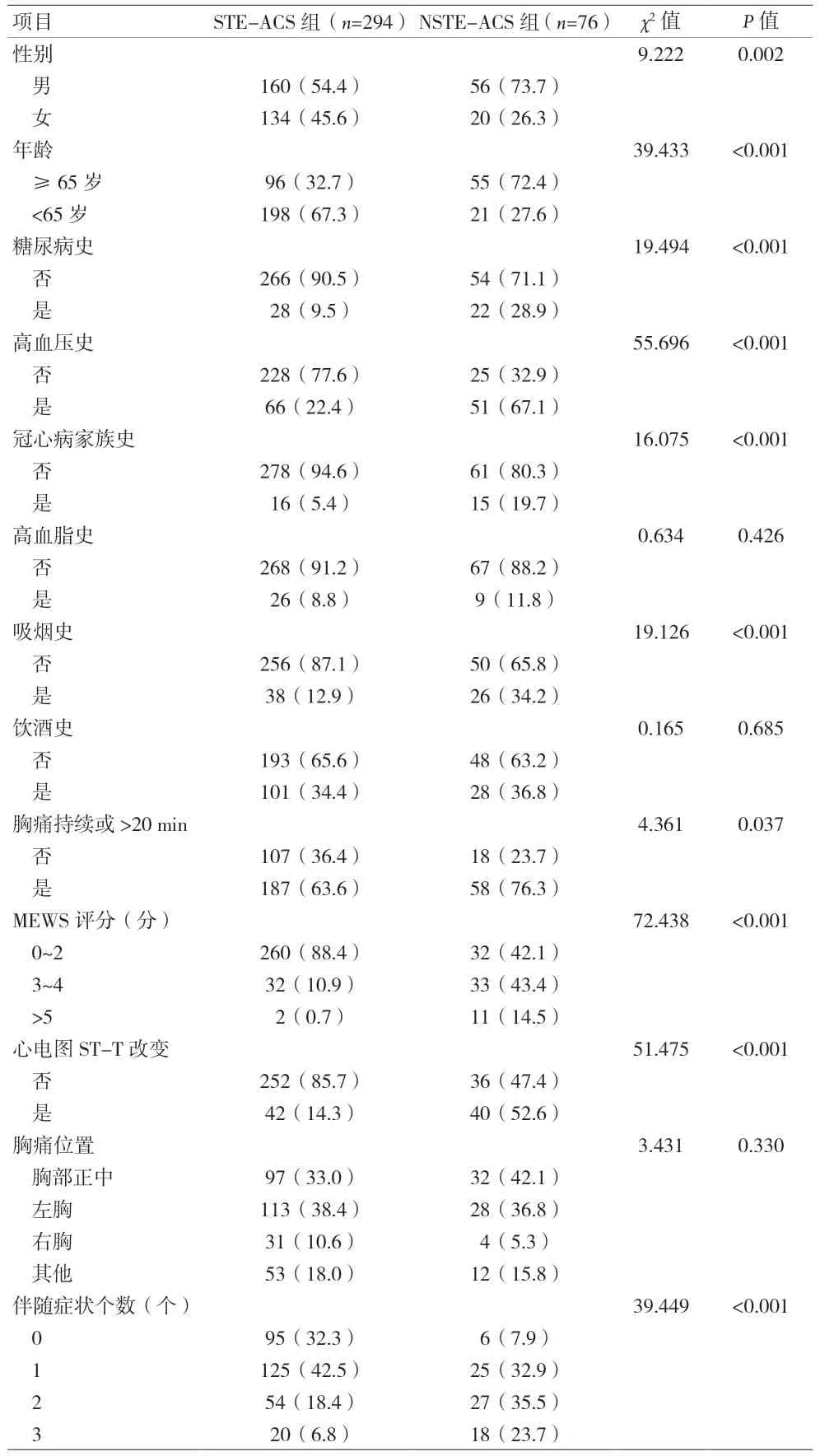
表1 急性胸痛患者单因素分析结果[n(%)]
2.2 急性胸痛患者NSTE-ACS诊断预测模型构建 急性胸痛患者NSTE-ACS的诊断预测因素包括:年龄≥65岁、男性、既往糖尿病史、高血压史、MEWS评分、心电图ST段压低或T波低平倒置、>1个伴随症状,急性胸痛患者NSTE-ACS分诊预测模型:Logit(P)=-5.048+0.994×年龄+1.109×性别+0.920×糖尿病史+1.038×高血压史+1.168×MEWS评分+1.613×心电图ST-T改变+0.688×伴随症状个数。见表2。

表2 急性胸痛患者NSTE-ACS多因素Logistic回归分析
2.3 急性胸痛患者NSTE-ACS诊断预测模型评价 对急性胸痛患者NSTE-ACS分诊预测模型绘制ROC曲线,AUC为0.894,敏感度为82.9%,特异度为81.3%,拟合优度检验结果显示,χ2=3.438,P=0.904。外部验证预测模型AUC为0.844,敏感度为77.3%,特异度为82.5%,急性胸痛患者NSTE-ACS诊断预测模型具有良好区分度与校准度。见图1~2。
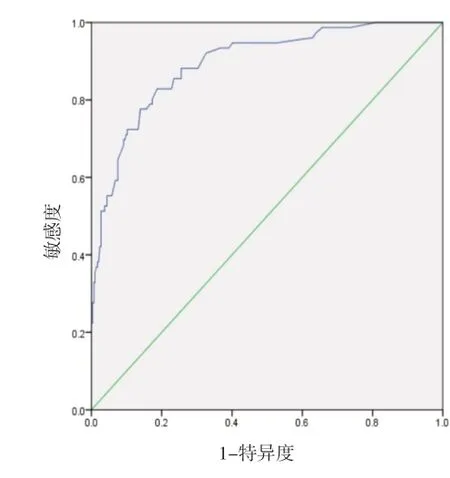
图 1 模型构建组的ROC曲线
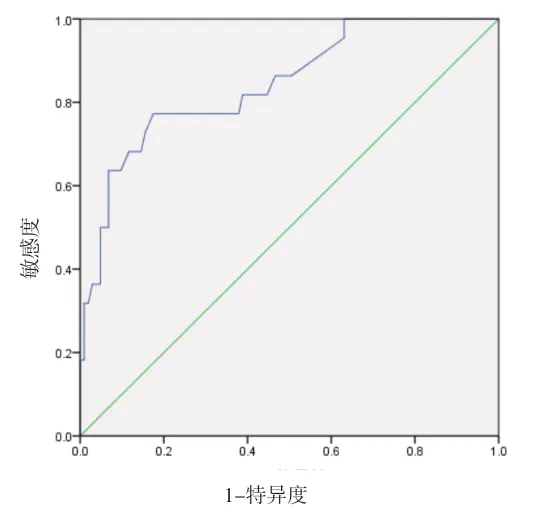
图 2 模型验证组的ROC曲线
3 讨论
急性胸痛是急诊科就诊患者常见主诉症状,约占急诊总量的4.7%。本研究结果显示,急诊预检主诉胸痛患者中,NSTE-ACS发生率为20.54%,与薛军等研究结果一致[8]。美国每年确诊为ACS患者中约75%是NSTE-ACS[9]。近年来,我国STEMI住院率略有下降,而NSTE-ACS住院率增加了3倍,且死亡率快速上升[3]。目前心血管诊疗技术不断发展、对疾病认知不断深入,及时准确的诊断、及早实施有效的干预可以改善患者预后[10]。本研究结果显示:年龄、性别、既往病史个数、MEWS评分、心电图ST-T改变、伴随症状个数是急性胸痛患者发生NSTE-ACS的危险因素,以此建立的急诊预检分诊预测模型AUC为0.894,拟合优度检验χ2=3.438,P=0.904,表明模型具有良好的区分度与校准度。模型公式可依靠信息系统根据分诊时导入的数据自动计算,相对简单直观,一定程度上帮助预检护士早期识别NSTE-ACS。
冠状动脉粥样硬化斑块破裂或糜烂是NSTE-ACS发病的主要病理基础,而高血压、糖尿病是发生动脉粥样硬化的重要原因[11]。老年人的健康状况较差,即使不存在其他任危险因素,衰老也可造成心血管功能及结构变化,进而在一定程度上增加心血管疾病发生概率[12]。高龄人群也是高血压、糖尿病的高发人群,这也与NSTE-ACS发病密切相关。本研究中STE-ACS患者中男性比例高于NSTE-ACS患者中男性比例,可能与雌激素有抗动脉粥样硬化的作用有关,因此分诊时对于性别也要重视。本研究结果显示,年龄、性别、既往病史对急性胸痛分诊有一定指导作用,提示分诊护士对高龄、男性、既往患有高血压、糖尿病的患者要更加注意。
研究显示,NSTE-ACS患者胸痛发作时除典型的心绞痛样症状,临床上同时常伴有大汗、恶心、呕吐等伴发症状[13]。本研究显示,伴随症状个数是NSTE-ACS的独立危险因素。因此,在急性胸痛患者预检分诊时有必要对患者的伴随症状进行评估。NSTE-ACS患者虽然无典型的心电图表现,但心电图ST段和T波的改变常提示可能存在心肌缺血,对诊断有一定的参考作用。有研究证明心电图ST段下移对NSTE-ACS患者有诊断价值[14]。本研究结果表明,心电图ST-T改变是NSTEACS的独立危险因素,所有急性胸痛患者需首先完成心电图检查。
MEWS评分是根据患者的心率、体温、呼吸、收缩压和神志进行评分,是成人急诊预检分诊的重要指标,评分越高提示患者病情越重。研究显示,MEWS评分较好的评估病情变化,≥3分时不良事件发生率显著增加,≥5分时病死率显著升高[15]。NSTE-ACS患者常因心肌耗氧量增加出现低血压、心力衰竭、心律失常,甚至心源性休克等并发症,导致患者生命体征发生变化。MEWS评分目前在医院急诊分诊应用普遍,简单易行。本研究结果显示,MEWS评分是急性胸痛患者的重要影响因素。
综上所述,年龄≥65岁、男性、既往糖尿病史、高血压史、MEWS评分、心电图ST-T改变、伴随出汗,恶心或呕吐,呼吸困难或心悸症状是急性胸痛患者发生NSTE-ACS的危险因素,建立急性胸痛患者NSTE-ACS诊断预测模型,为临床医务人员提供了科学、实用和直观特点的预测工具,有助于急诊预检护士早期识别诊断NSTE-ACE患者,尽早治疗,改善NSTE-ACS患者预后。
