改良单孔腹腔镜与传统开放手术治疗儿童鞘状突未闭的疗效对比
2023-02-18高军平梁万强梁贤龙韦振思陆俞锦彭明展
高军平 梁万强 梁贤龙 韦振思 陆俞锦 彭明展
鞘状突未闭 (patent processus vaginalis,PPV)是小儿腹股沟疝和鞘膜积液的主要发病机制[1]。根据内容物不同,分为腹股沟斜疝和鞘膜积液,如果未闭的鞘状突大到足以通过肠管、网膜和其他腹腔内容物,称为疝气;如果未闭的鞘状突很小,只允许腹腔内液体的转移,则称为鞘膜积液[2]。几十年来,开放手术被广泛应用于小儿腹股沟疝和鞘膜积液的修复中,是通过腹股沟区开放切口结扎鞘状突[3]。随着医学的发展,腹腔镜技术具有损伤小、美观及发现并同时治疗对侧隐性PPV 的优势,已逐渐成为治疗小儿PPV 的一种选择,近年随着微创技术进步凸显,尤其是单孔腹腔镜技术的出现,更是将这种趋势推向新的高度,目前单孔腹腔镜治疗小儿PPV 已经成为新热点,其优势更加明 显[4,5]。本研究对76 例采用传统开放手术和76 例采用改良单孔腹腔镜手术治疗的PPV 患儿进行回顾性对比,探讨改良单孔腹腔镜手术治疗PPV 患儿的安全性和有效性,现报告如下。
1 资料与方法
1.1 一般资料 选取 2018 年6 月~2021 年6 月在南宁市第二人民医院五象医院普外科治疗的152 例PPV患儿作为研究对象,根据手术方法不同分为对照组和研究组,每组76 例。对照组患儿年龄1~9 岁;其中腹股沟疝10 例,鞘膜积液66 例。研究组患儿年龄1~ 12 岁;其中腹股沟疝42 例,鞘膜积液34 例。纳入标准:症状、体征、辅助检查均符合腹股沟疝或鞘膜积液诊断,既往无开腹手术史;家属均同意且无手术禁忌证;均为单一疾病,无合并其他同期需手术的疾病。本研究方案获南宁市第二人民医院医学伦理委员会批准。
1.2 手术方法
1.2.1 对照组 患儿采用传统开放手术治疗。常规术前准备,全身麻醉后,取患侧腹股沟区长约2.0~4.0 cm切口,逐层切开并找到鞘膜囊,打开前壁,向上探查鞘状突均未闭合。将鞘膜囊向近端游离至腹膜外脂肪处,予4 号慕丝线缝合、结扎各1 道。远端鞘膜囊完整游离剥除或部分切除,止血,逐层关闭切口。
1.2.2 研究组 患儿采用改良单孔腹腔镜手术治疗。①主要器械及缝合线:5 mm 微型腹腔镜1 个,1.5 mm疝气针1 枚及普迪斯缝线1 根 (分等长a、b 两段),7 号慕斯线1 根 (c 线),5 mm Trocar 1 把,克氏针1 枚,20 ml 注射器针头1 枚,头皮针1 枚。②手术过程:常规术前准备,排空大小便。全身麻醉,取仰卧位。取脐上缘5 mm 皮肤横行切口,逐层切开皮下组织进入腹腔并置入5 mm Trocar 建立CO2气腹,压力设定6~ 8 mm Hg (1 mm Hg=0.133 kPa),于Trocar 置入直径5 mm 30°腹腔镜,探查有无副损伤,检查双侧鞘状突闭合情况及鞘膜囊能否挤入腹腔。在内环口正上方体表投影处作穿刺点,用带a 线的疝气针沿内环口外侧腹膜前向下向内缓慢潜行半圈后穿入腹腔,用克氏针挑入a 线环并退针,使a 线环留在腹腔内。其次从同一体表穿刺点用同样方法将b 线环绕内环口内侧腹膜向外越过输精管及精索血管后刺入腹腔并位于a 线环内,提出a 线环将b 线环带出腹壁,利用a、b 线环形成的环绕内环口的通道将c 线环绕内环口2 圈,c 线在腹壁下腹膜前打结完成鞘状突结扎。见图1。若鞘膜囊能挤入腹腔,给予开窗吸净积液;若鞘膜囊无法挤入腹腔,可在腹腔镜透光下,利用头皮针连接注射器经阴囊皮肤穿刺抽液。

图1 改良单孔腹腔镜结扎鞘状突
1.3 观察指标及判定标准 比较两组患儿手术时间、术中出血量、术后住院时间、术后阴囊肿胀及切口瘢痕发生情况、术后满意率、术后复发情况。采用本院自制满意问卷调查患儿家长对手术的满意情况。
1.4 统计学方法 采用SPSS19.0 统计学软件对研究数据进行统计分析。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患儿手术时间、术中出血量、术后住院时间比较 152 例患儿顺利手术出院,术中均无血管及肠管损伤等,术后无切口感染、切口及阴囊血肿;研究组发现对侧隐性PPV 3 例并同时完成高位结扎。研究组患儿手术时间、术后住院时间短于对照组,术中出血量少于对照组,差异具有统计学意义(P<0.05)。见表1。
表1 两组患儿手术时间、术中出血量、术后住院时间比较()
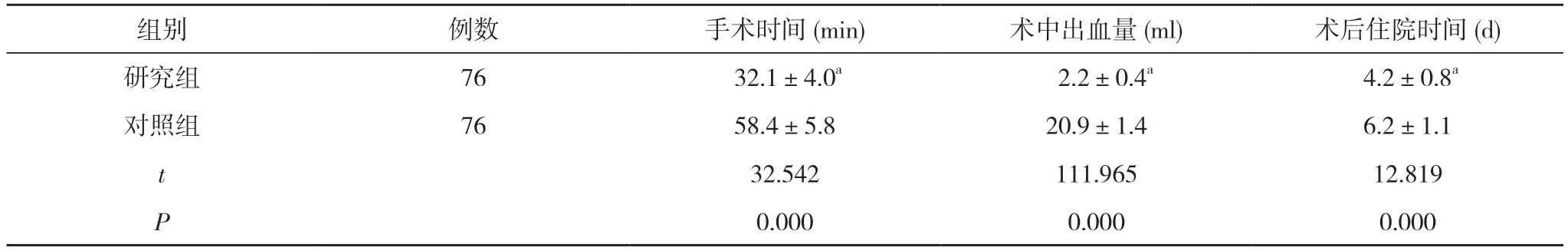
表1 两组患儿手术时间、术中出血量、术后住院时间比较()
注:与对照组比较,aP<0.05
2.2 两组患儿术后阴囊肿胀、切口瘢痕发生情况及满意率比较 研究组患儿阴囊肿胀、切口瘢痕发生率均显著低于对照组,差异具有统计学意义(P<0.05);两组术后满意率比较差异无统计学意义(P>0.05)。见 表2。术后阴囊肿胀无需特殊处理,于1~2 周内自行消失。患儿术后均无睾丸萎缩、医源性隐睾、切口疝、线结反应及肠粘连。

表2 两组患儿术后阴囊肿胀、切口瘢痕发生情况及满意率比较[n(%)]
2.3 两组患儿术后复发情况比较 两组术后复发率均为1.3%(1/76),比较差异无统计学意义(P>0.05)。
3 讨论
腹股沟疝和鞘膜积液是儿童常见先天性疾病之一,PPV 是两者共同的发病机制[1]。部分婴幼儿可在出生几个月后自行闭合,无需手术治疗;而无法自行闭合者,均需手术治疗[2]。过去50 多年里,手术治疗方式主要是经腹股沟区传统开放切口高位结扎鞘状突,是PPV的标准治疗方法。
近年来,随着腹腔镜技术的不断进步,腹腔镜手术治疗小儿腹股沟疝和鞘膜积液在国内外广泛开展,而且愈趋成熟。腹腔镜高位结扎鞘状突具有创伤小、安全、美容、恢复快及能观察对侧PPV 并同时治疗等优势,被小儿外科医生认可[3-5]。Zhang 等[6]回顾性分析中国两所医疗儿童中心382 例接受开放手术治疗和 950 例接受腹腔镜治疗的小儿鞘膜积液的基本资料、围手术期和随访数据,其中387 例采用传统双孔腹腔镜手术,468 例采用单孔双通道手术,95 例采用单孔单通道手术,结果发现开放组手术时间、术后住院时间、阴囊水肿、切口感染、对侧异时疝或鞘膜积液发生率均显著高于腹腔镜组,差异具有统计学意义(P<0.05);两组复发率比较差异无统计学意义(P>0.05)。Baradaran 等[7]对142 例行腹腔镜鞘状突高位结扎患儿的临床资料进行回顾性分析,术中无并发症发生,术后随访1~34 个月,没有疝复发,仅1 例出现手术部位感染,7 例出现轻度鞘膜积液,1 例出现切口肉芽肿。刘晓东等[8]通过对1473 例行腹腔镜手术与1352 例行传统开放手术治疗的小儿鞘膜积液患儿的临床资料进行分析,发现腹腔镜手术组的手术时间无论是单侧还是双侧均显著少于传统开放组,而且腹腔镜组术中发现合并对侧隐性PPV 患儿453 例,占术前单侧鞘膜积液的比例约为32.5%(453/1392);术后复发仅6 例(0.4%),阴囊血肿3 例(0.2%),线结反应2 例(0.1%),两组术后复发率、其他并发症发生率比较差异均无统计学意义(P>0.05)。可见腹腔镜下鞘状突高位结扎术安全有效,复发率低,并发症少,还能同时发现对侧隐匿性PPV并及时处理。
随着快速康复外科理念的崛起,目前腹腔镜手术从多孔逐步向单孔转变[9-12]。国内学者比较35 例经脐单孔腹腔镜联合改良双疝针与46 例传统开放手术治疗小儿鞘膜积液的临床效果[13],结果显示:腹腔镜组手术时间明显短于开放组,术中出血量、阴囊水肿、住院天数均少于开放组,差异具有统计学意义(P<0.05);但两组术后并发症发生率比较差异均无统计学意义(P>0.05)。另有研究[14]通过比较200 例经脐单孔与200 例两孔腹腔镜下腹膜外结扎鞘状突治疗小儿鞘膜积液的疗效,发现经脐单孔腹腔镜组的手术时间及术后住院天数均短于双孔腹腔镜组,差异具有统计学意义(P<0.05);两组在术后近、远期并发症发生率比较差异均无统计学意义(P>0.05)。可见在单孔腹腔镜下行鞘状突高位结扎术安全有效,创伤更小,美容效果更好。本研究中研究组患儿手术时间(32.1±4.0)min、术后住院时间(4.2±0.8)d 短于对照组的(58.4±5.8)min、(6.2±1.1)d,术中出血量(2.2±0.4)ml 少于对照组的(20.9±1.4)ml,差异具有统计学意义(P<0.05)。研究组患儿术后阴囊肿胀、切口瘢痕发生率分别为1.3%、0,均显著低于对照组的15.8%、5.3%,差异具有统计学意义(P<0.05);两组术后满意率比较差异无统计学意义(P>0.05)。可见改良单孔腹腔镜术式安全、有效,但由于病例数较少,有一定的局限性,尚需大样本数据进一步证明。研究组发现3 例对侧隐性PPV,为了减少二次手术的风险及医疗纠纷,一般建议术中一并行结扎术。对照组术后出现1 例对侧复发,考虑可能为隐性PPV复发,而腹腔镜手术则能探查对侧是否有PPV 并及时处理;研究组术后出现1 例同侧复发,再次手术探查发现为结扎线松垮,考虑可能与前次手术腹膜撕裂有关,因此术中保护腹膜完整性可能对预防复发有利。本研究中的改良单孔腹腔镜双线圈带线法术式,利用双线圈在体外进行带线环绕内环口两圈后再进行皮下结扎,这样使线结更牢固,一定程度上能够减少结扎线松垮导致复发的风险。
腹腔镜手术优势明显,但远期并发症和总体疗效与开放术式并无明显差异[8,13,14],腹腔镜手术不能完全取代开放手术。小儿腹腔空间小,实施腹腔镜手术和风险较大,对于经验不足者仍然是挑战。有研究显示腹腔镜下鞘状突修补术,腹股沟疝组出现并发症再入院率达3.2%,复发率达9.7%,而鞘膜积液组则分别高达12.5%和12.5%[15],提示腹腔镜技术有风险,需慎重选择。有研究认为每个外科医生至少独立完成 35 例腹腔镜鞘状突修补术,围术期并发症及同侧复发率才有可能与开放手术持平[16]。本研究的术式除了经脐单孔腹腔镜辅助外,还在相应皮肤区域置入将针端磨成圆钝形的克氏针作为微型辅助操作器械,协助带线疝气针在腹膜前潜行,避免损伤输精管及血管,提高安全性和稳定性。
综上所述,改良单孔腹腔镜手术治疗小儿PPV 安全有效、创伤小、恢复快,值得推广。
