年龄相关性白内障合并浅前房患者术后综合性视觉功能指数及影响因素分析
2023-02-17王大龙田丹丹
任 霞,王大龙,田丹丹,张 蓓
(1.西安市儿童医院眼科,陕西 西安 710003;2.西安市中医医院眼科,陕西 西安 710021;3.延安市人民医院眼科,陕西 延安 716000)
晶状体是人类眼球中重要的组成成分,在正常生理情况下晶状体是透明的,是重要的光学元件,然而由于各种原因导致晶状体蛋白质变性而发生混浊,致使患者出现不同程度的视力下降,称之为白内障[1]。白内障可分为先天性白内障和后天性白内障,后天性白内障又可分为老年性白内障、并发性白内障、外伤性白内障,代谢性白内障以及药物性白内障等,其中老年性白内障最为常见[2-3]。老年性白内障也被称作年龄相关性白内障,是一种随年龄增长而发病率增高的疾病,好发于50岁以上的中老年人群。流行病学数据[4]显示,我国71~80岁的白内障发病率达到29%,而81岁以上老年人白内障的发病率高达48%,另有部分研究[5]显示,我国60~89岁人群白内障发病率约为80%。药物治疗和手术治疗是目前临床上对于白内障患者所采取的两种主要治疗方法。药物治疗仅适用于症状较轻或无法手术的患者,手术是白内障患者的主要治疗方式。合并浅前房的老年白内障患者比普通白内障患者晶状体混浊程度更大,病情更复杂,术后患者视力恢复情况普遍不如单纯老年白内障患者[6]。影响年龄相关性白内障合并浅前房患者术后视力的影响因素目前还未被完全揭示,本研究通过比较术后视力恢复情况不同的年龄相关性白内障合并浅前房患者的临床资料,以研究影响年龄相关性白内障合并浅前房患者手术后综合性视觉功能指数的因素。
1 对象与方法
1.1 研究对象 选择2019年1月至2021年12月在我院进行手术治疗的年龄相关性白内障合并浅前房患者80例作为研究对象。病例纳入标准:被确诊为年龄相关性白内障;年龄大于60周岁;双眼视力差小于0.1;生命体征稳定,意识清晰;自愿加入本研究,并签订知情同意书。排除标准:双眼视力均低于0.1;眼部手术治疗史者;其他原因引起的白内障,如外伤性白内障或糖尿病性白内障;老年痴呆、帕金森病、阿尔茨海默病、智力障碍、精神不正常或不能理解完成简单指令的患者;听力困难、记忆力障碍;药物成瘾史或者慢性传染性疾病患者。80患者中男35例,女45例,年龄62~76周,平均年龄(70.49±6.71)岁。
1.2 研究方法
1.2.1 手术方法:所有患者手术均由同一组医生完成。患者在术前使用托吡卡胺(每次1~2滴滴眼,或每次1滴、间隔3~5 min、共滴眼2次)进行散瞳,充分散瞳后,使用奥布卡因(国药准字H21023203)进行局部表面麻醉,然后依次行巩膜隧道切口、前房注入黏弹剂、角膜侧切、水分离以及皮质抽吸,最后水化闭合侧切口。
1.2.2 综合性视觉功能指数评估:所有患者均由同一临床医生进行术后视觉功能评估,评估工具选择为综合性视觉功能指数(Visual-Functioning Index,VF-7)问卷:患者被要求在7个不同场景内完成视力相关任务,受试者认为完成某些任务时没有难度、稍有难度、有难度、很难完成或无法完成某些任务时评分分别为4、3、2、1和0分,7项任务平均分乘以25即为该患者综合性视觉功能指数评分。
1.2.3 影响因素分析:参考黄美钠等[7]的研究,根据术后综合性视觉功能指数评分将80例患者分为两组,即VF-7评分≤ 90分组和VF-7评分> 90分组,比较两组患者术前年龄、性别、体重指数(BMI)、眼轴长度、角膜曲率、眼压、晶体混浊度值等一般资料差异,并比较两组患者切口出血并渗入前房、后囊破裂及玻璃体脱出、角膜水肿、虹膜睫状体炎、角膜病变、老年黄斑病变、高度近视性视网膜病变、糖尿病性视网膜病变和青光眼视网膜病变患者比例差异。最后,通过多因素Logistic回归分析法分析影响年龄相关性白内障合并浅前房患者术后综合性视觉功能指数的因素。
2 结 果
2.1 术后综合性视觉功能指数评分分布情况 80例患者术后VF-7评分低于75分、75~90分和高于90分的患者分别有23例、30例和27例。
2.2 不同VF-7评分患者术前一般资料比较 见表1。53例VF-7评分不高于90分的患者和27例VF-7高于90分的患者在年龄、性别、BMI、眼轴长度、角膜曲率、眼压和晶体混浊度值等比较,差异无统计学意义(均P>0.05)。
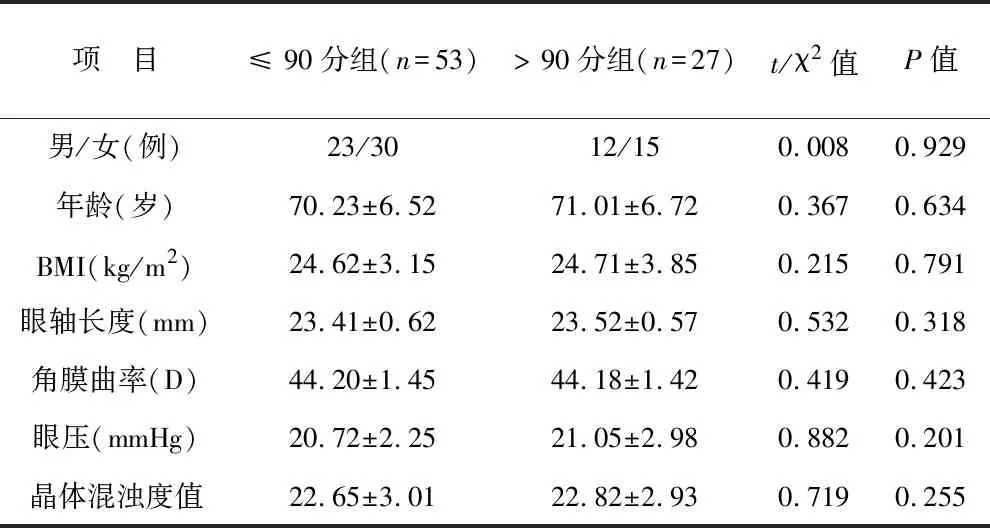
表1 不同综合性视觉功能指数评分患者术前一般资料比较
2.3 术后综合性视觉功能指数影响因素的单因素分析 见表2。53例VF-7评分不高于90分的患者中切口出血并渗入前房、后囊破裂及玻璃体脱出、角膜水肿、虹膜睫状体炎和角膜病变患者比例与27例VF-7高于90分组的患者比较无统计学差异(均P>0.05),而VF-7评分≤ 90分组患者合并老年黄斑病变、高度近视性视网膜病变、糖尿病性视网膜病变和青光眼视网膜病变患者比例显著高于VF-7评分>90分组患者,差异有统计学意义(均P<0.05)。
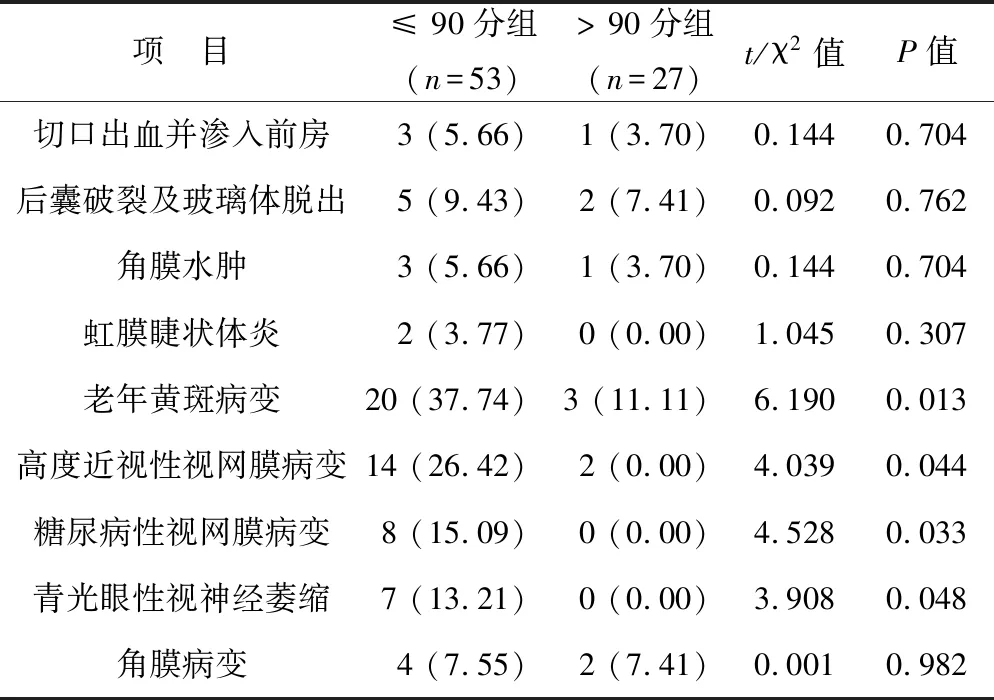
表2 影响患者术后视觉功能指数的单因素分析[例 (%)]
2.4 术后综合性视觉功能指数影响因素的多因素回归分析 见表3。多因素Logistic回归分析显示:合并老年黄斑病变、高度近视性视网膜病变、糖尿病性视网膜病变以及青光眼性视神经萎缩是影响年龄相关性白内障合并浅前房术后综合性视觉指数的独立危险因素。
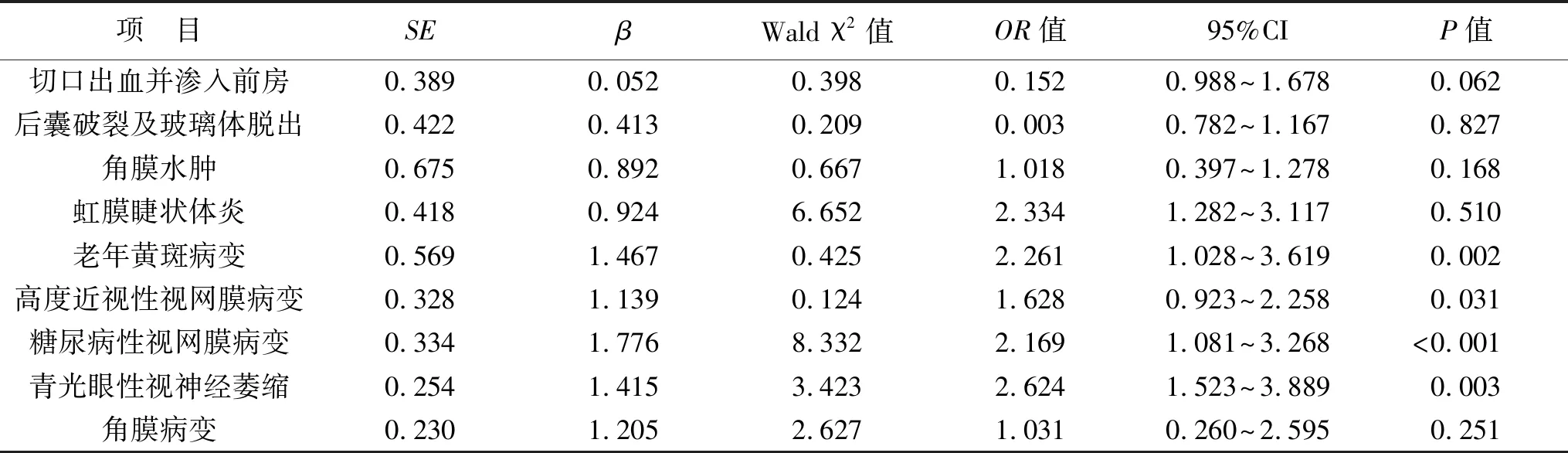
表3 影响患者术后视觉功能指数的多因素Logistic回归分析
3 讨 论
近年来,随着我国医疗科技的不断进步,白内障手术在各级医院得到广泛的开展,白内障手术也日趋成熟,临床疗效明确且显著,可使得白内障患者恢复远视能力和部分近视能力。然而,临床研究发现依然有部分白内障患者在手术治疗后视力无法恢复到理想水平,其中最常见的是年龄相关性白内障患者,此类患者术前大多合并多种其他眼部疾病,术后视力恢复影响因素较多[8]。与单纯年龄相关性白内障患者相比,浅前房合并年龄相关性白内障病情更严重,手术治疗后视力恢复不佳发生风险更高[9]。目前,对于视觉功能的评估方法主要分单纯性和综合性视觉功能评估两种,单纯性视觉功能评估即通过临床视力检查以评估视觉功能是否正常,而综合性视觉功能评估是关注视觉功能对日常生活的影响[10]。由于老年性白内障患者多合并其他代谢性或眼部疾病会严重影响临床视力检查结果,并且综合性视觉功能评估对老年患者而言更接近真实生活。因此,本研究选用综合视觉功能问卷表对患者术后视觉功能进行评估,研究发现:VF-7评分低于75分、75~90分和高于90分的患者分别有23例、30例和27例,表明年龄相关性白内障合并浅前房患者经手术治疗后仍存在部分患者视力恢复不佳。这与万新娟等[11]的研究结果一致,万新娟等研究发现年龄相关性白内障经手术治疗后视觉功能恢复情况与前房深度密切相关,浅前房并发的年龄相关性白内障术后视觉功能恢复情况不佳。
本研究比较术后视觉功能恢复情况不同的两组患者术前一般资料和合并症情况发现,VF-7评分≤90分组患者合并老年黄斑病变、高度近视性视网膜病变、糖尿病性视网膜病变和青光眼视网膜病变患者比例显著高于VF-7评分>90分组患者,而其他临床资料比较无统计学差异。进一步多因素Logistic回归分析发现:合并老年黄斑病变、高度近视性视网膜病变、糖尿病性视网膜病变以及青光眼性视神经萎缩是影响年龄相关白内障合并浅前房术后综合性视觉指数的独立危险因素。这一结果与宋国强等[12]的研究结果一致,宋国强等研究发现合并青光眼和黄斑病等眼部疾病是导致老年白内障患者术后视力恢复不佳的独立影响因素。此外,焦剑等[13]在总结年龄相关性白内障术后视力再下降患者临床特征时指出,合并眼底病变、视神经疾病、眼表疾病以及其他类型眼病的患者术后视力再下降风险增高。
针对本研究结果进一步分析可知:老年黄斑病变是一种与年龄相关性白内障一样的与年龄增长有关的多因素眼病,被认为是由于色素上皮对视细胞代谢产物蚕噬消化能力下降而引起的眼部疾病[14],已经被证实合并黄斑病变的白内障术后视力恢复较差,甚至出现视力下降[15-16]。视网膜是由大脑向外伸延的视觉神经末梢组织,结构复杂、精细、脆弱而代谢旺盛,当出现视网膜血供障碍或组织变性坏死时就会影响视网膜感受和传导光的功能,包括高度近视性视网膜病变和糖尿病性视网膜病变[17-18]。青光眼是一组以视乳头萎缩及凹陷、视野缺损及视力下降为共同特征的疾病,病理性眼压增高、视神经供血不足是其发病的原发危险因素,视神经对压力损害的耐受性也与青光眼的发生和发展有关,视神经萎缩是青光眼发展的一个过程[19]。研究[20]表明,房水循环任何一个环节出现问题都会引起眼压升高而导致病理改变,并且增高的眼压通过机械压迫和引起视神经缺血两种机制导致视神经损害。
综上所述,年龄相关性白内障合并浅前房患者在选择手术治疗前应当关注其合发症,尤其是合并的其他眼部疾病,这主要是由于合并其他眼部疾病,如老年黄斑病变、高度近视性视网膜病变、糖尿病性视网膜病变以及青光眼性视神经萎缩,都会增加患者术后视力恢复较差的风险。
