直肌联结术与改良部分直肌转位术治疗完全性麻痹性内斜视的疗效比较
2023-02-13张桂鸥李娜敏郭长梅
张桂鸥,张 璐,李娜敏,周 健,郭长梅
0 引言
麻痹性内斜视是非共同性斜视中的一种,多因外展神经受损而引起,后天性较为常见[1]。表现为内斜视、眼球外展运动受限、复视、代偿头位等,其斜视特点为麻痹眼注视时斜视度数大,看远较看近时内斜更为明显。直肌连结术(Jensen术)和部分直肌转位术(Hummelsheim术)是治疗麻痹性内斜视的经典手术方式,对于完全性麻痹性内斜视且斜视度数大的患者可联合拮抗肌后退术或Foster缝线。本文回顾性分析我院自2016-10/2020-10收治的直肌联结术与改良部分直肌转位术(均联合拮抗肌后退术)治疗完全性麻痹性内斜视患者35例44眼的临床资料,并对疗效进行比较以评价两种治疗方案的有效性及安全性。现报告如下。
1 对象和方法
1.1对象回顾性分析我院2016-10/2020-10确诊为完全性麻痹性内斜视患者35例44眼。纳入标准:(1)诊断为麻痹性内斜视并经保守治疗6mo以上,斜视度稳定;(2)患眼外展完全受限;(3)行麻痹眼内直肌后退联合直肌联结术或麻痹眼内直肌后退联合改良部分直肌转位术。排除标准:(1)垂直斜视≥10三棱镜度(prism diopters, PD);(2)合并其他眼外肌麻痹;(3)合并眶壁骨折、甲状腺相关性眼病等限制性斜视;(4)合并颅内活动性病变及全身系统疾病。本研究遵循《赫尔辛基宣言》,研究资料的使用均取得患者或其监护人的知情同意。
1.2方法
1.2.1检查方法术前行眼科检查及全身检查:视力、眼压、裂隙灯及眼底检查,头颅MRI,眼眶CT。睫状肌麻痹视网膜检影验光(12岁以下用1%硫酸阿托品眼用凝胶;12岁及以上用复方托吡卡胺滴眼液),远视眼足度矫正,近视眼复验光配镜后进行斜视度检查:(1)双眼均能分别注视者采用三棱镜遮盖+红玻片复视检查;(2)一眼无法注视者采用三棱镜+角膜映光检查。同视机(Clement Clarke Ltd., London, U.K.)查三级视功能,被动牵拉试验,单双眼眼球运动:根据外直肌麻痹程度分为0~-5共6个等级[2-3]:0(正常)、-1(外展至75%颞侧半)、-2(外展至50%颞侧半)、-3(外展至25%颞侧半)、-4(外展刚好达中线)、-5(外展不能达中线)。
1.2.2手术方法所有患者均由同一位医师在全身麻醉下完成。被动牵拉试验后于麻痹眼鼻下方行parks结膜切口,根据斜视度行内直肌后退并保留睫状血管,分别在颞上及颞下象限行parks结膜切口,暴露上、下直肌,分离颞侧1/2肌束至肌止端后10mm,联结组患者于肌止端附着点后8-10mm用5/0不可吸收线将上直肌颞侧1/2与外直肌上1/2肌束,下直肌颞侧1/2与外直肌下1/2肌束缝线联结。转位组患者将颞侧1/2上、下直肌肌束离断并沿Tillaux螺旋线转位缝合至外直肌止端的上、下两侧并于肌肉止端后8mm处Foster缝线固定部分外直肌与上、下直肌肌纤维。
1.2.3观察指标术后随访6~48(平均9.80±7.65)mo。观察两组患者术前性别、年龄、病程、双眼平均矫正视力,手术时长,内直肌后退量,术前及术后1wk、末次随访(≥6mo)原在位斜视度,术前及术后末次随访患眼外展麻痹程度、三级视功能,术后并发症及治愈率。
疗效判定:以末次随访为标准:(1)治愈:术后斜视度<±10PD,代偿头位、复视消失;(2)好转:术后斜视度±10~±20PD,代偿头位或复视减轻;(3)无效:术后斜视度绝对值>20PD,代偿头位及复视无明显改善。治愈率=治愈患者例数/接受治疗的患者例数×100%。
2 结果
2.1两组患者术前一般资料和手术时长比较本研究共纳入患者35例44眼,其中男20例25眼,女15例19眼;年龄6~52(平均30.11±15.36)岁;发病时间6~336(平均42.17±63.39)mo;其中外伤30例39眼,开颅术后5例5眼;术前原在位斜视度50~180(平均98.00±36.61)PD;患眼最佳矫正视力(LogMAR):无光感~0.0;患眼外展麻痹程度-4~-5(平均-4.86±0.35)级;2例患者存在一级视功能,33例患者无三级视功能;8例患者就诊时存在复视,27例患者无复视。被动牵拉实验均为阳性。纳入患者35例44眼中15例21眼采用直肌联结术联合拮抗肌后徙术治疗(联结组),20例23眼采用改良部分直肌转位术联合拮抗肌后徙术治疗(转位组),两组患者术前一般资料和手术时长比较差异均无统计学意义(P>0.05),见表1。

表1 两组患者术前一般资料和手术时长比较
2.2两组患者手术前后不同时间斜视度比较两组患者手术前后不同时间斜视度组间和交互作用比较差异无统计学意义(F组间=1.26,P组间=0.27,偏η2=0.037;F交互=0.216,P交互=0.654,偏η2=0.006);时间比较差异有统计学意义(F时间=226.92,P时间<0.001,偏η2=0.873)。联结组术前斜视度与术后1wk、末次随访比较差异有统计学意义(t术前与术后1wk=8.73,P术前与术后1wk<0.001;t术前与术后末次随访=8.86,P术前与术后末次随访<0.001),术后1wk和末次随访斜视度比较差异无统计学意义(t=-1.20,P=0.25);转位组术前、术后1wk、末次随访斜视度两两比较差异均存在统计学差异(t术前与术后1wk=13.40,P术前与术后1wk<0.001;t术前与术后末次随访=13.09,P术前与术后末次随访<0.001;t术后1wk与术后末次随访=-5.63,P术后1wk与术后末次随访<0.001),见表2。
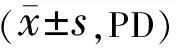
表2 两组患者手术前后不同时间斜视度比较
2.3两组患者手术前后患眼外展麻痹程度和内直肌后退量比较两组患者术后末次随访时患眼外展麻痹程度较术前明显好转,差异均有统计学意义(P<0.001)。两组间术前患眼外展麻痹程度比较差异无统计学意义(P>0.05),末次随访时转位组患眼外展麻痹程度改善优于联结组,差异有统计学意义(P<0.05),见表3。联结组与转位组内直肌后退量分别为7.16±2.07和6.37±2.34mm,两组比较差异无统计学意义(t=1.193,P=0.240)。

表3 两组患者手术前后患眼外展麻痹程度比较
2.4两组患者术后情况及治愈率比较术后1wk:联结组1例患者欠矫(+20PD)行内直肌后徙术;转位组1例欠矫(+15PD),5例患者过矫(2例行内直肌前徙术、3例随访恢复正位)。术后末次随访:12例患者恢复一定三级视功能(Ⅰ级:3例,Ⅱ级:4例,Ⅲ级:5例),23例患者无三级视功能。联结组2例患者疾病好转:斜视度回退(分别为+10、+12PD)并伴有复视及代偿头位,予以配戴三棱镜矫正;转位组1例患者无效,其由术后1wk+15PD增至+25PD,由于单眼视力差,不伴复视及代偿头位,患者拒绝进一步治疗。余患者均治愈:眼位正,无代偿头位及复视。联结组13例(87%)治愈、转位组19例(95%)治愈,两组治愈率比较差异无统计学意义(P=0.565)。所有患者术中均保留拮抗肌睫状血管,未发生眼前节缺血。
3 讨论
外展神经在颅内走行较长,易受到损伤,故麻痹性斜视中以外展神经损伤引起的麻痹性内斜视最为常见,发病率约为11.3/10万[4],单、双眼均可发生。根据发病年龄可分为先天性和后天性,后天损伤因素多样:包括微血管栓塞、血管和肿瘤压迫、直接损伤等[5-6]。其发病后6mo内有一定自愈性[7],但外伤、颅内手术等因素所致的损伤则自愈率较低。这些患者往往在发病初期伴有严重的全身疾病,未能及时发现眼部病变或无法及时就诊,待生命体征平稳后已失去了最佳治疗时机,部分可表现为大角度并伴有外转不过中线的完全性麻痹性内斜视,极大的影响患者的外观及生活,且此类患者多存在不同程度的内直肌纤维化,自愈率低,更需手术干预。
完全性麻痹性内斜视治疗的常见术式有垂直肌肉转位术:包括完全垂直肌转位术,直肌联结术和部分垂直肌转位术。完全垂直肌转位术被认为是改善外展最有力的治疗方式[8-10],但部分患者会出现新的垂直偏斜,且两条垂直肌肉断腱后同期行内直肌后徙术易出现眼前节缺血。而完全性麻痹性内斜视患者经过6mo的待手术期,多伴有拮抗肌的挛缩,单纯改善麻痹状态,而未解除“限制”势必效果有限。
直肌联结术和垂直肌转位术则可在增加外展功能的同时进行拮抗肌后退,因而在完全性麻痹性内斜视的治疗上得到广泛应用并取得良好效果。既往研究认为直肌联结术的力学作用点不如垂直肌转位术更接近外直肌,垂直肌转位术眼前节缺血风险高于直肌联结术[11-15]。而Arfeen等[16]认为两种方法联合拮抗肌后退并保留睫状血管治疗麻痹性内斜视的效果相同,并发症亦基本相同,但存在部分患者因斜视度数过大而需二次手术。而Foster缝线技术能够使移位的肌肉作用力方向更接近外直肌的生理力学方向, 手术效果有所提高[17]。MRI也证实了该效果[18]。随后越来越多学者将Foster缝线技术应用于垂直肌转位术并取得了良好效果[19-20]。有研究者提出拮抗肌的放松与增强外展同样重要,联合拮抗肌减弱可将手术效果提高[21-22]。因此在治疗斜视度过大却无法增加拮抗肌手术量时,可选择通过Foster缝线以减少患者手术次数,提高手术成功率。
本研究患者均为完全性麻痹性内斜视,斜视角度大,被动牵拉试验存在内直肌的挛缩。故选用拮抗肌减弱(保留睫状血管)术联合直肌联结术或改良垂直肌转位术进行治疗。两组患者术后斜视度均较术前明显减少,部分患者恢复一定三级视功能,末次随访时两组间术后斜视度无明显差异,表明两种手术方案均能有效治疗完全性麻痹性内斜视,与既往研究结果一致[16]。在两组患者拮抗肌后退量无差异的同时,转位组术后外展麻痹改善程度优于联结术,提示改良部分直肌转位术较联结术更利于改善患者外展麻痹,而非通过拮抗肌的超常量后徙减少限制以改善患者外展功能。这与其他研究者基本结果一致[9,19-20]。
转位组患者术后1wk与末次随访比较斜视度略有差异,考虑原因为患者全身麻醉下手术治疗,术者根据经验确定拮抗肌后退量,改良部分直肌转位术可明显增加患者外展功能,因而部分患者出现斜视过矫,提示我们采用该术式时需酌情减少拮抗肌后退量。末次随访两组的治愈率基本相同,但均存在部分患者斜视度回退,这与早期报道的麻痹性内斜视轻度过矫远期效果更佳一致[23]。两组患者手术时长基本相同,操作难易度相似,术者可根据具体情况选择。此外所有患者术中均保留拮抗肌睫状血管后未发现术后眼前节缺血,这与既往报道在显微操作及保留睫状血管等操作后仍有眼前节缺血的发生欠一致[12-14,16],考虑可能由于病例数较少且所有患者术后使用激素眼液点眼及继续服用既往改善循环药物相关,在今后的治疗中还应谨慎操作,可分期手术或肉毒素内直肌注射后手术[24],减少相关并发症的发生。
总而言之,两种治疗方案均能有效治疗完全性麻痹性内斜视,改良部分直肌转位术更利于改善患眼外展受限程度,可用于重度外展神经麻痹患者。遗憾的是本研究样本量较小,无法根据患者的发病时间、斜视度数等给予对应的拮抗肌后退量,其之间量效关系仍需要进一步研究。此外,由于为回顾性研究,未涉及上直肌转位术[25-26]、无肌肉劈开和断腱的垂直肌腱转位术(Nishida术)[27],其与直肌联结及改良直肌转位术的临床疗效比较仍需进一步研究。
