3D打印导板辅助治疗高血压脑出血手术患者的效果观察及围术期护理
2023-02-13田晓玲朱婷婷齐洺玉王洪岩张海涛李承龙
田晓玲,朱婷婷,王 静,吴 敏,齐洺玉,王洪岩,张海涛,李承龙
(滨州医学院附属医院 山东滨州256603)
高血压脑出血是由于颅内小动脉在血压突然波动时发生破裂,血液进入脑实质或脑室内导致的自发性颅内出血,该病发病率、致残率、病死率均较高[1-2]。3D打印技术是利用医学数字成像和通信(DICOM)将头颅CT扫描数据传入Mimics17.0软件构建3D建模,为患者建立血肿腔及额部头皮三维模型,模拟穿刺通道,同时分析出穿刺通道与周围组织以及血管的关系,设计最合适准确的进针点和穿刺针道[3],使用3D打印机激光逐层打印导板并与患者颅脑CT胶片进行比对。近年来,3D打印技术逐渐应用于神经外科颅脑手术,该技术以CT或MRI扫描获得的数据为基础,利用数字化设计和3D打印技术研制个体化导板[4-5],实现了术前定位,解决了个体化、精准化、微创化手术治疗的难题[6-7],有效提高手术质量。我院开展的3D打印技术具有定位准确,操作方便的优势,将其应用于脑出血穿刺治疗过程中,采取有效的精细化围术期护理措施,促进患者康复。本研究探讨3D打印导板辅助治疗高血压脑出血手术患者的效果及围术期护理对策。现报告如下。
1 资料与方法
1.1 临床资料 选取2017年5月1日~2019年4月30日我院收治的159例高血压脑出血手术患者。纳入标准:①经颅脑CT或MRI检查确诊高血压脑出血疾病;②签署知情同意书;③住院时间≥48 h。排除标准:①入院前存在其他部位感染;②自动出院及死亡患者[8]。依据是否行3D打印辅助微创治疗将患者分为观察组(行3D打印手术)78例和对照组(行常规手术)81例。观察组男46例、女32例,年龄38~87(60.60±10.85)岁;GCS评分6~15(11.06±2.80)分;出血量12~45(31.54±4.75)ml;出血部位:基底节53例,其他25例。对照组男47例、女34例,年龄38~80(58.01±11.96)岁;GCS评分3~15(9.57±4.21)分;出血量12~42(30.96±5.82)ml;出血部位:基底节48例,其他33例。两组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理原则。
1.2 方法 对照组行CT平扫定位穿刺治疗和常规护理。观察组行3D打印导板定位技术治疗及相应护理。
1.2.1 3D打印导板辅助治疗 科主任任组长,成立3D打印实验室,实验室小组成员包括医疗组长、护士长、工作10年以上神经外科医生、主管护师、电脑技术人员。通过CT数据确定血肿情况,采用3D打印制作血肿精准定位导板,指引选择最佳的手术穿刺点;术前制订详细手术方案,使手术操作更精细,尽量减少术中附加损伤,保护脑的重要功能区,工作10年以上医生完成手术。查阅相关文献制成高血压脑出血手术患者信息统计表和3D打印高血压脑出血手术患者信息统计表。由护士收集研究对象相关资料,如入院日期、性别、年龄、住院时间、住院费用、GCS评分、手术时间、术后引流管留置时间及溶凝治疗次数、脑脊液检验情况。护士积极配合医生,给予患者个性化围术期护理,术前护理评估和干预。术中患者取仰卧位,将3D导板置于术区,标记穿刺点后取下,术区铺消毒巾,多功能电钻钻开颅骨,建立血肿腔穿刺的针道[9],再次将3D导板与面部结构进行贴合并固定,将抗反流引流装置穿入血肿腔,至术前测量深度成功后抽出瘀血,外接脑室引流管引流,术中医护积极配合。术后加强血肿腔引流管和并发症护理。
1.2.2 3D打印护理对策 ①术前护理评估与干预。a.高血压脑出血患者起病急、病情危重,患者及家属易产生恐惧、焦虑心理,加之对3D打印手术知识缺乏了解,不利于患者病情稳定及控制。术前给予心理评估,采用情志护理模式指导患者及家属正确面对疾病,通过播放3D模型模拟手术方式视频,借助模型向患者及家属讲解3D打印技术相关优势及护理要点[10],使患者和家属能够直观、形象地认识疾病和手术过程,减轻负性情绪,增强安全感,这与张丽娟等[4]主张的个体化、精细化护理观点一致。b.术前皮肤准备是预防手术感染的第一道屏障。头部备皮,应用无菌皂液联合2%葡萄糖酸氯己定醇清洁、消毒皮肤,缩短术前皮肤准备时间。术前护理人员陪同患者行颅脑CT检查,上传精确的原始数据并积极准备,配合制作患者面部实体模型,模拟手术步骤,熟悉个体化3D打印手术辅助用具的使用方法和实体模型的佩戴方法,有助于真实手术时医护高效高质配合。c.警惕患者出现颅内压增高、脑疝、颅内再出血症状,如头痛、呕吐、躁动不安、意识障碍等。根据患者不同症状进行个性化护理干预[11],为手术创造条件。因颅内高压呕吐的昏迷患者应遵医嘱予以脱水降颅压,同时清除呼吸道分泌物,防止呕吐物误吸导致窒息;意识清醒患者,可适当抬高床头15°~30°,严格卧床,有利颅内静脉回流以降低颅内压;高血压患者给予降压药物或微量泵泵入硝普钠,控制血压(120~160)/(80~100)mm Hg(1 mm Hg=0.133 kPa);头痛剧烈、烦躁不安的患者,根据疼痛评分严格遵医嘱应用镇静、镇痛药物,严密观察患者呼吸情况,避免药物过量导致呼吸抑制而危及生命。②术中护理配合。为缩短手术时间,降低手术对脑功能的影响,术中护理配合至关重要。①巡回护士协助医生为患者取合适体位,红霉素眼膏涂于眼睑处保护眼睛,对于躁动患者使用约束带约束四肢,必要时给予镇静药物。②器械护士备齐锥颅包、多功能电钻、定制的3D打印实体面具等,精确安放3D面部实体模型,与手术医生共同标记穿刺点,穿刺时护士协助固定头部,以防3D打印手术导板与固定的骨性标志贴合不紧密,导致穿刺偏差,但切忌用力过猛导致皮肤破损造成术区污染。③密切观察患者生命体征变化,特别是呼吸和血氧变化。④术后加强血肿腔引流管管理。3D打印手术精准穿刺血肿腔,术后行尿激酶溶凝时联合头位变动法有助于血肿充分溶解与引流,高效的引流可以使脑内血肿在短期内明显清除或减少,促进患者脑功能恢复[7]。术后引流管护理非常关键,应注意以下情况:a.定期由近端向远端挤捏引流管,若血肿腔引流管堵塞,引流界面看不到脉冲式波动,及时通知医生,协助医生将尿激酶注入血肿腔,于引流装置三通操作孔进行,严格无菌原则,严防医源性感染。夹闭引流管期间患者头部侧卧、平卧交替,每5~10 min更换1次,同时注意观察患者意识、瞳孔、生命体征变化,夹管1 h后继续观察引流情况[12-13]。b.引流管高度随患者体位变动而调整,避免引流过快、过多导致颅压过低,引起脑疝。c.术后无菌纱布包扎引流管连接处,保持引流管各接头的无菌、紧密性及引流管通畅性,避免脱管意外发生。d.搬运患者时注意夹闭引流管,以防引出的血液回流导致颅内感染。
1.3 评价指标 ①比较两组住院天数、住院费用。②比较两组引流管留置天数、尿激酶溶凝次数。③比较两组颅内感染发生率。参考《医院感染诊断标准》[14]判定颅内感染:体温>38 ℃;患者出现颅内高压、脑膜刺激征临床表现或颅脑影像学指征;外周血白细胞计数>10×109/L;脑脊液白细胞总数>500×106/L,多核细胞>80%,蛋白细胞<0.45 g/L;脑脊液细菌培养呈阳性。

2 结果
2.1 两组住院天数、住院费用比较 见表1。

表1 两组住院天数、住院费用比较
2.2 两组引流管留置天数、尿激酶溶凝次数比较 见表2。
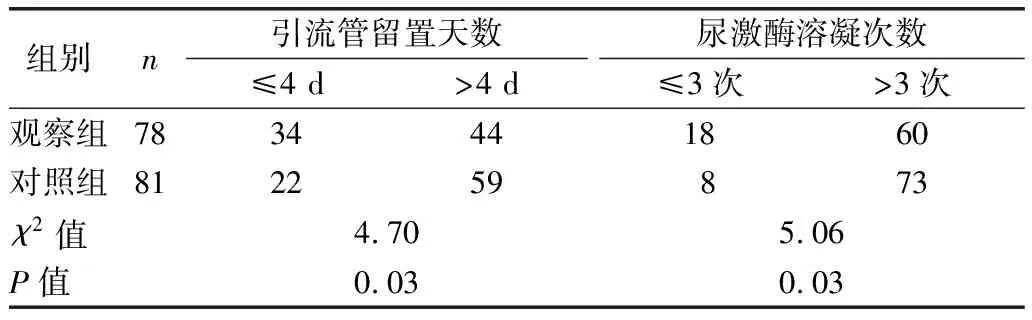
表2 两组引流管留置天数、尿激酶溶凝次数比较(例)
2.3 两组颅内感染发生率比较 对照组颅内感染发生率为7.41%(6/81),观察组颅内感染发生率为5.13%(4/78),两组比较差异无统计学意义(χ2=0.35,P=0.554)。
3 讨论
高血压脑出血多因长期高血压引起血管淀粉样变性、弹力降低、脆性增加,血压突然波动时导致破裂出血,主要表现为患者出血部位对侧肢体偏瘫或偏身感觉障碍等神经功能缺失的临床症状[15-16],如头痛、呕吐甚至偏瘫、失语等,具有发病突然、病程进展快、病死率高等特点,尽早手术对保护患者脑功能非常关键。目前有开颅脑内血肿清除术及微创脑内血肿穿刺引流术两种方法,近年来微创、精准、个体化医疗理念逐步发展,成为手术治疗高血压脑出血的方向和目标[17]。微创血肿穿刺引流术简单、安全、快速、损伤小,在临床应用越来越广泛[2]。我院积极开展的3D打印导板微创穿刺治疗脑出血效果较好,利用3D打印技术在院或远程定制3D打印人工导板,可以缩小不同医院设备差距或不同医生之间存在的操作技术差异,实现个体化、定制化。
本研究利用3D打印技术,能够在面部模型的实体下将引流管精准放入设定位置,提高穿刺准确率,血肿清除率。吴敏等[18]指出,术后引流管留置天数、尿激酶溶凝次数与住院时间、住院费用具有一定的相关性。脑室引流装置精准放置,血肿清除率提高,可以有效减少引流管留置天数和尿激酶溶凝次数,患者快速康复,住院时间缩短,住院费用减少。另外,两组颅内感染发生率比较差异无统计学意义(P=0.554),说明3D打印辅助治疗脑出血,血肿腔穿刺精准,不仅减少引流管留置时间与尿激酶融凝次数,且没有明显增加患者颅内感染的发生。
综上所述,3D打印技术治疗高血压脑出血能够精准清除颅内血肿,具有创伤小、花费少、恢复快、并发症少等优势。随着现代临床医疗新技术的飞速发展,要求护理人员必须具备专业的理论知识及熟练的护理操作技能。围术期护理团队的精准配合使患者了解疾病相关知识及手术过程,可以积极配合治疗护理工作,能够有效改善患者预后,加快康复。
