1.8 mm 透明角膜切口超声乳化治疗对白内障患者临床疗效、泪膜及眼表变化的影响
2023-02-06崔章强
崔章强,刘 林
(1.铜川眼科医院眼科;2.铜川五官医院眼科,陕西铜川 727100)
白内障是指晶状体混浊导致的一系列视觉障碍,以老年性白内障最为常见[1]。各种因素均可导致白内障的形成,如老化、代谢异常、外伤、局部营养障碍等,促使晶状体透明度降低,阻碍光线进入眼内,从而影响患者视力[2]。该病主要表现为视力下降,且病情发展到一定阶段则会引起青光眼、晶状体过敏性眼内炎等其他并发症,严重者可导致不可逆转的永久性失明[3]。而临床一般采用超声乳化术来治疗白内障,随着医学技术的不断发展,该手术在技巧、器械和性能等多方面都得到了迅猛的发展。超声乳化术是利用超声波将浑浊的晶体核和皮质粉碎后通过角鼓膜切口完整吸出,在保留后囊膜的前提下植入人工晶体,该手术切口较小,患者视力恢复快[4]。近些年,超声乳化术对于治疗白内障的作用不断被报道,但有部分患者表明在术后会出现有眼部异物感或干涩等情况,推测可能与手术切口大小有着密切联系[5]。目前,临床采用的超声乳化术主要是1.8 mm 和3.0 mm 切口,相较于传统的小切口,其具有切口愈合快、视力恢复快、术后反应轻的特点。3.0 mm切口的超声乳化术极大缩短了手术时间,最大程度降低术后并发症的发生率。而相比于3.0 mm 的切口,1.8 mm 切口的超声乳化术在手术切口上得到改进,有效降低手术对患者的损伤;同时显著减少手术散光源性的情况发生,改善患者预后,但对手术操作人员有一定的技术要求。本研究旨在分析1.8 mm 透明角膜切口超声乳化治疗对白内障患者临床疗效、泪膜及眼表变化的影响,现报道如下。
1 资料与方法
1.1 一般资料选取2020 年2 月至2022 年2 月铜川眼科医院收治的白内障患者91 例(91 眼),按照切口长度不同分为对照组(3.0 mm,44 例)和观察组(1.8 mm,47 例)。对照组患者中男性21 例,女性23 例;年龄45~79 岁,平均年龄(62.19±6.57)岁。观察组患者中男性25 例,女性22 例;年龄47~78 岁,平均年龄(64.04±5.23)岁。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经过铜川眼科医院医学伦理委员会审批通过。纳入标准:①符合《眼科》中关于白内障的诊断标准,按照Locs 分级法晶状体核硬度为Ⅱ~Ⅳ级[6];②无意识障碍患者;③单眼发病者。排除标准:①麻醉禁忌证;②有严重的精神、心理疾病者;③不能配合完成研究者;④既往有内眼手术、眼外伤等患者。
1.2 手术方法术前密切监测患者各项常规指标,同时需对患者的眼部基本情况、有无眼部感染性病灶做精确的检查,对人工晶体度数等情况做精确的测算。若患者有高血压、糖尿病等基础疾病,则需将患者的血压、血糖控制到正常水平。且在术前3 d 内,在患者眼部点抗生素滴眼液,如左氧氟沙星滴眼液(苏州工业园区天龙制药有限公司,国药准字H20173405,规格:24.4 mg),能有效避免术后发生眼内感染。在术前责任护士需对患者耐心讲解手术过程及术中的注意事项,避免咳嗽、突然扭动头部等情况发生。在行手术时嘱患者采取仰卧位,责任护士需给患者手术眼做标记,常规消毒后需充分冲洗结膜囊,散瞳后给予表面麻醉,手术助手进行眼部皮肤睑缘睫毛部位的消毒及无菌巾的贴敷。对照组:上述准备工作完成后在角膜缘作3.0 mm 左右的主切口,在晶体部位做圆形撕囊,用生理盐水把囊膜与晶体核分离,使用超声乳化仪(苏州六六视觉科技股份有限公司,国械注准20143161897,型号:YD10)打碎晶体核,待晶状体皮质呈乳泥状后,吸出眼球外。采用可折叠的人工晶体,将人工晶体完整植入3.0 mm 的主切口内。术后两组均采用妥布霉素地塞米松滴眼液(杭州国光药业股份有限公司,国药准字H20073641,规格:15 mg)滴眼,6~7 h/次,1~2 滴/次,3~4次/d,术后2 周内使用。同时可采用托吡卡胺滴眼液(山东博士伦福瑞达制药有限公司,国药准字H20023089,规格:15 mg)滴眼,1 滴/次,1~2 次/d,术后7 d 内使用,建议患者睡前使用。观察组:上述准备工作完成后后在角膜缘做1.8 mm 左右的主切口,同时在角膜缘部位做侧切口,在晶体前表面做4.5~5.5 mm 的圆形撕囊,待囊膜撕开后,把囊膜与晶体核用生理盐水分离,采用超声乳化仪(苏州六六视觉科技股份有限公司,国械注准20143161897,型号:YD10)打碎晶体核,待晶状体皮质呈乳泥状后,吸出眼球外。将人工晶体完整植入1.8 mm 的主切口内,采用可折叠的人工晶体,在眼球内展开后可清理残余的皮质、核块碎屑等,行水密封闭切口。术后当天佩戴眼罩,责任护士需嘱咐患者避免用手按揉眼睛,避免受外力碰击,在1 周内避免用眼过度,少看电视、杂志等,以免造成眼部疲劳,影响恢复。术后2 个月内避免过度低头和剧烈运动,饮食以清淡食物为主,不宜吃辛辣、油腻食物。若术后发生眼睛酸胀、疼痛等不适症状,及时就医。
1.3 观察指标①对比两组患者术后的主观干燥异物感(DES)。询问患者术后的临床症状进行相对应的评分,主要包括异物感、视疲劳、烧灼感等;0 分为无症状,1 分为偶有症状,2 分为间断或轻微症状,3 分为症状明显且持续发作。②对比两组患者泪液分泌试验(SIT)。应用5 mm×35 mm 的41 号Whatman 滤纸,将一端反折5 mm 放置在下睑结膜囊中外1/3 处,剩下一端则保持下垂状态,嘱患者闭眼,5 min 后将滤纸取出,随后测量浸湿长度(mm)。③对比两组泪膜破裂时间(BUT)。要求室内无风,将1%荧光素钠溶液滴于患者结膜囊内,通过裂隙灯钴蓝光观察患者眨眼后的情况,测量第1 个自最后1 次瞬目后睁开眼到角膜处黑斑出现时间,记录3 次后取平均值。④对比两组患者角膜荧光素染色检查(CFS)。继续观察患者裂隙灯钴蓝光下的角膜情况,分为颞下、颞上、鼻下和鼻上4 个象限。记录各个部位是否有荧光素染色,总分12 分,0 分表示均无着染,1 分表示呈现点状染,2 分表示小片状染色,3 分则显示块状染色。⑤对比两组患者临床疗效。疗效评判标准[7]:显效为术后21 d 患者视力均较术前有显著提高,眼压较术前显著降低,且术后21 d 各项检查均正常;有效为术后21 d 患者视力均较术前稍有改善,眼压较术前稍有降低,且术后21 d 各项检查趋于正常;无效为患者病情无明显变化。总有效率=(显效+有效)例数/总例数×100%。
1.4 统计学分析所有数据应用SPSS 21.0 统计学软件分析。计量资料以() 表示,采用t检验;计数资料以[例(%)]表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者DES 评分比较观察组患者术后3 d、7 d、14 d、21 d 的DES 评分均低于对照组,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者DES 评分比较(分,)

表1 两组患者DES 评分比较(分,)
注:同组间与术前比较,*P<0.05。DES:主观干燥异物感。
2.2 两组患者SIT 情况比较观察组患者术后3 d、7 d、14 d、21 d 的SIT 均低于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者SIT 情况比较(mm/5 min,)

表2 两组患者SIT 情况比较(mm/5 min,)
注:同组间与术前比较,*P<0.05。SIT:泪液分泌试验。
2.3 两组患者BUT 读数比较观察组患者术后3 d、7 d、14 d、21 d 的BUT 均大于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者BUT 读数比较(S,)
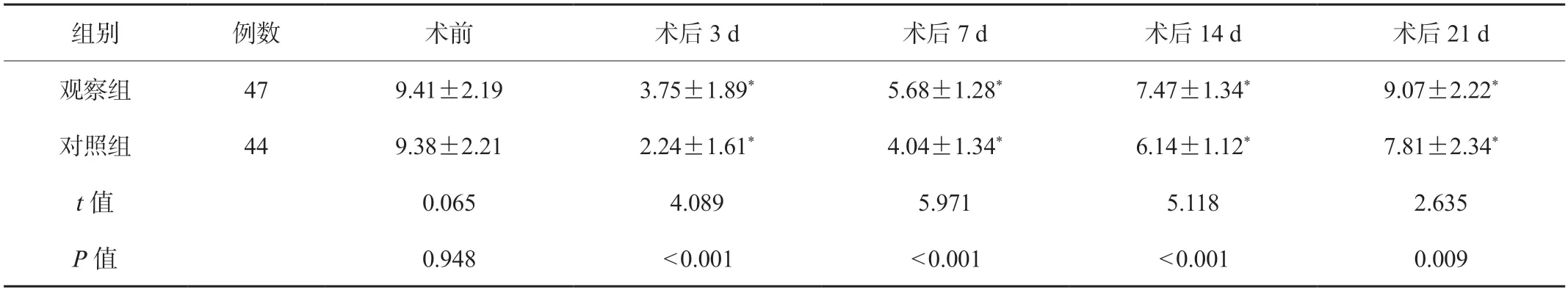
表3 两组患者BUT 读数比较(S,)
注:同组间与术前比较,*P<0.05。BUT:泪膜破裂时间。
2.4 两组患者CFS 评分比较观察组患者术后3 d、7 d、14 d、21 d 的CFS 评分均低于对照组,差异均有统计学意义(均P<0.05),见表4。
表4 两组患者CFS 评分比较(分,)

表4 两组患者CFS 评分比较(分,)
注:同组间与术前比较,*P<0.05。CFS:角膜荧光素染色检查。
2.5 两组患者临床疗效比较观察组患者的总有效率高于对照组,差异有统计学意义(P<0.05),见表5。
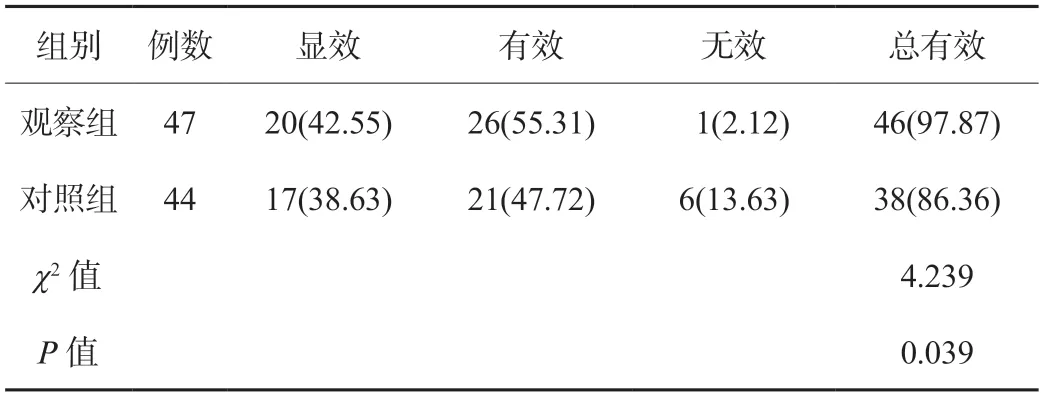
表5 两组患者临床疗效比较[例(%)]
3 讨论
白内障早期不会对患者视力造成较大影响,所以多数患者无法察觉,但随着疾病的发展,逐渐导致患者视力减退,且部分患者表示患病期间常出现眼前固定性黑点,影响患者的日常生活[8]。以往研究表明,白内障是全球第1 位致盲眼病,其发病率也随着年龄的增加而逐年增高[9]。随着医学技术的进步,超声乳化术对于白内障的治疗在我国得到了广泛的开展,其具有手术时间短、切口小等优点。但超声乳化术是一种有创的手术方式,需要将超乳探头伸入术眼角膜的小切口内,从而击碎浑浊的晶状体和皮质,在此过程中,会对患者的泪膜和眼表产生一定的刺激,严重影响了手术的治疗效果,且延长患者恢复的时间[10]。因此,对于手术切口的改良是降低手术刺激和改善患者预后的关键。有研究表明,与切口为3.0 mm 的传统超声乳化术相比,1.8 mm 透明角膜切口超声乳化术则减小了手术的切口,显著降低了手术源性散光的发生率,最大限度地降低了手术对于患者的损伤,但相关报道较少[11]。故本研究旨在分析1.8 mm 透明角膜切口超声乳化治疗对白内障患者泪膜及眼表变化的影响。
泪膜属于角膜表面的泪液组织,主要功能是保持眼睛处于保湿的状态,起到润滑结膜囊、使眼睑开闭自如的作用,部分存在干眼症的人群表示眨眼有异物感,说明其泪膜不完整或缺少润滑剂[12]。同时泪膜的脂质层产生油膜,防止水液层蒸发较快,可以有效缓解眼干的症状。本次研究结果表明,观察组患者术后DES 及CFS 评分均低于对照组,且术后的BUT 大于对照组,说明1.8 mm 透明角膜切口较3.0 mm 切口更能显著提高患者术后的舒适程度,帮助患者早日康复。推测原因在于手术产生的组织水肿和炎症反应、术后的眼部用药等相关因素会影响泪膜的稳定性,而结膜杯状细胞分泌的黏蛋白是维持泪膜稳定性的重要因素,手术切口较小,能够显著减少对杯状细胞的损伤程度,从而延长泪膜破裂时间,降低患者不适程度。以往研究表明,在超声乳化手术操作时也会对三叉神经的感觉支造成一定程度的损伤,导致角膜感觉和弯曲度的改变,促使泪膜界面张力发生改变、平衡遭到破坏[13]。而本次研究结果表明,观察组患者术后的SIT 低于对照组,说明1.8 mm 切口较3.0 mm 切口较大的减少了对神经的损坏,从而降低手术对患者产生的影响。本次结果显示,观察组总疗效高于对照组,也间接证实了1.8 mm 透明角膜切口超声乳化治疗对白内障患者临床疗效显著,对泪膜及眼表变化的影响较小。
综上所述,对比传统的3.0 mm 切口,1.8 mm 透明角膜切口超声乳化术效果更加显著,有效减少患者的不适症状,促进患者康复。
