股骨颈基底型骨折的诊治进展
2023-02-01杨大威
杨大威
哈尔滨医科大学附属第四医院骨科,哈尔滨 150000
股骨颈基底型骨折又称Basicervical骨折(Basicevical fractures of the proximal femur),是一种骨折线顺着股骨颈基底部走行的特殊股骨颈骨折,常发生于受低能量损伤的骨质疏松的老年患者和受高能量损伤的年轻患者[1-3],约占所有髋部骨折的3.6%[4],文献报道近年来有逐渐增加的趋势[5-8]。随着医疗水平的发展,人类平均寿命逐渐增加,然而股骨颈基底型骨折治疗失败率却始终处于一个较高水平。有学者[9]综合分析既往文献,整体失败率约为5%,更有文献[10]报道应用头髓内钉(cephalomedullary nail,CMN)治疗该型骨折失败率竟高达55%。因其治疗后较高的失败率间接导致较高的致死率和致残率,目前该型骨折越来越受到医学界的重视。
1 股骨颈基底型骨折解剖学和生物力学特点
由于股骨颈基底型骨折的骨折线位置正好位于股骨颈基底部的转子间线交界处,早期对其分类分型均不明确,Evans分类、Evans-Jensen分类、Boyd-Griffin等均未将其明确指出。2007版本AO/OTA分型将其列为31B2.1,2018版本AO/OTA分型进一步完善,将其列为31B3。
在解剖学上,由于其骨折线走行的特殊性,其属于囊内还是囊外骨折[11]仍存在争议,从髋关节前面观其骨折线位于关节囊内,而后面观其骨折线位于关节囊外。其特点包括:(1)是一种两部分简单骨折;(2)具有完整的小转子;(3)小转子位于内侧骨折线的穿出点下缘,小转子未受骨折线累及;(4)具有完整的外侧壁;(5)外侧骨折线的穿出点紧靠大转子的近侧但不累及大转子。
在生物力学上,股骨颈基底部属于股骨颈和干骺端的交界处,刚好是皮质骨和松质骨的转换区,近端的股骨颈较细小,由坚硬的皮质骨构成;远侧的转子间部位较粗大,含有丰富的松质骨,而皮质骨较为薄弱,即骨折线两端骨质的软硬、直径的大小均不对等。因此,股骨颈基底型骨折类似高位转子间骨折。正是由于股骨颈基底型骨折这种先天的不稳定特征(尤其是旋转和轴向)[12-13],对骨折的复位和内固定要求较高。Su等[14]建议该种类型骨折的治疗可以参考不稳定型股骨转子间骨折。见图1。
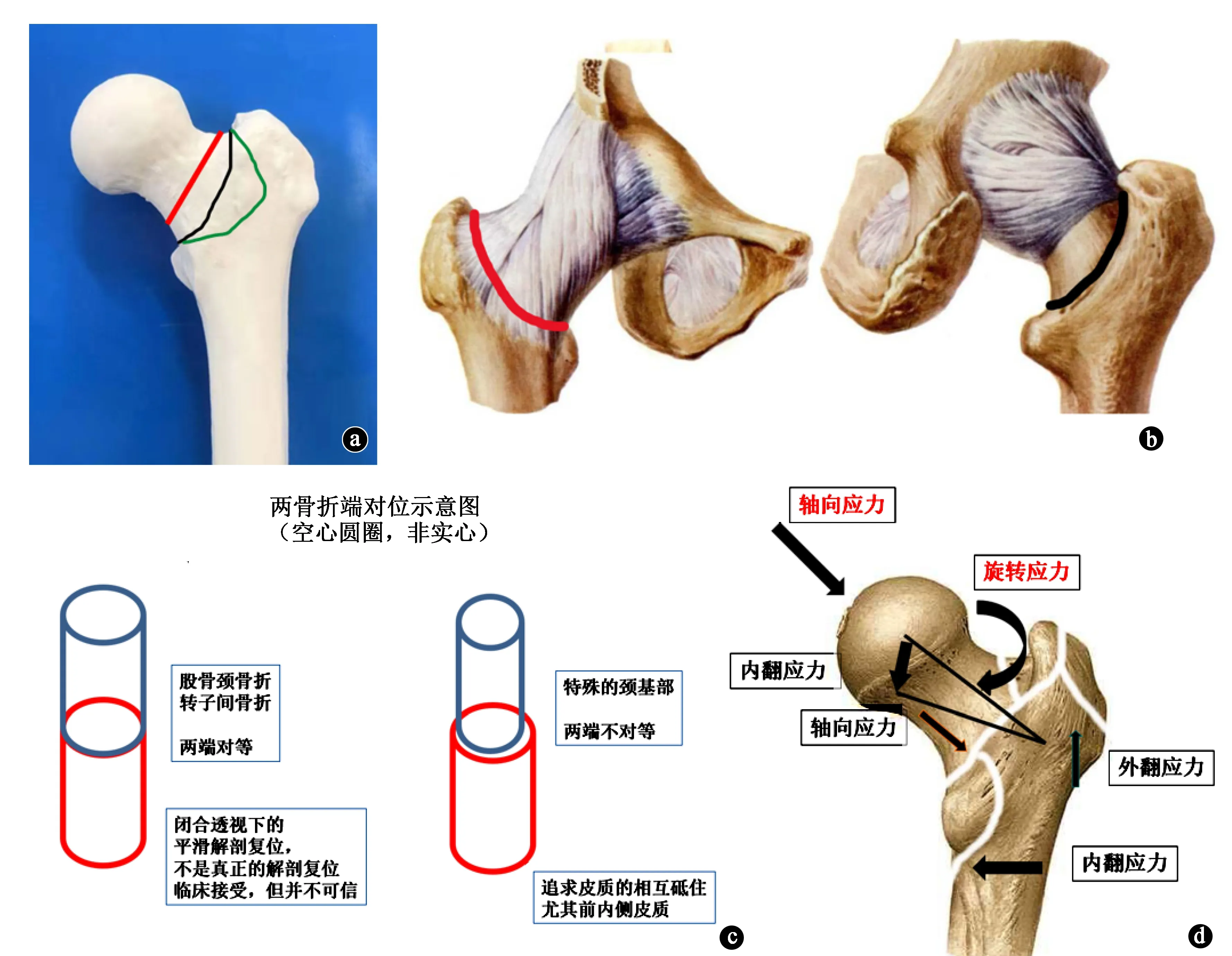
图1 股骨颈基底型骨折示意图。a.红线代表典型的股骨颈基底型骨折的骨折线走行,黑线和绿线代表变异的股骨颈基底型骨折骨折线走行;b.左侧为髋关节关节囊正视图,红线代表股骨颈基底型骨折前方骨折线走行,前方骨折线位于关节囊内;右侧为髋关节关节囊后视图,黑线代表股骨颈基底型骨折后方骨折线走行,后方骨折线位于关节囊外;c.左侧为股骨颈及股骨转子间骨折的骨折两端对位示意图,右侧为股骨颈基底型骨折两端对位示意图;d.股骨近端生物力学分析图
2 股骨颈基底型骨折的诊断标准
股骨颈基底型骨折由于其骨折线走行的特殊性,在一般的髋关节X线正位片上可能很难作出明确诊断。有文献[6,15]指出加做髋关节X线侧位片可以有效提高诊断的准确率,鉴于部分患者因为疼痛剧烈难以摆出正确的体位进行髋关节X线侧位摄片,针对这种情况,为进一步了解骨折线的具体走行,行髋关节薄层CT或者三维CT是提高该型骨折诊断率的重要手段。见图2。
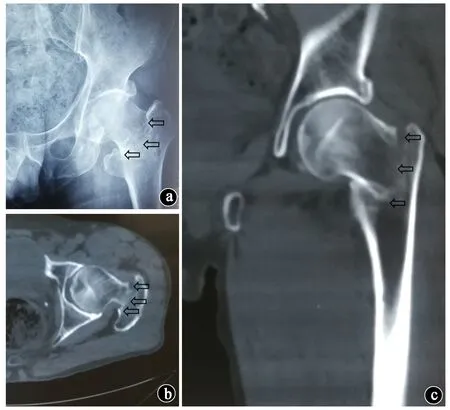
图2 患者男性,64岁,摔倒致左侧股骨颈基底型骨折。a.X线正位片,黑色箭头指示骨折线走行;b.CT轴位片,黑色箭头指示骨折线走行;c.CT冠状位片,黑色箭头指示骨折线走行
3 股骨颈基底型骨折的治疗方式
关于股骨颈基底型骨折的治疗方案,主要分为非手术治疗和手术治疗。非手术治疗的方法主要包括患肢固定、骨牵引和中药疗法等。由于股骨颈基底型骨折的生物力学特点与转子间骨折相似,手术治疗和经典的股骨颈骨折存在一定差异[16],但和股骨转子间骨折的治疗方案类似,手术治疗主要包括外固定架、松质骨空心螺钉(cannulated compression screws,CCS)、股骨颈系统(femoral neck system,FNS)、动力髋螺钉(dynamic hip screw,DHS)、Gamma钉、CMN、股骨近端髓内钉(proximal femoral nail,PFN)、抗旋型股骨近端髓内钉(proximal femoral nail antirotation,PFNA)、PFNA外加防旋螺钉,联合加压交锁髓内钉系统(intertrochanteric antegrade nailing system,Inter Tan)以及股骨近端仿生髓内钉系统(proximal femur bionic nail,PFBN)等[13,17-20]。
3.1非手术治疗 非手术治疗主要包括患肢固定、骨牵引和中药疗法等,由于患者对手术普遍具有恐惧心理,使得他们对非手术治疗乐意接受,但是非手术治疗后短缩畸形、内翻畸形及骨不连、压疮、泌尿系统感染、下肢深静脉血栓形成、坠积性肺炎、肌肉失用性萎缩等并发症发生率明显增高。尤其是下肢深静脉血栓,栓子一旦脱落会形成肺栓塞,致死性和危险性均非常高。罗玉明等[21]普遍认为非手术治疗股骨转子间骨折临床效果欠佳,疗效不满意,难以达到患者期望。结合现有文献[13,22]分析,对股骨颈基底型骨折采取手术治疗并在术后早期进行功能锻炼已成为该型骨折治疗的指导方针。
3.2手术治疗
3.2.1外固定架:外固定架用于股骨颈基底型骨折临床上较为少见。2007年,Boghdady和Shalaby[23]对40例采用单边AO外固定器治疗的老年股骨颈基底型骨折的患者进行回顾性分析,发现有13例发生浅针道感染,6例出现内翻愈合,1例在移除外固定器后出现自发性同侧股骨颈骨折。外固定架治疗在术中出血量、手术时间方面具有一定优势,患者术后亦可对周围功能良好关节进行早期活动,但是术后感染的发生率普遍较其他内固定治疗高。此外,该治疗方式还存在术后护理困难和疼痛等诸多难题。除不能耐受内固定或者关节置换手术的患者,一般不建议行外固定架治疗。
3.2.2内固定:内固定包括髓外固定和髓内固定,均广泛运用于股骨颈基底型骨折的临床治疗。目前对股骨颈基底型骨折手术内固定治疗一般通过有限的股骨颈缩短,使骨折块间相互接触、嵌紧、压配,促进骨折端的稳定和愈合,即接受骨折的功能复位,强调内侧皮质的对合复位,追求前内侧皮质复位,相互抵住。Chang等[24]曾提出该型骨折的复位标准是:(1)Garden对线正位颈干角正常或略外展(1分);(2)Garden对线侧位成角<20°(1分);(3)内侧皮质正位对位为正性或中性支撑(1分);(4)前侧皮质侧位对位为平齐(1分)。复位等级:优(4分)、可(3分)、差(2分及以下)。
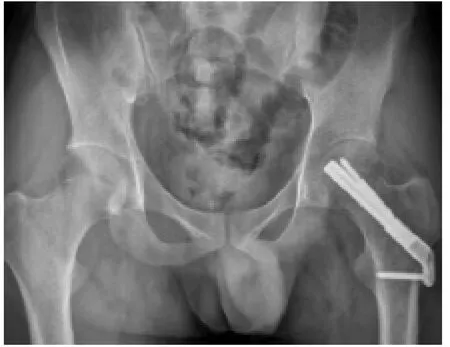
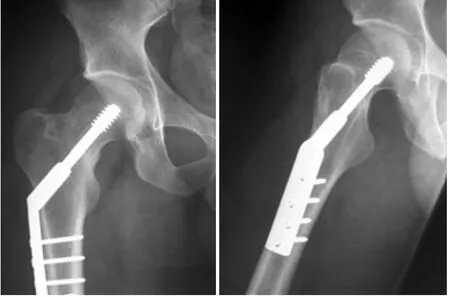
3.2.2.1髓外固定:髓外固定主要包括CCS、FNS和DHS等治疗方式。(1)松质CCS:CCS是一种借助导针进行方向指引的拉力螺钉,手术时要求在股骨头颈部放置3枚空心拉力螺钉,呈倒置等腰三角形排列,作为治疗中青年股骨颈骨折的常用手段,也曾被用于股骨颈基底型骨折。有研究[25]对90例中青年股骨颈基底型骨折患者分组进行CCS、DHS、PFN内固定治疗,结果发现CCS在切口长度、手术时间方面较其他两组表现好。但是,CCS组有更多的术后并发症如内翻塌陷、骨折不愈合,此外,还出现1例螺钉断裂。Dekhne等[26]经过研究发现,CCS治疗股骨颈基底型骨折的术后翻修率较其他髓外固定和髓内固定明显偏高,难以达到患者期望。同时,CCS还存在固定强度较弱、需要制动的时间较长等问题。鉴于CCS治疗该型骨折年轻患者术后失败率居高不下等问题,临床上不建议对股骨颈基底型骨折患者进行CCS内固定。见图3。

图3 患者女性,50岁,滑倒致右侧股骨颈基底型骨折,应用松质骨空心螺钉CCS内固定治疗,术后髋关节X线正侧位片
(2)FNS:FNS是在CCS的基础上改良出的一款新型股骨颈骨折髓外固定装置,相较于CCS,对一般的股骨颈骨折的治疗拥有固定强度高等优点。Patel 等[27]对509例平均年龄为50.8岁的患者经CCS或FNS内固定后的疗效进行分析对比,指出FNS组相比于CCS组的患者术后不易发生股骨颈缩短,骨折愈合的时间也较短,不易出现并发症,同时能获得更好的髋关节术后功能评分,但是FNS组术中出血量较多。2021年,Fan等[28]对不同Pauwels角的股骨颈骨折经不同类型的FNS内固定后效果进行有限元分析,发现当Pauwels角<60°时,单孔或双孔锁定钢板FNS治疗股骨颈骨折均可取得满意效果;当Pauwels角>70°时,双孔锁定钢板FNS比单孔锁定钢板FNS更适用于不稳定型股骨颈骨折。然而,目前尚缺乏应用FNS治疗股骨颈基底型骨折患者的大宗病例报道,关于应用FNS治疗股骨颈基底型骨折患者的疗效还有待进一步研究和观察。见图4。
FNS:股骨颈系统
(3)DHS:又名加压髋螺钉,结构组成包括阻挡钢板和拉力螺钉。DHS的工作原理在于由拉力螺钉在钉道内的滑动,从而对骨折断端起到加压作用,促进骨折端的愈合。DHS作为治疗股骨转子间骨折的常用术式,临床上也曾用于股骨颈基底型骨折,但是,DHS属于偏心性放置,在抗旋转、抗剪切方面表现不足[29-30],为此,衍生出DHS辅以防旋螺钉的治疗手段。根据2007年AO学会的建议,在DHS的基础上再加1枚防旋螺钉一度是治疗股骨颈基底型骨折的首选治疗方案。2016年Watson等[10]报道了11例股骨颈基底型骨折患者经CMN后失败率高达55%,认为DHS在该类型骨折的治疗方面优于CMN。但是该结论与Hu等[31]对32例该类型骨折患者的回顾性分析结论相违背,Hu等[31]通过术后随访发现接受CMN治疗的患者术后恢复良好。对于这一结果,学界认为是CMN手术时难度高,对术者要求高。Watson等[10]得出的结论可能是该型骨折经CMN固定术后早期下地引起的。2019年,Kim等[20]通过比较发现滑动型髋螺钉用于治疗股骨颈基底型骨折过度移位倾向较高,表明DHS治疗股骨颈基底型骨折的稳定性不如CMN。此外,有文献[32]指出DHS相对于CMN治疗股骨颈基底型骨折有更多的术中出血量,所需要的手术时间也较长。见图5。
DHS:动力髋螺钉
3.2.2.2髓内固定:髓内固定治疗通常包括Gamma钉、PFNA、Inter Tan和PFBN等内固定治疗方式。
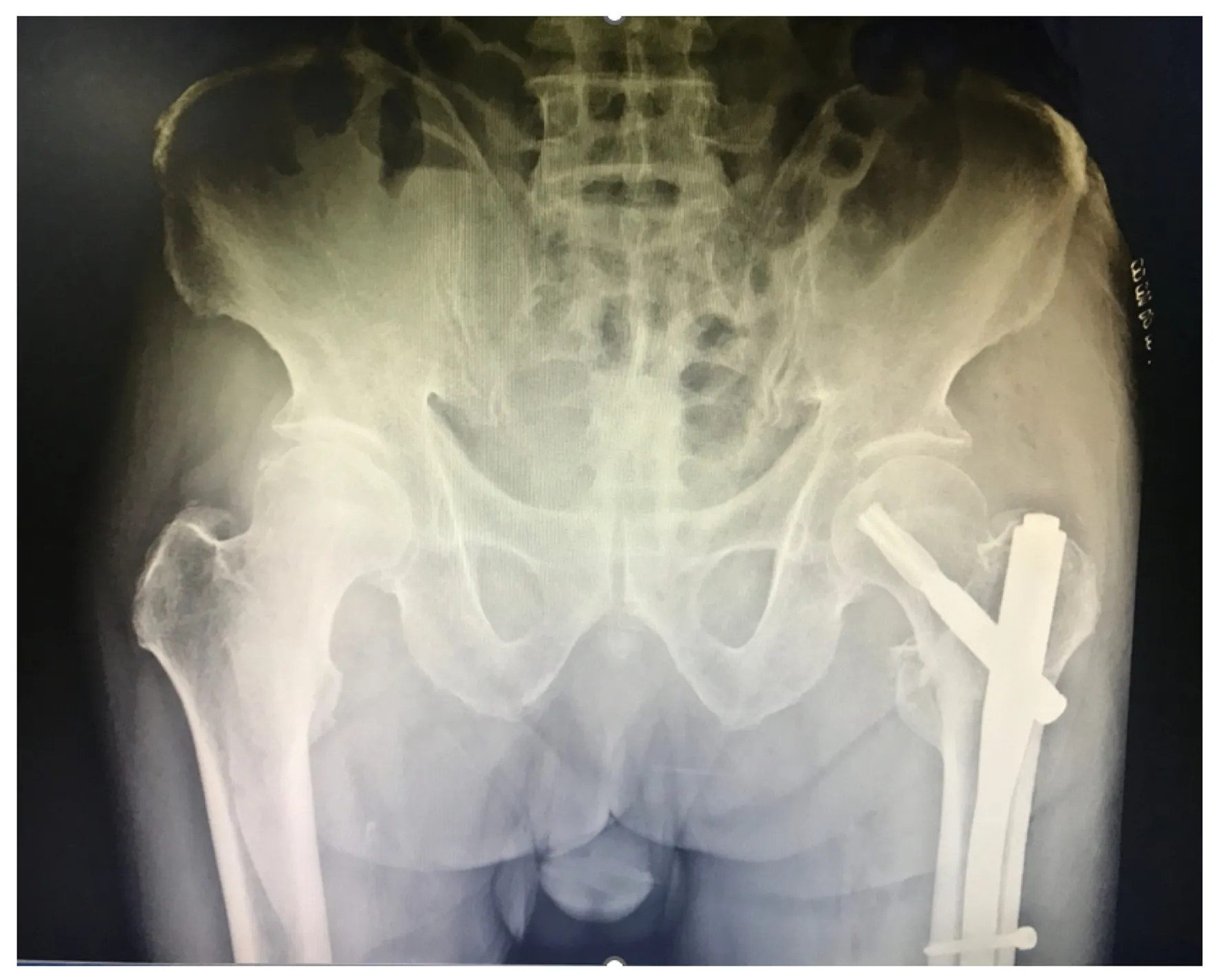
(1)Gamma钉内固定:Gamma钉作为一种髓内固定系统,包括主钉、拉力螺钉、远端横锁钉三个部分。在力臂、抗弯屈等方面较髓外固定系统表现优异,同时对于防止髋内翻的发生有良好效果。目前已经衍生至第三代Gamma钉,对比之前的Gamma钉手术时间缩短明显,同时术中出血量较少。相比于DHS,髓内钉手术切口小、术中出血少、手术时间短[33],术后并发症发生率也较低,但是Gamma钉的抗扭转特性较PFNA和Inter Tan偏弱。见图6。
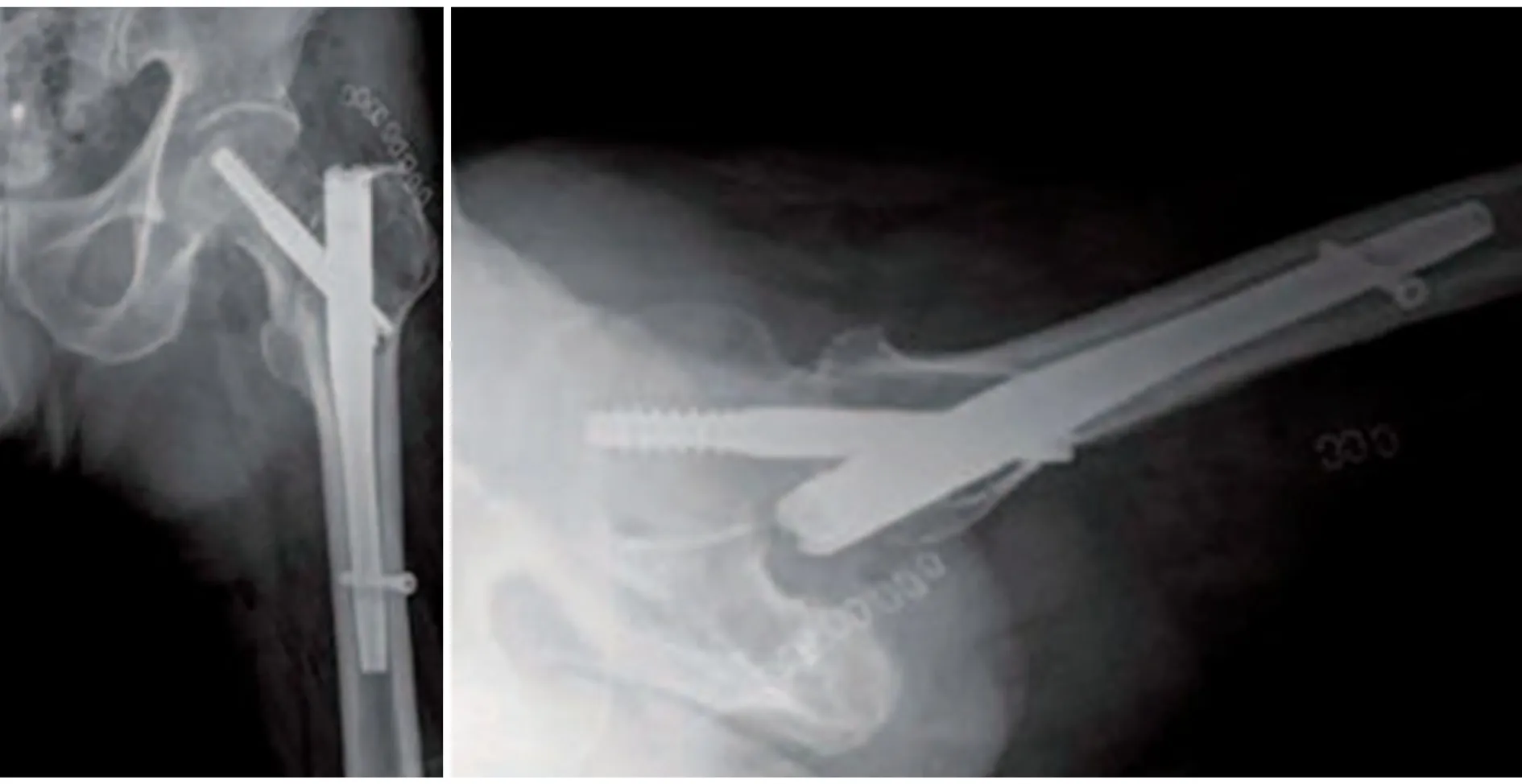
图6 患者女性,77岁,绊倒致左侧股骨颈基底型骨折,应用Gamma钉内固定治疗,术后髋关节X线正侧位片
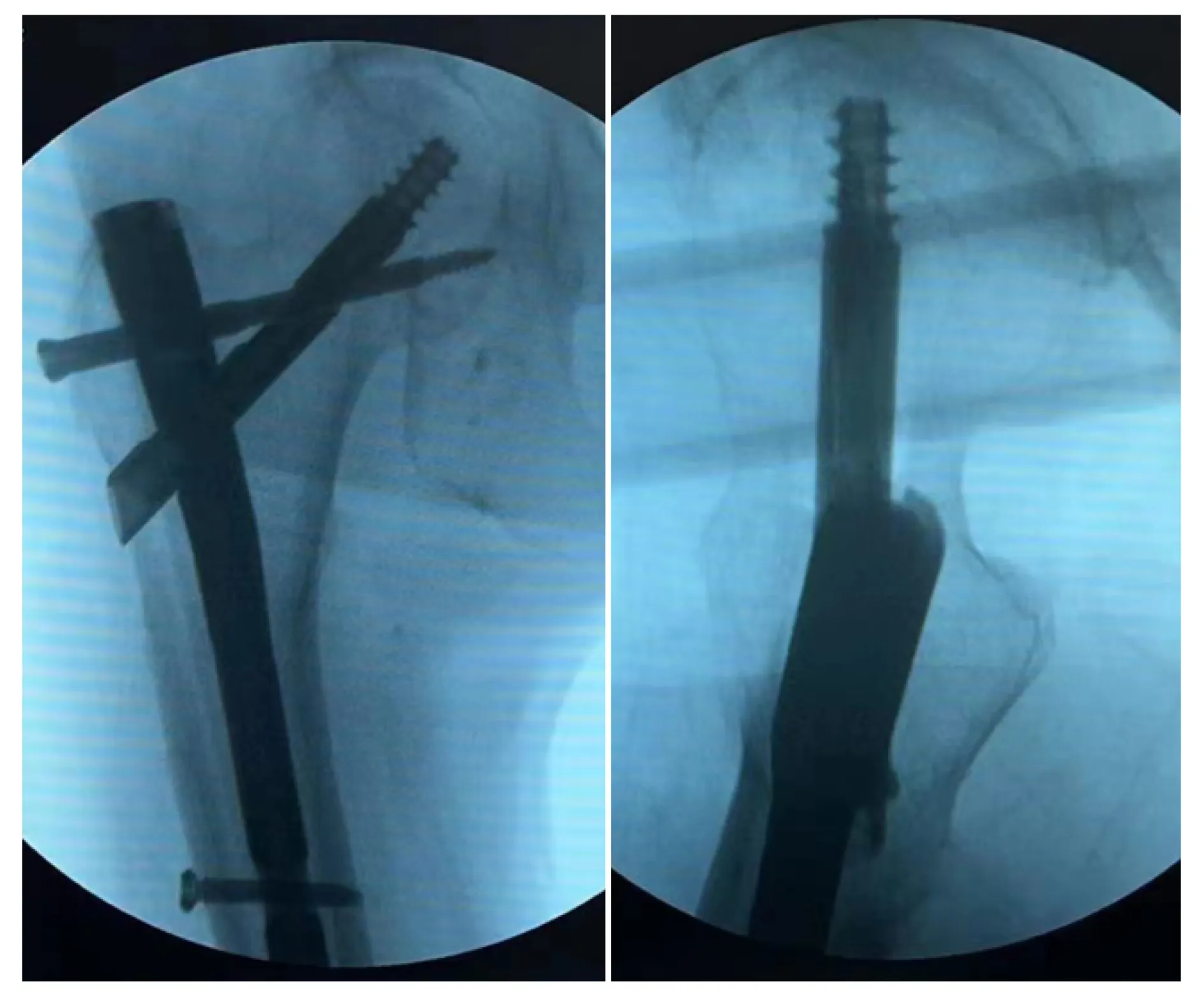
(2)PFNA:PFNA是目前治疗股骨近端骨折的常用方案。Kim等[20]研究发现,螺旋刀片型或双防旋螺钉配合治疗的CMN在股骨颈基底型骨折治疗后稳定性方面比单防旋螺钉配合治疗的CMN表现优异。Lee等[34]研究发现,相较于DHS,螺旋刀片型髓内钉对于股骨颈基底型骨折的固定效果表现更为优异。2019年,Wang等[35]对52例经过PFNA-Ⅱ治疗的低能量损伤的老年股骨颈基底型骨折患者展开回顾性分析,患者未早期下地活动,随访疗效满意,术后相关并发症方面表现优异,通过该分析结果可见PFNA-Ⅱ适用于老年骨质疏松的股骨颈基底型骨折,其认为PFNA-Ⅱ是该类型骨折的治疗的理想方法。见图7。
PFNA:股骨近端髓内钉
(3)Inter TAN内固定:Inter TAN作为一款第四代髓内钉,在稳定性和抗扭转方面表现优异,生物力学特性良好,适用于老年骨质疏松的患者。但因其手术操作复杂,相较于PFNA手术时间延长,间接导致术中出血量的增加。关于应用Inter TAN治疗股骨颈基底型骨折的相关文献报道较少,需要进一步临床观察。
(4)PFBN:PFBN是张英泽和张殿英在之前提出的“杠杆-支点平衡”理论基础上,再次提出的新观点——“杠杆-支点重建”理论,理论上PFBA相较于PFNA和Inter TAN有更强的生物力学特性,为未来股骨转子间骨折和股骨颈基底型骨折的治疗提出新的思路,鉴于临床应用时间短,目前应用PFBN治疗股骨颈基底型骨折的相关大宗病例文献较少, 对应用PFBN治疗股骨颈基底型骨折的疗效还有待后续观察。见图8。
PFBN:股骨近端仿生髓内钉系统
3.2.3人工髋关节置换:人工髋关节置换包括半髋关节置换和全髋关节置换,相较于髓外固定和髓内固定治疗股骨颈基底型骨折,髋关节置换术会导致更大的手术切口和更多的术中出血,对周围解剖结构的破坏也较大。有研究表明髋关节置换相较于PFNA,在关节功能评分方面表现更为优异,但术中出血量相对较多。髋关节置换术在假体植入后可能出现松动、感染、下沉、脱位等合并疾病,临床上不建议用于一期治疗年龄<60岁的股骨颈基底型骨折的患者。对于老年骨质疏松的患者,由于骨密度低、骨质疏松、骨折不稳定、术中复位不良等容易造成一般髓内固定的假体切出,当内侧皮质缺乏骨性支撑时髓内固定假体切出的概率明显增加,近年来,随着人工关节的不断发展和改进,对于这一类年龄>60岁的股骨颈基底型骨折患者,可根据患者的骨折线走行、受伤前的生活状态、全身状态和并发疾病等因素,选择采取半髋关节置换术或全髋关节置换术[36]。见图9。
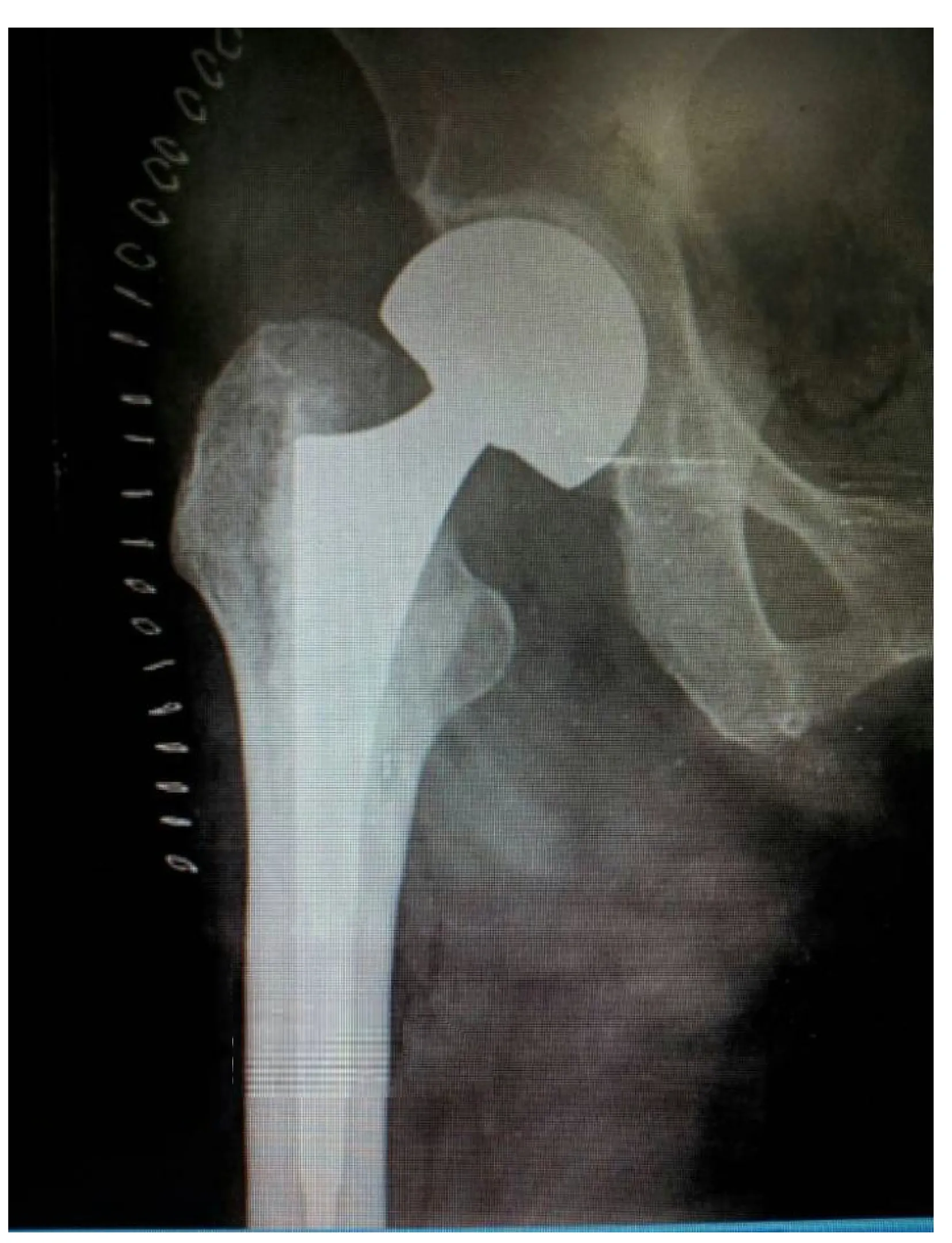
图9 患者女性,78岁,摔倒致右侧股骨颈基底型骨折,应用半髋关节置换术治疗,术后髋关节X线正位片
4 股骨颈基底型骨折的内固定手术并发症
股骨颈基底型骨折内固定手术并发症包括:内固定切出、撑开效应、骨折不愈合或者延迟愈合、感染、股骨头坏死、Z字效应等。2017年,Okana等[9]回顾该型骨折经手术治疗后的文献发现,采取内固定手术治疗股骨颈基底型骨折的失败率约为5%,如何有效地防止并发症的发生成为骨科医师需要面对的难题。(1)内固定切出:股骨颈基底型骨折术后假体从股骨头切出的概率较低。手术过程中操作不当、拉力螺钉位置不当、过早下地行走是假体切出的重要原因,对于此型骨折,PFNA或Inter Tan内固定后内植物在头颈部的位置非常重要。此外,复位不佳、老年人骨质疏松、骨折区域过度塌陷等亦会增加假体切出的概率。因此,有部分学者为增强内固定整体的稳定性,在治疗方案上采用了髓内固定加防旋螺钉的治疗手段,内固定整体的防旋抗扭转能力得到进一步增强。也有部分学者采用经螺旋刀片孔道注入骨水泥,以增强内固定物对头颈骨块的整体的稳定性。(2)撑开效应:与O’Malley等[37]报道的楔形效应相似,从大转子顶点的头颈骨块和股骨干之间插入的髓内钉,会施加对骨折两侧均等的挤压力,即外侧的大转子皮质和内侧的头颈骨块皮质,可能会导致头颈骨块的内翻旋转和股骨干的外移。因此,在入口扩髓时,磨除大转子顶点的部分坚硬皮质,开出一个足够容纳髓内钉粗大近端的孔道显得尤为重要[38]。 (3)骨不连:股骨颈基底型骨折的血液供应较股骨颈其他部位骨折丰富,术后发生骨不连的概率较头下型和经颈型股骨颈骨折低。但是在严重粉碎性骨折时,术中操作不当导致骨折端加压不够引起的骨折断端之间空隙较大,会增加骨不连发生的概率。在各种不同的内固定中,CCS固定发生骨不连的概率较高[25]。(4)感染:术后感染也是一个令外科医师头疼的问题,DHS和髋关节置换术后患者发生感染的概率较髓内固定高,究其原因,可能是其切口长度较长造成的,在外科医师严格执行无菌原则的情况下,股骨颈基底型骨折术后感染率可控制在一个较低水平。(5)股骨头坏死:股骨颈基底型骨折术后股骨头坏死率相较于头下型和经颈型股骨颈骨折明显降低,与其生物力学特性相似的转子间骨折缺血性坏死发生率为0.3%~0.5%[39-41]。(6)Z字效应:在髓内固定中,有时会出现Z字效应,随着髓内固定系统的不断优化和升级,其对股骨头的把持力和抗压抗旋转的特性不断增强。目前PFNA、Inter TAN和PFBN等因其特有的结构组成在防止Z字效应方面表现优异。
5 结论
综上所述,根据2007年AO学会建议,在DHS的基础上再加1枚防旋螺钉是当时治疗股骨颈基底型骨折的金标准。目前,随着髓内固定物的发展和改良,经过大宗病例临床效果分析,PFNA、Inter TAN更适用于老年骨质疏松的患者。对于年龄>60岁的老年股骨颈基底型骨折患者,可采取髋关节置换治疗该型骨折。
临床医师在诊治股骨颈基底型骨折的过程中应该根据骨折的类型、骨折线走行、患者年龄、受伤时间、骨质疏松状况、既往病史、既往生活状态、有无其他疾病等情况,采取个体化治疗方法,利用髋关节CT明确骨折线走行,针对患者的具体情况选择最适宜的手术方案和植入物类型,做到治疗效果的最优化和患者自身利益的最大化。