整体护理在无痛分娩护理中的应用效果
2023-02-01马丽丽
马丽丽
(赤峰市医院产科,内蒙古 赤峰,024000)
无痛分娩(painless labor)即“分娩镇痛”,是使用各种方法使分娩时的疼痛减轻甚至消失[1]。该分娩方法可在产妇的分娩疼痛管理上能以各种功能工具或护理方法来达到缓解产妇分娩疼痛、方便产妇顺利娩出婴儿的效果。对无痛分娩初产妇开展预见性护理结合康复功能锻炼,可显著改善其产后生理、心理状态[2]。无痛分娩可让产妇在第一产程得到充分休息,保留充足的分娩体力,但同时该分娩方式也无形中增加了产妇剖宫产及其产科并发症的发生风险,其在临床的应用疗效和安全性上成为相关研究领域的热点议题[3]。整体护理作为辅助改善无痛分娩产妇母婴结局的重要途径,更能发挥显著的护理价值[4]。故此,整体护理在无痛分娩护理中的应用,更能在护理实践中起到突出的效果。本研究为探讨无痛分娩护理中整体护理的应用效果,就赤峰市医院2020年4月~2021年4月收治的120 例产妇资料进行分析,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取2020年4月~2021年4月赤峰市医院收治的120例产妇的临床资料进行回顾性分析。所有产妇均由内蒙古自治区赤峰市医院医生及助产护士亲自判断,按无痛分娩环节所用护理方法的差异,分为对照组(60 例)和研究组(60例)。所有产妇均伴有产前阵痛、羊水破裂和阴道少量不规则出血等临产指征。其中对照组产妇年龄23~37 岁,平均年龄(29.08±0.43)岁;初产妇39 例,经产妇21 例。研究组产妇年龄24~36 岁,平均年龄(29.18±0.33)岁;初产妇38 例,经产妇22 例。两组产妇的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经赤峰市医院医学伦理委员会批准,所纳入产妇均已签署治疗知情同意书。
1.2 纳入与排除标准
纳入标准:①单活胎;②产妇主动要求镇痛,且母婴基本条件均适合;③存在轻度心脏病或肺部疾病者,无法耐受自然分娩的过度屏气者;④宫缩过频或既往分娩过程中孕妇疼痛过于剧烈者;⑤痛阈较低者。
排除标准:①不能配合者(如精神病者,严重神经官能症者);②合并凝血功能障碍或严重感染者;③合并肿瘤等不适合做椎管内穿刺者;④患有中枢神经系统相关疾病者;⑤脊柱畸形者;⑥体质过胖者;⑦长期口服抗凝药者;⑧血常规:血红蛋白(Hb)<70 g/L,血小板(PLT)<90×109/L 者[5]。
1.3 方法
对照组应用一般护理。(1)注射麻醉药物后,需做产妇的心电、血压和血氧监护,因部分麻醉有导致低血压和低血氧风险;(2)观察麻醉是否起效:检查麻醉平面是否达到麻醉镇痛的要求,避免麻醉镇痛平面过高导致呼吸抑制;(3)观察宫缩和胎儿胎心情况:进行持续胎心监护,监护胎儿胎心变化和产妇宫缩变化;(4)身体方面护理:因产妇肢体软弱无力,可能下床时会需专人陪伴,且因产妇小便功能减弱,需进行插尿管辅助排尿;(5)陪护要求:有家属陪伴者,家属还要在旁边进行支持,帮助观察产妇情况、胎心情况及宫缩状况,配合医务人员完成无痛分娩的进一步观察。
研究组应用整体护理。(1)进行健康宣教,具体包括发放宣教手册、播放宣教视频并进行“一对一”宣教等模式开展健康宣教,提升待产产妇的分娩认知度,提高及依从性、配合度;(2)对产妇予以心理护理和干预,及时满足其心理需求,并最大限度增加其分娩自信,适时陪伴并协同家属对其做好鼓励和支持。对于无痛分娩针的护理,需预防注射部位针眼发生感染。使用一些消毒用品对针眼进行消毒处理,或服用消炎药来预防感染。保持充足的睡眠,加强营养、适度运动,帮助产妇排便排尿。主动提示产妇在每次宫缩间隙多休息,注意节省体力,避免烦躁不安的情绪消耗过多精力,影响正常分娩;(3)营设适合干预的产程管理环境,如为不惊吓离开子宫的婴儿,也为保护其视力,人性化分娩室里所有照明都应以暗淡色调为主,以能看见婴儿的头部和体形为宜,同时播放舒缓的音乐帮助分娩。重视在不同分娩阶段的护理,尤其是第一产程的心理护理、配合护理、呼吸护理指导。体位护理要求产妇于宫口全开后,由责任助产士对其进行保暖、隐私保护等。做好事前沟通,正确使用无痛分娩方法,并争取产妇的最大配合;(4)产后整体干预上,产妇分娩完成后应在产房中滞留2 h 以上,护理人员对产妇产后出血情况进行密切观察,做好预防措施。分娩后,告知产妇胎儿已安全娩出,胎盘已处理完毕,尽早安抚产妇情绪等来打消产妇顾虑。检查胎盘完整度,记录产妇有无会阴及宫颈撕裂伤,仔细检查产妇的子宫、膀胱、阴道等部位是否有出血。将产后2 h 作为关键时间段,指导产妇应用镇痛泵等工具,并合理调节频率。将产妇送回病房后,注意外阴的清洁护理,预防产道感染,指导产妇合理饮食,尽早下床活动,以促进产后康复。护理人员要随时关注产妇的情绪,保证其有充足的睡眠,嘱其丈夫多陪伴产妇,嘱咐产妇合理饮食,以提供充足的奶水喂养婴儿等。指导产妇减轻疼痛的方法,并采用信息化手段帮助产妇制订正确的产后康复计划等。
1.4 观察指标
①产程:第一产程(临产到子宫颈口开全)、第二产程(宫口开全到胎儿娩出)、第三产程(胎盘娩出);以时间计,耗时越长,护理结果越差。②疼痛视觉模拟评分法(VAS)评分:将疼痛的程度用 0 到 10 共 11 个数字表示,0 表示无痛,10 代表最痛。以1~10 分计,分值越小,效果越好[6]。③不良妊娠结局:不良妊娠结局包括阴道异常流血、胎膜早破。不良妊娠结局发生状况越多,护理结局越差。不良妊娠结局发生率=(阴道异常流血+胎膜早破)例数/总例数×100%。④新生儿阿普加(Apgar)评分(出生后1 min):新生儿评分越高,新生儿整体素质越强。
1.5 统计学分析
应用DAS 统计学软件对研究数据进行统计分析,计量资料用(±s)表示,采用t 检验;计数资料用[n(%)]表示,采用χ2检验。以P<0.05 表示差异有统计学意义。
2 结果
2.1 两组产妇产程比较
研究组产妇第一产程、第二产程、第三产程明显短于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组产妇产程比较 (±s,h)
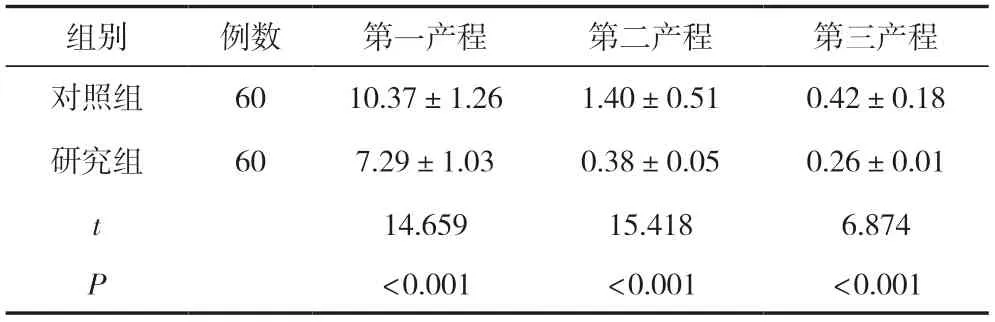
表1 两组产妇产程比较 (±s,h)
组别例数第一产程第二产程第三产程对照组6010.37±1.261.40±0.510.42±0.18研究组607.29±1.030.38±0.050.26±0.01 t 14.65915.4186.874 P<0.001<0.001<0.001
2.2 两组产妇VAS 评分比较
两组产妇护理后的VAS 评分较护理前均有所降低,且研究组评分显著低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组产妇VAS 评分比较 (±s,分)
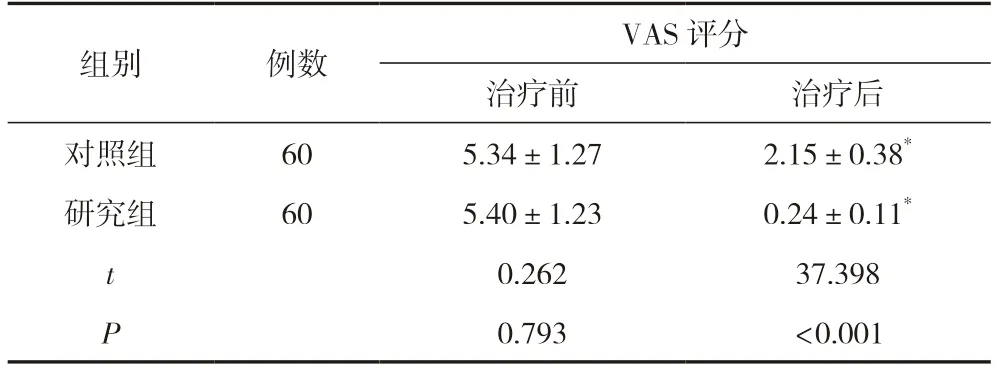
表2 两组产妇VAS 评分比较 (±s,分)
注:与同组护理前比较,*P<0.05。
组别例数VAS 评分治疗前治疗后对照组605.34±1.272.15±0.38*研究组605.40±1.230.24±0.11*t 0.26237.398 P 0.793<0.001
2.3 两组产妇不良妊娠结局情况比较
研究组产妇不良妊娠结局在阴道异常流血、胎膜早破总发生率显著低于对照组,差异有统计学意义(P<0.05)。见表3。
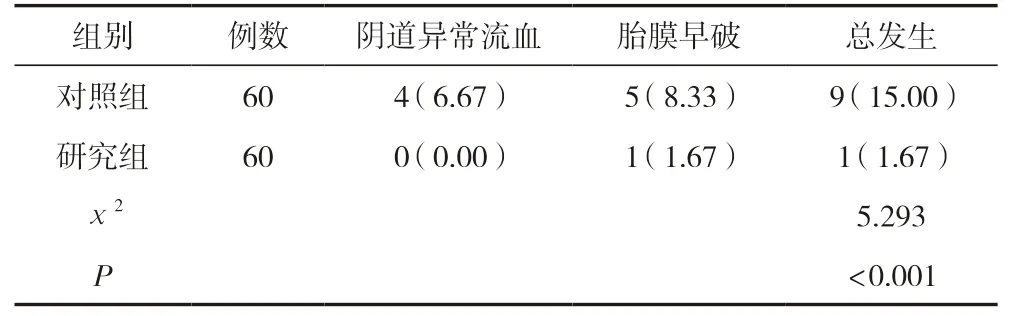
表3 两组产妇不良妊娠结局情况比较 [n(%)]
2.4 两组产妇的新生儿结局情况比较
研究组新生儿Apgar 评分高于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组产妇的新生儿结局情况比较 (±s,分)
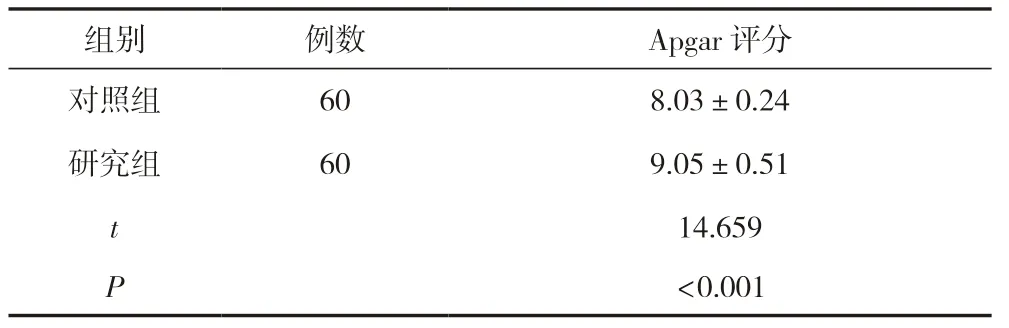
表4 两组产妇的新生儿结局情况比较 (±s,分)
组别例数Apgar 评分对照组608.03±0.24研究组609.05±0.51 t 14.659 P<0.001
3 讨论
无痛分娩是从椎管内注入麻醉药物,使产妇在分娩环节感觉不到疼痛的分娩过程[7-8]。该分娩方法可减轻产妇疼痛感,但无痛分娩对医疗条件、设备及人员陪伴的要求均较高,故整体护理的应用实施,是以产妇为中心,满足其合理需求,实现对产妇从生理到心理再到社会的一体化护理模式,可在辅助产妇分娩中起到突出的效果[9]。
在产妇无痛分娩过程中,整体护理能更优质高效地护理产妇,能有效缩短产程、减轻会阴撕裂、改善母婴不良结局,产后并发症发生率也极低[10]。护理干预在无痛分娩产妇产后出血量的减少、产后出血率的降低、新生儿窒息的预防等方面具有积极影响,可提高新生儿存活率,促进产妇尽快康复[11]。
本研究结果显示,研究组第一产程、第二产程、第三产程明显短于对照组,差异有统计学意义(P<0.05)。分析其原因,大多数产妇在分娩过程中会选择自已信任的家属尤其是丈夫来陪伴,家属可以随时给予产妇拥抱、抚摩、安慰,给予产妇心理慰藉、精神鼓励、体力支持,从而稳定产妇心理,增强其耐受力及自信心,减轻其焦虑情绪,减少负性应激对分娩的影响,促进内源性催产素分泌,刺激有效宫缩的发动,使产程进展顺利[12-13]。本研究结果还显示,两组产妇在护理后的VAS 评分均有所降低,且研究组评分显著低于对照组,差异有统计学意义(P<0.05)。整体护理在无痛分娩产妇中的应用,由助产士“一对一”陪护、责任到人,产程由多人分阶段交替观察陪护转变为专人专职陪护,避免产妇在分娩过程中接触及适应不同医生、助产士而产生焦虑及不信任感,有效建立与产妇、家属间和谐、亲密、信任及安全的护患关系。助产士“一对一”陪护亦是助产人员对每位产妇进行自我效能增强的干预过程[14]。本研究结果显示,对照组不良妊娠结局在阴道异常流血、胎膜早破总发生率上明显比研究组高,差异有统计学意义(P<0.05)。整体护理要求在产前为产妇及时安置胎心监护仪,密切观察产妇腹肌紧张和胎心及宫口扩张变化,全程密切观察产妇的呼吸、脉搏、血压变化,并进行详细记录,发现胎心和宫缩异常要及时告知医生,遵医嘱调整用药剂量并采取相应措施以达到整体护理产妇的效果[15]。新生儿Apgar 评分高于对照组,差异有统计学意义(P<0.05)。这表明无痛分娩中产妇的自我效能高,使产妇能够应对分娩压力并成功完成自然分娩[16]。助产人员对产妇进行心理安慰、言语激励、行为支持以及在产程观察过程中积极应对突发事件,提高产妇分娩的自信心,从而提高产妇的自我效能,缩短产程,促进自然分娩[17]。整体护理强化对产妇进行产前宣教,即对确定要进行无痛分娩的产妇,护理人员首先要向产妇详细介绍该护理方案,从而缓解产妇紧张、恐惧的心理[18]。同时加强产前护理,密切观察产妇的情绪变化,还要全程监测产妇的产程、宫缩及胎心变化,遵医嘱合理给药,使得产妇主动配合分娩[19-20]。
综上所述,整体护理在无痛分娩中对产妇起了突出的效果,缩短产妇总产程,减轻产妇疼痛,改善母婴结局,可在后续护理产妇中加以实施。但受本研究样本量少的影响,尚存在一定的不足,有待进一步大样本的观察研究,以期为临床护理提供科学依据。
