基于i-PARIHS框架的证据整合措施在改善输血时效中的应用
2023-01-31王蒙蒙贾灵芝
王蒙蒙 李 聪 贾灵芝
滨州医学院附属医院,山东省滨州市 256603
目前,安全输血已成为全球共同关注的焦点[1],输血在使患者受益的同时,由于血液本身的复杂性、多样性,使输血存在多种潜在风险,临床较常见的是输血不良反应[2],滕方等[3]通过Meta分析发现,我国输血不良反应发生率为0.58%,远高于欧美等发达国家,输血不良反应原因复杂,有研究提示,血库发血到输入患者体内>30min是造成医院输血不良反应的主要原因[4-5]。但在临床工作中,医护人员对血液输注时限的掌握明显欠缺,李晓红等[6]研究发现,血制品出库后30min内开始输血的占37.36%。可见安全输血的相关研究及证据,未能在临床得到充分利用。健康服务领域研究成果应用的行动促进框架(i-PARIHS)是一种指导循证临床实践、促进理论研究结果在临床转化的概念框架,是一个持续的螺旋式结构,从关注创新和接受者开始,逐渐扩展到不同层次的环境。其核心概念等式SI=Facn(I+R+C),SI为成功应用,Facn为促进,I为创新,R为接受者,C为环境,其核心观点为循证实践的成功是将基于证据的创新被整合到实践中,相关利益人群都能积极参与其中,且组织环境因创新产生的改变最小,促进因素可以激活整个循证实践过程的任意环节[7-8],国内外研究证实i-PARIHS框架用于指导临床实践是可行的[9-10],在Roberts NA[11]和Cao S[12]的研究中得到证实,现将i-PARIHS概念框架应用于改善输血时效管理中,报告如下。
1 资料与方法
1.1 一般资料 选取本院血液科需要输血治疗的血液病患者300例,其中男180例,女120例,年龄21~70岁,平均年龄(59.13±16.08)岁。按时间段分组,将2018年6—11月需要输血的160例患者(输血600例次)作为对照组,将2019年6—11月需要输血的140例患者(输血600例次)作为观察组,两组性别、年龄、疾病类别比较,差异无统计学意义(P>0.05)。纳入标准:年龄≥14岁;自愿参与本研究;语言沟通能力正常;心、肺功能良好。排除标准:病情危重难以评估;未输注完放弃滴注;语言功能障碍;既往有输血不良反应;拒绝配合的患者。
1.2 方法
1.2.1 干预方法:对照组采用常规取血、输血流程。输血科通知病房护士取血,病房护士持取血记录单去输血科取血,到达病房,医生下医嘱,护士评估患者,开放静脉通路,准备输血。观察组给予基于 i-PARIHS 概念框架的干预。(1)基线调查:①接受者调查:本研究的主要接受者是医护人员,对其进行访谈,了解其对安全输血的认识、态度、护理行为、需求以及对安全输血的相关建议。②环境维度评估,a.环境特征:医护人员的人力资源、预防超时限输血的相关配置。b.组织环境:医护团队的合作与沟通、创新与改革的视角、证据的接受、护士长的领导。c.外部环境:相关部门的支持,分析影响证据实施的障碍和促成因素(见表1)。(2)收集证据:在中国知网、万方、NCBI 等国内外学术文献资源网站上系统性检索临床输血指南的资料及相关输血规范,采用JBI2014 版证据级别标准和Oxford证据质量分级标准(2011版)对搜集的证据进行质量评价,汇总最佳的证据资源[13-14]。(3)证据汇总:根据基线调查结果,从创新、接受者、环境3个维度分析了影响输血时效的相关因素,识别每个证据在临床实施中的促进因素,并制定了可行的创新策略,共确定了8项改进措施应用到临床工作中,具体内容如下:①加强科室人员输血知识的相关培训,学习临床输血技术规范,定期考核。②优化取血、输血流程。③在工作电脑中植入输血护理相关模块,通过电脑弹窗通知科室准备输血。④完善输血记录单格式,每张输血记录单对应1袋血制品,分别分次取血。⑤建立多部门合作流程与规范。⑥设置专用取血电梯。⑦护士长强调安全输血重要性,每日对输血患者时效进行评价并反馈。⑧制作取血、输血流程图挂于墙面,在治疗室台面摆放输血专用时间表,张贴输血时限提示。
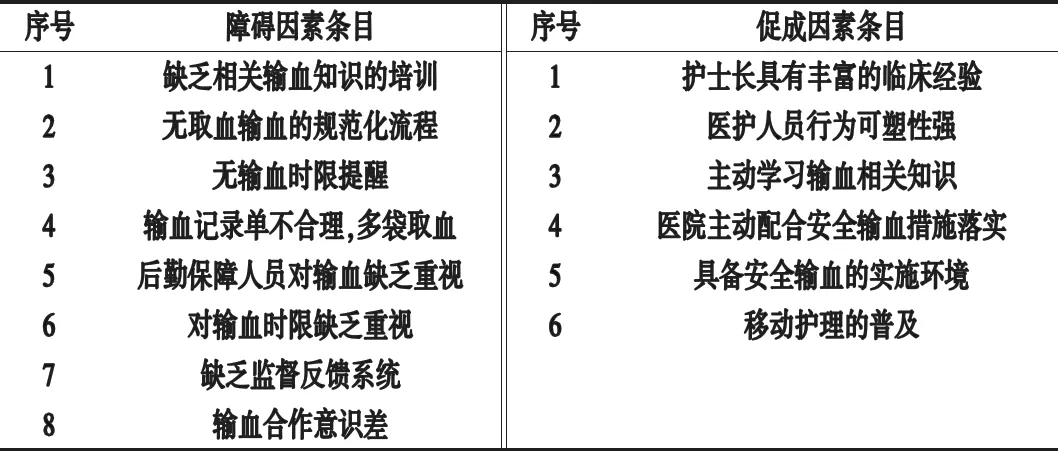
表1 超时限输血障碍及促成因素
1.2.2 评价方法:(1)输血前等待时间:将输血前等待时间分为2个时间段采用Excel表格记录取血路途时间、血制品科室存放时间;(2)超时间输血例数:血制品从血库取出到开始输注>30min例数;(3)输血不良反应发生例数:包括发热反应、过敏反应、溶血反应及其他反应(细菌污染反应、输血相关性急性肺损伤、输血相关移植物抗宿主病等)[15]。

2 结果
观察组取血路途时间、血制品在科室存放时间均短于对照组(P<0.05),见表2。观察组超时间输血发生例数102例明显少于对照组358例(χ2=231.032,P<0.05)。对照组输血不良反应发生例数20例(过敏反应12例,发热反应8例)较观察组的5例(过敏反应3例,发热反应2例)多(χ2=7.491,P<0.05)。
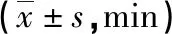
表2 两组取血路途时间、血制品在科室存放时间比较
3 讨论
将证据付诸实践是一个积极主动、循序渐进的过程,医学领域的改进是一个复杂的过程[16],在实施改进之前需要明确影响改进的因素,同时需要专业知识和技能来促进临床决策,使改进措施能够在特定的环境及人群中顺利实施[17],这一观念与i-PARIHS框架的核心元素相吻合,促进证据应用模式(i-PARIHS)框架将所有在证据应用过程中需要思考、评估、计划的问题均考虑在内,包括促进、创新、接受者和环境4个核心元素,本文将i-PARIHS概念框架应用于改善输血时效管理中,护士长是领导者,也是促进者,不仅有专业知识,而且在循证护理和管理领导方面有经验,可以调动必要的资源,推动证据的实施;对本研究的接受者医护人员进行调查,针对特定人群,明确需求、行为与认知,根据需求障碍和促进因素,制定准确的实施策略;同时评估实施环境,因地制宜,结合临床对证据进行适当裁剪,使证据得以在临床应用。
根据《临床输血技术规范》要求,血液由血库取回科室后应尽快输注,不得自行储血,血制品取回后应在30min内开始输注[18]。但传统的取血、输血流程,医护人员缺乏对输血时限的认识。在医院相关培训中,输血技术规范贯穿于医护培训中,特别是对输血规范中的核对制度进行严格要求与管理,但忽视了血液输注时限的要求,整个流程局限于输血科通知取血,临床护士取血、返回后,准备输血,使得取血路途时间及血制品在科室存放时间明显延长,其间无任何电子记录,只是护士主观记录。改善后取血、输血流程首先使医护人员掌握血液输注时限要求,输血科准备好血制品后通过电脑弹窗通知科室,输血科通知专门取血人员专梯运送血制品,运送过程中下输血医嘱、准备输血,血制品到达科室后直接输注,同时应用PDA扫描系统对收血及输血时间扫描,记录准确时间,供临床改进使用,明显减少了取血路途时间及血制品在科室存放时间,使得观察组输血前等待时间明显短于对照组(P<0.05),且改善后超时间输血发生例数及输血不良反应发生例数较改善前明显减少(P<0.05),随着血细胞储存期的延长,输血不良反应率呈先降低后升高的趋势,储存延长导致血细胞功能和寿命改变,释放的物质增加输血不良反应的发生[19],与这一研究相吻合。
综上所述,基于i-PARIHS概念框架的干预措施有效缩短输血前等待时间,降低超时间输血及不良反应的发生,保证输血安全,但由于临床工作的复杂性,不能保证干预效果的持续性,从研究中发现输注多袋血制品时不能保证每袋血制品都能分次取血,夜间输血患者,值班人数较少,存在多袋发血情况,势必会造成第二袋血制品超时间输注的发生,针对这一问题解决的最好办法就是分次,少量取血,但同时会增加工作负担,因此,既能保证血制品安全输注又不增加工作负担这一问题是需要持续改进的。
