血清CRP、MIF、ICAM-1水平对急性胰腺炎患者预后的评估价值
2023-01-31刘春梅
严 颖 刘春梅
苏北人民医院医学检验科,江苏省扬州市 225000
急性胰腺炎(AP)是常见的急腹症之一,其病因尚未明确,主要与胆结石、胆道感染、过量饮酒等有关,可导致腹痛、恶心、呕吐等,其病情险恶、进展快,若未及时诊治,可引起心、肝、肾等并发症,严重者可致死,故如何有效评估AP病情及预后的意义重大[1]。目前,大量研究显示,炎症免疫反应异常与AP进展密切相关,其中C反应蛋白(CRP)是反映炎症反应的急性时相蛋白,MIF是常见的促炎细胞因子,ICAM-1是介导细胞间黏附的免疫超家族成员,CRP、MIF、ICAM-1在AP发生发展中具有重要的作用,但关于其在AP预后中的评估报道尚有待探究[2-4]。对此,本研究检测AP患者血清CRP、MIF、ICAM-1水平,分析其对预后的评估价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年7月—2021年7月本院AP患者。纳入标准:(1)符合AP诊断并接受规范化AP治疗;(2)无血液、免疫、内分泌等系统严重病;(3)年龄>18岁、无沟通障碍;(4)签署知情同意书。排除标准: (1)孕产妇或有恶性肿瘤者; (2)有心、肝、肾等功能不全;(3)入院前有抗炎、免疫、放化疗、抗感染等治疗史;(4)有全身性炎症、肺炎、脑膜炎等非AP所致炎症性疾病。本研究共纳入114例AP患者,男52例,女62例,年龄25~78岁,平均年龄(55.71±8.27)岁,BMI 17.26~27.86,平均BMI 22.17±2.68,平均动脉压83~116mmHg(1mmHg=0.133kPa),平均动脉压(94.76±10.52)mmHg,心率71~116次/min,平均心率(81.75±7.51)次/min,病程3~21h,平均病程(10.57±1.68)h,急性生理和慢性健康状况评分系统得分4~26分、平均得分(11.05±2.73)分。
1.2 诊断标准 参考《中国急性胰腺炎诊治指南(2019年,沈阳) 》[5]中AP标准,血清淀粉酶和/或脂肪酶活性升高且>3倍正常上限值,有急性、持续、剧烈向背部放射痛及上腹部疼痛,腹部CT/MRI或超声示AP影像学改变;其中有持续性(>48h)器官功能衰竭为重症,有一过性(≤48h)器官功能障碍为中重症,无局部或全身并发症及器官衰竭为轻症;依据28d预后分为生存、死亡。
1.3 方法 入院时所有AP患者抽取空腹外周静脉血3ml,试剂盒均购自南京森贝伽生物科技有限公司,分离血清(3 000r/min、10min、离心半径8.5cm)后,均按照说明书步骤在严格无菌条件下,采用酶联免疫吸附法检测血清CRP、MIF、ICAM-1水平;比较不同病情及不同预后AP患者的血清CRP、MIF、ICAM-1水平,分析三者与AP病情及预后的关系。
1.4 统计学方法 采用SPSS22.0处理所得数据软件,计数资料行χ2检验,计量资料行t检验,多组资料行方差分析,CRP、MIF、ICAM-1与AP病情的关系以Spearman相关性分析,CRP、MIF、ICAM-1对AP预后的评估价值以ROC曲线分析,P<0.05为有统计学差异。
2 结果
2.1 AP患者治疗情况 114例AP患者中,轻症42例(36.84%),中重症48例(42.11%),重症24例(21.05%)。治疗后,28d内生存102例(89.47%),死亡12例(10.53%),死亡者均因炎症反应加重引起脏器功能衰竭而死亡;其中轻症者治疗后均好转出院且无死亡病例;中重症者治疗后均好转出院,但有2例患者院外炎症反应加重引起心血管并发症而死亡;重症者治疗后,有3例患者出现心功能衰竭而死亡,有7例患者出现肝肾功能衰竭而死亡。
2.2 不同病情AP患者血清CRP、MIF、ICAM-1水平比较 轻症者血清CRP、MIF、ICAM-1水平低于中重症者,中重症者低于重症者(P<0.05),见表1。

表1 不同病情AP患者血清CRP、MIF、ICAM-1水平比较
2.3 血清CRP、MIF、ICAM-1水平与AP病情的关系 Spearman相关性分析显示,血清CRP、MIF、ICAM-1水平与AP病情呈正相关(r=0.757、0.723、0.782,P均<0.001)。
2.4 不同预后AP患者血清CRP、MIF、ICAM-1水平比较 生存者血清CRP、MIF、ICAM-1水平低于死亡者(P<0.05),见表2。

表2 不同预后AP患者血清CRP、MIF、ICAM-1水平比较
2.5 血清CRP、MIF、ICAM-1水平对AP预后的评估价值 ROC曲线分析显示,血清CRP、MIF、ICAM-1联合评估AP患者预后的敏感度、特异度、准确度、曲线下面积高于血清CRP、MIF、ICAM-1单独检查,见表3。
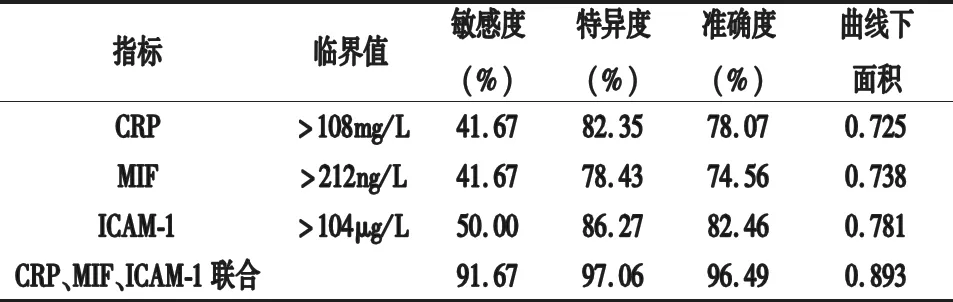
表3 血清CRP、MIF、ICAM-1水平对AP预后的评估价值
3 讨论
AP是常见的消化系统炎症性疾病,其病理机制为被异常激活的胰酶消化胰腺组织,引起胰腺水肿、出血、坏死等异常炎症免疫反应,可造成全身炎症反应综合征,尤其是若未有效控制炎症,常可损伤心、肝、肾等,甚至引起多脏器功能衰竭,严重时会出现死亡[6]。目前AP尚无特效疗法,主要采取对症治疗,但易受个体差异、病情等影响,临床疗效一般,故早期评估AP病情及预后对指导临床治疗及改善预后的意义重大[7]。
本文中对AP患者血清CRP、MIF、ICAM-1水平进行检测,发现轻症者水平低于中重症者,中重症者血清水平低于重症者,Spearman相关性分析显示,血清CRP、MIF、ICAM-1水平与AP病情呈正相关。有研究显示,CRP主要由肝合成分泌的炎症因子,在组织损伤、炎症反应时会被大量释放入血,在AP炎症反应及胰腺组织损伤中起重要的作用,可作为评估AP病情的指标[1]。相关研究表明,MIF为主要由活化T细胞合成分泌的促炎因子,在AP炎症免疫反应中,其可能与诱导巨噬细胞和激活淋巴细胞产生炎症因子有关,如可能促使IL-8、CRP等炎症因子释放而促进炎性反应与免疫应答[3]。有研究报道,ICAM-1为主要表达于血管内皮细胞的致炎因子,在炎症调节、免疫应答中发挥重要作用,其水平上升可介导炎症细胞黏附、聚集于胰腺及腺外器官,促进胰腺炎症免疫反应异常,并造成间质水肿,引起胰腺组织缺氧缺血损伤、变性,甚至坏死,最终促进AP病情进展[2]。因此,本研究认为在AP病情进展中,病情越严重,其被异常激活的胰酶消化胰腺组织越严重,可能会造成更严重的炎性反应与免疫应答,尤其可能会引起MIF、ICAM-1等促炎、致炎因子过度分泌和释放,进而促使CRP等炎症因子合成并分泌聚集于胰腺及腺外器官,引起更为严重的炎症免疫损伤。
此外,本研究还发现生存者血清CRP、MIF、ICAM-1水平低于死亡者,ROC曲线分析显示,血清CRP、MIF、ICAM-1水平评估AP患者预后具有良好的敏感度、特异度、准确度、曲线下面积,表明CRP、MIF、ICAM-1可作为AP预后的评估指标。可能是由于血清CRP、MIF、ICAM-1水平较高的AP患者,其病情较为严重,MIF、ICAM-1等对炎性反应与免疫应答的促进作用更显著,使CRP等炎症因子分泌更多,导致更多的炎症因子、细胞等黏附及聚集于胰腺及腺外器官,引起更严重的胰腺及腺外器官损伤,尤其是可能使循环系统出现微血管淤滞、微血栓形成等,引起心、肝、肾等重要器官功能障碍或胰腺坏死等致命并发症,最终导致死亡。同时,本研究将血清CRP、MIF、ICAM-1联合评估AP患者预后的敏感度、特异度、准确度、曲线下面积高于血清CRP、MIF、ICAM-1单独检查,表明CRP、MIF、ICAM-1联合时的评估价值更高,可能是由于器官衰竭、其他系统炎性反应、AP所致炎症反应进程可能会引起单一CRP、MIF或ICAM-1水平变化,造成评估准确性欠佳,而CRP、MIF、ICAM-1联合时,则可能更全面、更有效地了解AP患者炎性反应与免疫应答等病情变化,有利于更好地评估AP预后。
本观察存在局限性,如CRP、MIF、ICAM-1在AP发生发展中的作用复杂,其机制尚未明确,且本研究样本量少,还需进行更深入、更大样本的研究;但本研究发现血清CRP、MIF、ICAM-1水平与AP患者病情及预后有关,可作为AP预后的评估指标,且CRP、MIF、ICAM-1联合评估价值更高。
