超声引导下仰卧位和俯卧位两种腘静脉穿刺方法的比较
2023-01-30陈刚洪翔卢伟锋陈洁瑛洪诗钗黄玉龙陈艺辉林越谢新胜王利新符伟国
陈刚,洪翔,卢伟锋,陈洁瑛,洪诗钗,黄玉龙,陈艺辉,林越,谢新胜,王利新,,符伟国,
(复旦大学附属中山医院厦门医院 1.血管外科 2.科教科,福建 厦门 361015;3.复旦大学附属中山医院 血管外科/复旦大学血管外科研究所,上海 200032)
下肢静脉通路的建立是静脉疾病腔内治疗的重要手术步骤。当前大部分文献[1-14]记载建立下肢静脉通路的方法是仰卧位穿刺股静脉和俯卧位穿刺腘静脉,还有经大隐静脉、小隐静脉、胫后静脉、胫前静脉和足背静脉等建立静脉通路。然而,若从同侧股静脉穿刺,术者无法检查和治疗腹股沟韧带下方的静脉病变,而且术后患者腹股沟区穿刺点压迫止血时须长时间保持平卧位制动,髋部和下腹部长时间受到绷带压迫,患者感觉不适明显。腘静脉穿刺可以检查和治疗股静脉、髂外静脉和髂总静脉段的病变[5],术后仅腘窝穿刺点处须加压包扎,患者无需保持平卧位,而且髋部和下腹部不会长时间受到压迫,有效减轻了患者的术后不适感。目前主要使用的穿刺腘静脉的方法有:借助解剖标志定位、造影标记后穿刺、借助超声穿刺等。大部分是在俯卧位穿刺[15-22],然而,长时间的俯卧位手术使患者感觉不适。特别是下肢深静脉血栓的手术,术前通常先在仰卧位穿刺对侧股静脉或颈静脉置入下腔静脉滤器[16,23],再改为俯卧位,需要重新消毒铺巾,显然,对于老年患者、腰椎手术后的患者、关节手术后的患者,改变体位会带来明显不适[2,24]。为改进穿刺方法,笔者对27 例髂静脉狭窄性疾病患者分别采用仰卧位和俯卧位在超声引导下穿刺腘静脉,并进行随机对照研究,对比两种方法穿刺所用时间和患者术中不适感等指标。
1 资料与方法
1.1 一般资料
将复旦大学附属中山医院厦门医院2019 年7 月—2019 年11 月收治的髂静脉狭窄性疾病患者随机分为仰卧位组和俯卧位组。病例纳入标准:⑴ 符合非血栓性髂静脉病变(non-thrombotic iliac vein lesions,NIVL)或下肢静脉血栓后遗症(postthrombotic syndrome,PTS)的诊断标准;⑵ 均为我院收治患者,并在我院进行相关检查与治疗;⑶ 符合超声引导下经腘静脉穿刺的条件。病例排除标准包括:⑴ 超声引导下经腘静脉穿刺禁忌证者;⑵ 妊娠期或哺乳期妇女;⑶ 意识障碍或有精神疾病史者;⑷ 合并严重的心、肺、肝、肾等重要脏器功能衰竭,不能耐受手术;⑸ 有抗凝禁忌。总共纳入27 例患者(共32 条患肢),其中仰卧位组16 条患肢,俯卧位组16 条患肢。仰卧位组包括男性7 例、女性7 例,其中有2 例患者双侧下肢均接受了手术,年龄45~89 岁,平均年龄(65.6±12.8)岁,平均体质量指数(BMI)(24.0±2.9)kg/m2,其中有14 例NIVL 患者,2 例PTS 患者,1 例下肢活动性溃疡患者,手术操作在左下肢的是11 例,右下肢5 例。俯卧位组包括男性5 例、女性8 例,其中有3 例患者双侧下肢均接受了手术,年龄41~74 岁,平均年龄是(62.8±8.3)岁,平均BMI(26.1±3.9)kg/m2,其中有14 例 是NIVL 患 者,有2 例是PTS 患者,手术操作在左下肢10 例,右下肢6 例。两组患者在性别、年龄、穿刺下肢(左/右侧)、BMI、CEAP 分级C 级、PTS 比例间差异无统计学意义(均P>0.05)(表1)。
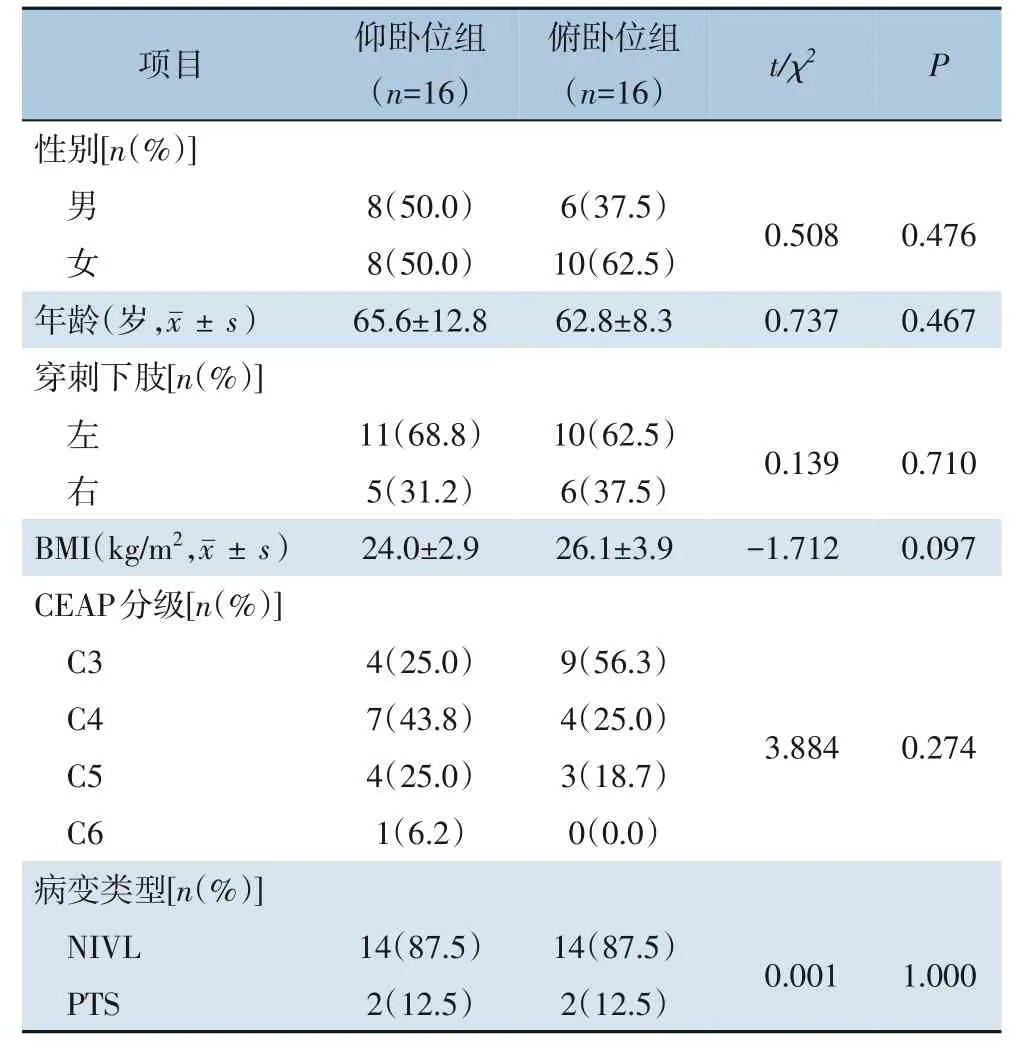
表1 两组临床基线资料Table 1 Clinical baseline data of the two groups
1.2 手术方法
腘静脉穿刺操作均由同一组血管外科医师完成。超声引导下仰卧位腘静脉穿刺术包括以下步骤(以平面外超声引导下穿刺为例):⑴ 患者采取仰卧位,手术侧下肢轻度外展、外旋,膝关节屈曲,使大腿与小腿之间夹角呈大约135°,并且于足跟部垫高,使膝部悬空,高度达腘窝高于床面约6 cm,以能容纳超声探头于腘窝正下方有足够的操作空间为宜(图1);⑵ 消毒铺巾后,左手持超声探头于腘窝处,使探头与大腿、小腿间夹角呈大约67.5°(图2A),以超声探查能清晰显示腘静脉、腘动脉为宜;建议将超声仪器的深度(Depth)值调为5 cm,并将增益(Gain)值适度调大;⑶ 右手持21 G 微穿刺针(Cook 公司,美国)进行穿刺,于距离探头远心端约3 cm 处进针,穿刺方向为自远心端向近心端,微穿刺针进针角度与小腿长轴之间夹角约45°,针头斜面朝向头端,缓慢进针(图2B)。当针头触及腘静脉时,大概率能于超声屏幕中显示针头的闪亮回声,或可见腘静脉血管壁局部凹陷的征象(图2C),在穿刺过程中可以采取避开腘动脉的穿刺角度,从而尽可能地降低误穿入腘动脉的风险(图2D),此时更加缓慢地进针,当获得突破感时,应暂停进针,观察针尾是否有暗红色静脉血流出,若无血液流出,应在超声引导下避开腘动脉的方向,更加缓慢地继续进针,可能获得第二次突破感,此时应暂停进针,观察有无静脉血经针尾流出,若有静脉血流出,提示针头已进入静脉腔内(图2E),此时经穿刺针导入导丝,导丝若能无阻力地推进,进一步证实穿刺成功,若导丝推进遇到阻力,应进行透视,检视导丝是否成袢、扭曲或误入侧支静脉,此时可在透视下稍微退出导丝,再重新在透视下将导丝选入腘静脉内,留置导丝后,注射1%利多卡因于穿刺点周围作局部浸润麻醉,待麻醉生效后,进行扩皮,置入微穿刺针配套的4 F 导管鞘(Cook 公司,美国),再交换5 F 短鞘。
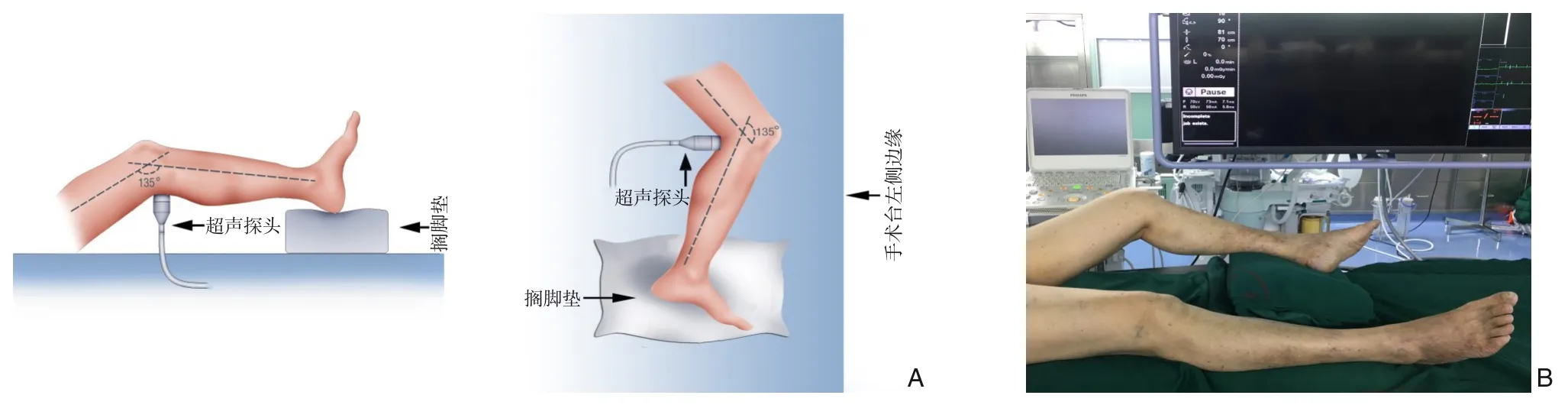
图1 仰卧位超声引导穿刺腘静脉时患肢摆放方法 A:示意图;B:术中实际情况Figure 1 Placement method of affected limb for the ultrasound-guided popliteal vein puncture in a supine position A: Schematic illustration;B: Actually view during operation
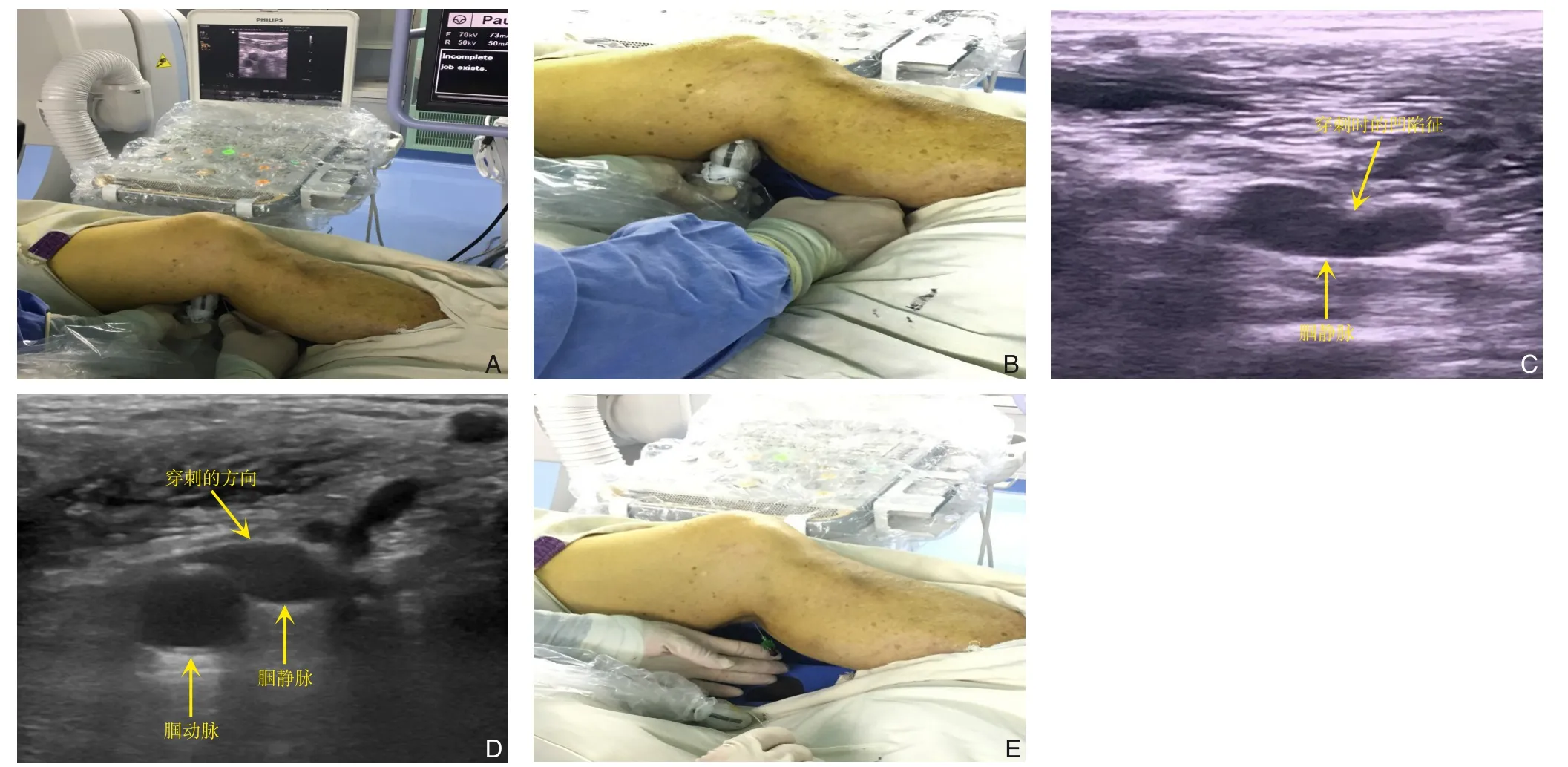
图2 仰卧位超声引导穿刺腘静脉的操作方法 A:穿刺时的手法;B:穿刺针穿刺的角度;C:穿刺过程中可见腘静脉的凹陷征;D:选择避开腘动脉的角度穿刺;E:穿刺成功可见针尾有静脉血流出Figure 2 Procedure of the ultrasound-guided popliteal vein puncture in a supine position A: Hand's maneuver for puncture;B: Angle and direction of puncture needle;C: Depression sign of the popliteal vein during puncture;D: Selecting a puncturing angle to keep away from the popliteal artery;E: Venous blood coming out from the needle end after successful puncture
超声引导下俯卧位腘静脉穿刺术的步骤:患者采取俯卧位,左手持超声探头于腘窝处,使探头与腘窝之间夹角为90°,右手持微穿刺针于探头远心端进针,进针角度与超声探头之间夹角约45°,针头斜面朝向头端,缓慢进针,其余操作同上述⑶步骤的操作。
1.3 观察指标
记录每次穿刺过程所需的时间,从微穿刺针穿刺开始计时,包括局部麻醉、置入4 F 导管鞘,到置入5 F 短鞘为止。使用视觉模拟评分法(visual analogue score,VAS),每个分值配有相应的表情图案,有利于患者理解并给出准确的评分。于术后请患者对手术过程中的感受进行评分,分值从0~10 分,分值越高代表不适感越强。
1.4 统计学处理
采用SPSS 19.0 统计软件建立数据库并进行统计分析。符合正态分布的计量资料以均数±标准差()表示,统计分析采用两独立样本t检验;计数资料以例数(百分比)[n(%)]表示,统计分析采用χ2检验。对于不符合正态分布的数据,以中位数(四分位间距)[M(IQR)]表示,统计分析采用两独立样本非参数检验。对于定性资料,使用Fisher 确切概率法进行分析。P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术情况
仰卧位组有8 例患肢行下肢静脉球囊扩张成形术,有6 例患肢行支架置入术,其中有2 例置入1 枚支架,有4 例置入2 枚支架;俯卧位组有6 例患肢行球囊扩张成形术,有4 例行支架置入术,4 例均置入2 枚支架。两组以上指标差异均无统计学意义(均P>0.05)(表2)。
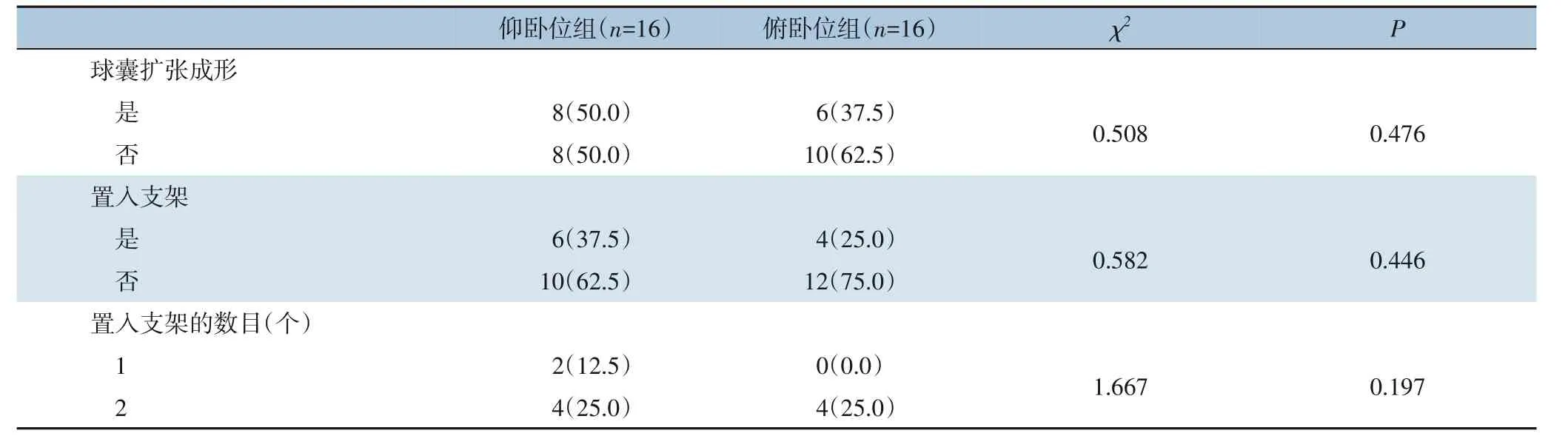
表2 两组球囊扩张成形术和支架置入术资料比较[n(%)]Table 2 Comparison of the data of balloon dilatation and stent placement between the two groups [n (%)]
2.2 两组穿刺操作时间与VAS评分
仰卧位组的穿刺操作时间为3.7(3.4~6.2)min,俯卧位组的穿刺操作时间为4.2(3.5~4.4)min。仰卧位组的穿刺操作时间与俯卧位组相比,差异无统计学意义(Z=-0.264,P=0.792)。仰卧位组的患者VAS 评分为2.0(1.0~2.8),俯卧位组的患者VAS 评分为6.0(4.0~8.0),仰卧位组的VAS分值明显低于俯卧位组(Z=-4.737,P<0.01)(表3)。

表3 两组穿刺所用的操作时间和穿刺术中VAS评分的比较 [M(IQR)]Table 3 Comparison of the operative time for puncture and intraoperative VAS scores between the two group [M(IQR)]
2.3 术后并发症
术后并发症方面,仰卧位组有1 例腘动脉分支的损伤,经超声引导下压迫成功止血。
3 讨论
本研究揭示,与俯卧位穿刺腘静脉方法相比,采取仰卧位穿刺腘静脉的方法改善了患者的术中感受,而且并没有耗费更多的手术操作时间。俯卧位穿刺腘静脉的不足之处在于患者感觉不舒适,难以忍受较长时间的手术。特别是下肢深静脉血栓的患者,需先采取仰卧位经对侧股静脉或颈静脉穿刺置入下腔静脉滤器,再改变体位为俯卧位进行腘静脉穿刺置管[16,25-26],而研究者采用的方法在仰卧位即可完成下腔静脉滤器置入和穿刺腘静脉置管,避免了患者体位的二次改变,避免了再次消毒铺巾,减少了手术时间,也避免了由此可能造成的感染、出血等风险。此外,仰卧位也更符合术者的操作习惯。而且以往在俯卧位下穿刺能完成的髂静脉球囊扩张、支架置入等手术操作,在仰卧位下穿刺亦能完成,本研究中两组无明显差异。有时候,俯卧位下造影检查存在因腹股沟韧带压迫股静脉而出现股静脉重度狭窄的假象,而仰卧位不会出现这种情况,可以获得正确的诊断。
使用超声引导的优势在于可以明确地分辨出腘动脉和腘静脉,因此在穿刺过程中可以采取避开腘动脉的穿刺角度,从而尽可能地降低误穿入腘动脉的风险。一旦误穿腘动脉,可能造成血肿、假性动脉瘤、动静脉瘘。对于下肢深静脉血栓需要置管溶栓的患者更需要在彩超引导下穿刺,因为可以提高一期穿刺成功率,避免反复穿刺以及减少由此产生的溶栓期间血肿、术中及术后出血的风险。
笔者总结了一些提高仰卧位穿刺腘静脉成功率的方法。以超声平面外穿刺为例,当患肢足部垫高(使腘窝距离床面约6 cm),大腿、小腿之间的内夹角为135°、超声探头与大腿、小腿之间的夹角为67.5°时,超声显示腘静脉位于屏幕中线处时,微穿刺针于超声探头中线处、偏离远心端约3 cm 处、与小腿长轴呈45°进针时,大概率可在超声屏幕上看到穿刺针的针头的闪亮回声,以及腘静脉在穿刺时的凹陷,可以清晰地显示整个穿刺过程。术者可以在彩超引导下选择避开腘动脉的角度进行穿刺(图3),这样可以尽量减少损伤腘动脉的风险。若超声显示腘静脉不清晰,可用超声探头对患肢稍施加压力,可提高腘静脉的显示效果。穿刺时,嘱患者放松腿部肌肉,可改善腘静脉的显示效果。对于下肢肿胀严重的患者,腘静脉在超声屏幕中显示较模糊,这时可将Depth 值适度调大、将Gain 值适度调大,可提高腘静脉的显示效果。
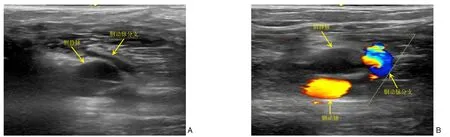
图3 超声显示腘静脉周围可能围绕着腘动脉分支 A:超声2D图像显示腘静脉周围存在小血管,有明显搏动;B:彩色多普勒超声显示腘静脉周围存在腘动脉分支Figure 3 Ultrasound showing the branches of the popliteal artery possibly wrapping around the popliteal vein A: Ultrasonic 2D image showing small vessels around the popliteal vein with evident pulsation;B: Color Doppler ultrasound showing the branches of the popliteal artery around the popliteal vein
穿刺腘静脉的不足之处在于,存在损伤腘动脉分支的风险。在腘静脉周围可能存在腘动脉的分支(图3),在穿刺腘静脉的行程中可能损伤腘动脉的分支。在穿刺前应使用超声仔细观察腘静脉周围有无腘动脉的分支,避开腘动脉分支,否则可能造成动脉出血或假性动脉瘤。若怀疑已损伤了腘动脉或其分支,应立即压迫30 min 以上,术后应密切观察患者有无腘窝、小腿的肿胀、疼痛,若有上述症状须注意进行彩超复查,若发现腘动脉或其分支的活动性出血或假性动脉瘤形成,建议早期在超声引导下压迫动脉破口,可取得较好的止血效果。本研究中,仰卧位组有1 例患者术后出现患肢小腿肿胀、疼痛,复查彩超发现腘窝处假性动脉瘤形成,彩超检查确认腘动脉主干无破裂出血,但有1 根分支动脉有活动性出血,与假性动脉瘤瘤腔相通,立即在彩超引导下压迫假性动脉瘤与分支动脉之间的通道约30 min 后,彩超示通道口处的高速湍流血流信号消失,后续予腘窝处加压包扎24 h,复查彩超示瘤体闭合,1 个月后复查彩超示假性动脉瘤无复发,1 年后随访患者下肢活动好,彩超示瘤体无复发,腘动脉、腘静脉血流正常。腘静脉穿刺的局限性还在于,当需要同期进行肺动脉造影时,从腘静脉穿刺可能存在导管长度不足的困难,此时需另行对侧或同侧的股静脉穿刺。本研究的不足之处在于,研究的时间尚短,纳入的病例数较少,期望未来能有更多样本量、多中心的研究,更好地研究此术式的操作技巧及技术要点,达到提高手术安全性、避免手术并发症、减轻患者不适感的目的。
综上所述,在下肢静脉疾病的腔内手术中,仰卧位下穿刺腘静脉的方法相比于俯卧位下穿刺腘静脉明显减轻了患者的不适感,而且不需花费更多的操作时间,不需在手术过程中再次改变体位,操作方法简便、可行、安全,是一项值得在临床推广的新的穿刺方法。
利益冲突:所有作者均声明不存在利益冲突。
