不同剂量肺表面活性物质治疗新生儿呼吸窘迫综合征的临床疗效
2023-01-17唐万文
唐万文
(涟水县人民医院新生儿科,江苏 淮安 223400)
呼吸窘迫综合征大多发生在孕37周前出生的新生儿中,属于常见的呼吸系统疾病,其主要症状为听诊呼吸音减弱,可听到湿性啰音,若未及时得到有效治疗,可能影响患儿呼吸系统、神经系统的发育。目前临床上通常使用外源性肺表面活性物质(PS)联合机械通气改善呼吸窘迫综合征患儿的临床症状,改善预后情况[1]。PS是一种主要分布在肺泡液体表面的脂蛋白,其具有降低肺泡表面张力的作用,可以防止肺萎缩,PS剂量的大小会影响药物进入患儿肺泡之后在肺内的存留时间,影响干预效果[2-3],但目前对于PS的给药剂量尚未有确切标准。因此,本研究旨在探讨不同剂量PS治疗对呼吸窘迫综合征患儿血气指标的影响,以及潮气量(VT)、肺动态顺应性(CD)、呼吸频率(RR)的变化,现报道如下。
1 资料与方法
1.1 一般资料将2019年1月至2022年1月于涟水县人民医院就诊的60例呼吸窘迫综合征患儿按照随机数字表法分为两组,每组30例。对照组中男、女患儿分别为14、16例;孕周30~36周,平均(35.34±0.54)周;出生体质量1 345~1 753 g,平均(1 523.26±134.28) g;剖宫产20例,阴道分娩10例。观察组中男、女患儿分别为15、15例;孕周30~36周,平均(35.26±0.43)周;出生体质量1 369~1 752 g,平均(1 536.86±124.35) g;剖宫产18例,阴道分娩12例。两组患儿一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:符合《实用新生儿学(第4版)》[4]中的相关诊断标准者;早产儿(胎龄<37周);出生后短时间内自主呼吸困难,并呈逐渐加重者等。排除标准:先天性畸形、先天性心脏病者;合并心源性休克、心力衰竭者;新生儿气胸、感染等。研究经院内医学伦理委员会批准,患儿法定监护人签署知情同意书。
1.2 治疗方法两组患儿均采用新生儿持续气道正压呼吸支持系统(广东鸽子医疗器械有限公司,型号:AD- Ⅰ A)进行机械通气治疗,并接受持续氧疗、静脉营养支持、纠正水电解质平衡等综合治疗。在此基础上,予以对照组患儿小剂量注射用牛肺表面活性剂(华润双鹤药业股份有限公司,国药准字H20052128,规格: 70 mg/支),40 mg/(kg·次),用药前清除患儿呼吸道分泌物,将牛肺表面活性剂溶于灭菌注射用水中,患儿仰卧,经气管插管之后快速一次性滴注给药,滴注后辅助机械通气。观察组患儿使用大剂量注射用牛肺表面活性剂,70 mg/(kg·次),方法同上。密切关注患儿病情状况,如症状未见缓解再行给药2~3次,2次间隔6~12 h。两组患儿均连续治疗72 h。
1.3 观察指标①临床疗效:依据《实用新生儿学(第4版)》[4]中的相关疗效判定标准。显效:用药72 h后临床症状完全消失,患儿体征恢复正常,胸片特征性改变消失;有效:患儿临床症状与体征明显改善,胸片改善;无效:临床症状、体征及胸片无改善。总有效率=显效率+有效率。②治疗情况:观察并记录治疗期间两组患儿PS重复用药比例,机械通气持续、用氧、住院、气促改善时间。③血气指标:采集患儿治疗前后空腹外周动脉血(2 mL),采用血气分析仪(武汉明德生物科技股份有限公司,型号:ST2 000)检测动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、pH值。④肺功能指标:采用婴幼儿肺功能测量仪(ECO PHYSICS AG,型号:EXHALYZER D)检测两组患儿治疗前后的VT、CD、RR水平。⑤观察两组患儿并发症(肺出血、颅内出血、气胸)发生情况。
1.4 统计学方法采用SPSS 22.0统计学软件分析数据,计数资料以[ 例(%)]表示,行χ2检验;计量资料均符合正态分布且方差齐,则以(±s)表示,行t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿临床疗效比较治疗后对照组、观察组患儿临床总有效率分别为73.33%、96.67%,相较于对照组,观察组患儿临床总有效率显著升高,差异有统计学意义(P<0.05),见表1。

表1 两组患儿临床疗效比较[ 例(%)]
2.2 两组患儿治疗情况比较与对照组比,观察组患儿PS重复用药比例下降,机械通气持续、用氧、住院、气促改善时间均缩短,差异均有统计学意义(均P<0.05),见表2。

表2 两组患儿治疗情况比较
2.3 两组患儿血气指标比较与治疗前比,治疗后两组患儿PaCO2降低,观察组低于对照组;PaO2水平、pH值均升高,观察组高于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患儿血气指标比较( ±s)

表3 两组患儿血气指标比较( ±s)
注:与治疗前比,*P<0.05。PaO2:动脉血氧分压;PaCO2:动脉血二氧化碳分压。1 mmHg = 0.133 kPa。
组别 例数 PaO2(mmHg) PaCO2(mmHg) pH值治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 30 41.95±6.24 72.56±7.68* 61.42±5.34 47.37±7.34* 6.91±0.12 7.16±0.05*观察组 30 41.82±6.11 86.22±8.75* 61.75±6.42 32.59±6.31* 6.92±0.11 7.38±0.04*t值 0.082 6.426 0.216 8.363 0.336 18.819 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 两组患儿肺功能指标比较与治疗前比,治疗后两组患儿VT、CD升高,观察组高于对照组;RR水平降低,观察组低于对照组,差异均有统计学意义(均P<0.05),见表4。
表4 两组患儿肺功能指标水平比较( ±s)
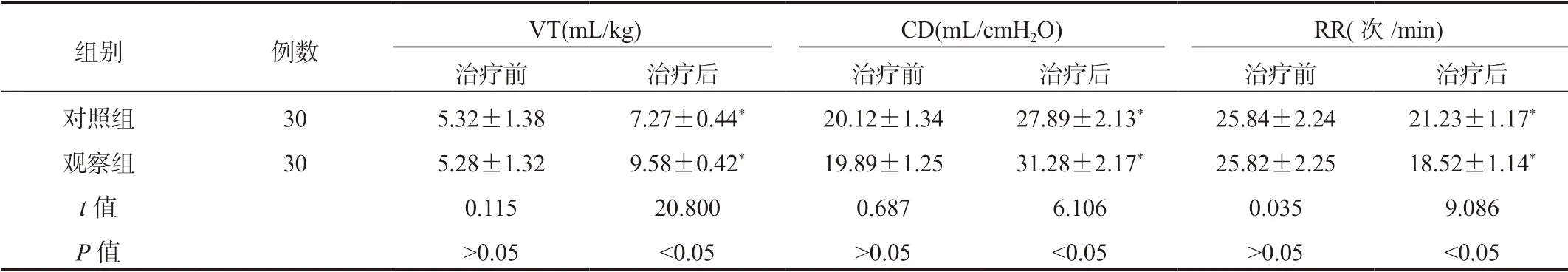
表4 两组患儿肺功能指标水平比较( ±s)
注:与治疗前比,*P<0.05。VT:潮气量;CD:肺动态顺应性;RR:呼吸频率。1 cmH2O = 0.098 kPa。
组别 例数 VT(mL/kg) CD(mL/cmH2O) RR(次/min)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 30 5.32±1.38 7.27±0.44* 20.12±1.34 27.89±2.13* 25.84±2.24 21.23±1.17*观察组 30 5.28±1.32 9.58±0.42* 19.89±1.25 31.28±2.17* 25.82±2.25 18.52±1.14*t值 0.115 20.800 0.687 6.106 0.035 9.086 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.5 两组患儿并发症发生情况比较治疗期间,对照组、观察组患儿并发症总发生率分别为33.33%、10.00%;相较于对照组,观察组患儿并发症总发生率显著降低,差异有统计学意义(P<0.05),见表5。

表5 两组患儿并发症发生情况比较[ 例(%)]
3 讨论
新生儿呼吸窘迫综合征是由于缺乏PS所引起的,主要表现为出生后不久出现进行性加重呼吸衰竭、呼吸困难等。新生儿一般在出生后2~6 h出现明显的呼吸急促,严重的可能出现呼吸窘迫、面色发绀、鼻塞、呼吸呻吟等。PS是治疗新生儿呼吸窘迫综合征的常规手段,但由于肺表面活性剂来源不同,因此应当格外注意使用剂量和给药 次数[5]。
血气分析可以通过检测人体血浆中的H+浓度和溶解在血浆中的气体含量,评价新生儿机体呼吸功能及酸碱平衡状态[6];而PS用药后主要存在于肺泡表面,在减少肺泡张力的同时提高肺泡扩张修复的力量,有效降低毛细血管末端张力,进而达到保护肺上皮细胞的目的[7]。大剂量PS联合通气机械进行辅助治疗,可以延长药物在肺泡内的存留时间,扩大气道直径,进而降低气道压力和阻力,增加气体交换面积,提升患儿自主呼吸节律,减轻呼吸窘迫综合征患儿的临床症状[8]。相较于小剂量PS,大剂量PS可以明显降低患儿功能性残气量、肺泡内的液体渗出量,能更大程度改善肺的顺应性[9-10]。此外,大剂量PS能够显著降低肺泡表面张力,促进肺成熟和机体气体交换,调节机体酸碱度,降低耗氧量,并且显著缓解肺泡萎缩程度和肺部炎症反应,减少了患儿肺部表面活性物质的消耗,从而促进患儿快速恢复[11]。上述研究中,与对照组比,治疗后观察组患儿总有效率及PaO2、pH值均上升,PS重复用药比例、PaCO2均下降,机械通气持续、用氧、住院、气促改善时间均缩短,表明采用70 mg/(kg·次)大剂量PS治疗新生儿呼吸窘迫综合征,可改善患儿的肺部通气条件,调节血气指标。另外,本研究中,观察组患儿并发症总发生率低于对照组,进一步表明了大剂量PS治疗新生儿呼吸窘迫综合征的有效性和安全性。这可能是因为肺泡内存在的蛋白渗液可灭活PS,当PS被消耗完后患儿便会重新出现缺氧、呼吸困难等症状,病情不能得到及时控制,进而可发展为缺血性改变,出现颅内出血、肺出血等症状,而相较于小剂量PS治疗,采用大剂量PS治疗时,PS剂量相对充足,可满足患儿治疗需求,避免被完全消耗,发挥治疗效果,更有利于病情控制,进而减少并发症的发生。
VT通常指平静呼吸时每次出入气量,可以反映患儿的肺通气功能;CD代表胸腔内压力改变对肺内容积的影响,其可以表示胸腔压力对肺容积的影响程度;当患儿出现呼吸窘迫综合征时,会导致呼吸增快,RR升高,因此其水平的高低均可直接反映患儿肺功能恢复情况[12]。由于大多早产儿出生后肺泡发育并不成熟,PS缺乏,导致通气、换气功能障碍,从而致使二氧化碳潴留、组织供氧不足,发生呼吸窘迫综合征[13]。因此,补充大剂量的PS可以有效提升患儿的肺部通气功能,且当大剂量使用PS时,药物能够更加充分地扩散至肺泡表面,并对肺组织产生作用,保持患儿呼吸顺畅,从而改善患儿肺功能。上述研究中,治疗后观察组患儿VT、CD水平均高于对照组,RR水平低于对照组,表明采用70 mg/(kg·次)大剂量PS治疗新生儿呼吸窘迫综合征,可改善患儿的肺功能。
综上,采用70 mg/(kg·次)大剂量PS治疗新生儿呼吸窘迫综合征,可改善患儿的肺功能与肺部通气条件,调节血气指标,安全性较高,值得临床推广。
