多层螺旋CT联合血清PIVKA-Ⅱ对原发性肝癌的诊断价值*
2023-01-16周丹丹李华侨任诗君
周丹丹 李华侨 任诗君
广安市人民医院放射科 (四川 广安 638000)
原发性肝癌(primary hepatic carcinoma,PHC)是消化科常见恶性肿瘤之一,我国PHC发病率仅次于胃癌与肺癌,死亡率居各类恶性肿瘤的第二位,对生命健康产生严重威胁。由于PHC起病隐匿、恶性程度高、病情进展快[1],确诊患者多为中晚期,失去了最佳手术治疗时机,患者预后情况较差,早期诊断并及时采取干预措施是患者获得良好预后的关键之一。目前关于PHC的发病机制尚未完全阐明,随着肿瘤分子医学的发展,多项研究证实在PHC患者中出现多种肿瘤标志物水平的改变[2-3]。维生素K缺乏或拮抗诱导蛋白(abnormal prothrombin,PIVKA-Ⅱ)又称异常凝血酶原,是一种因癌细胞增殖分化引起凝血酶原前体合成异常产生的一种蛋白质,是目前新发现的检测PHC的标志物,多项研究证实PIVKA-Ⅱ在良、恶性肝脏肿瘤患者中表达水平差异显著[4-5]。多层螺旋CT(multilayer spiral CT,MSCT)作为一种常见的影像学检查手段,检查过程中可通过注射造影剂实现对病灶的解剖学定位,在PHC患者的诊断、病情评估、疗效评价中具有重要作用。但部分研究指出[6],MSCT单独使用于诊断PHC仍存在效能不清楚的情况,如对病灶组织成像的清晰度欠佳、注射碘造影剂时可产生伪影,引起假阴性与假阳性。本研究中选取40例PHC患者、40例肝良性占位患者与35例体检健康者作为研究对象,比较三组MSCT及血清PIVKA-Ⅱ水平,分析二者单独使用及联合使用对PHC的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料选取2019年6月至2020年6月于我院就诊的PHC患者40例作为PHC组、肝良性占位患者40例作为对照组。PHC组纳入标准:符合《原发性肝癌诊疗规范(2019年版)》中关于PHC的诊断标准[7];经病理组织学、影像学确诊;卡氏功能状态评分(KPS)≥60分[8];TNM分期为Ⅱa~Ⅲb者;无TACE手术禁忌症者;患者均签订知情同意书。排除标准:预计生存期<6个月者;免疫系统抑制者;凝血功能障碍、活动性胃出血者;肝肾功能不全者;入组前接受靶向药物治疗、放疗等者;合并其他部位恶性肿瘤者。
对照组纳入标准:年龄≥18岁;经病理组织学、影像学确诊;患者均签订知情同意书。排除标准:合并心、肺等脏器功能严重障碍者;沟通障碍者。另选取健康体检者35例作为健康组,均签订知情同意书。PHC组患者年龄28~76岁,平均年龄(54.2±3.9)岁;男24例,女16例;对照组患者年龄27~75岁,平均年龄(53.8±3.7)岁;男23例,女17例;其中肝吸虫3例、增生5例、再生结节6例、血管瘤26例。健康组受试者年龄25~76岁,平均年龄(53.5±2.3)岁;男18例,女12例。三组受试者一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究经本院伦理委员会批准。
1.2 方法
1.2.1 MSCT检查 所有受检者均接受MSCT检查,仪器为西门子公司的64排128层CT扫描仪,造影剂为碘帕醇350,设置初始扫描参数:120kV,300mA,扫描范围40mm,层厚5mm,速率为3~5mL/s。而后进行增强扫描,扫描前经肘静脉注射1.0mL/kg非离子型碘造影剂,5s后进行360°旋转扫描50s,获取图像重建。上传影像数据至SomatomSyngo工作站,数据分析用DynEva灌注软件进行操作,获取时间-密度曲线。选取感兴趣区进一步分析,检测组织血流量(blood flow,BF)、肝动脉灌注量(artery perfusion,AP)、平均通过时间(mean transit time,MTT)和对比剂到达时间(impulse residue function to,IRF To)。由2名专业的影像学医生分析MSCT结果,若意见不统一则引入第3名医生进行讨论,直至意见统一。
1.2.2 血清PIVKA-Ⅱ检测 PHC组和对照组患者于入院次日清晨、健康组于体检时抽取空腹静脉血5mL,以离心速度3000r/min,进行10min离心,取上清液保存于-80℃冰箱待测。采用全自动电泳荧光免疫分析仪测定血清PIVKA-Ⅱ水平,试剂盒由日本富士瑞必欧株式会社公司生产。
1.3 判断标准血清PIVKA-Ⅱ水平<40mAU/ml为正常参考范围,若受试者血清PIVKA-Ⅱ水平高于正常范围则判断为阳性[8]。
1.4 统计学方法采用SPSS 22.0分析软件进行统计分析,计量资料均符合正态分布,采用均数±标准差形式表示,两组间比较进行独立样本t检验,多组间比较进行单因素方差分析;计数资料则采用率n(%)表示,进行χ2检验。采用ROC曲线分析MSCT检查、血清PIVKA-Ⅱ水平检测及两者联合检查对PHC的诊断价值,计算敏感度、特异度及约登指数,P<0.05表示具有统计学差异。
2 结果
2.1 三组MSCT结果的比较与PHC组织比较,PHC组癌旁组织、对照组及健康组的AP、BF及MTT均显著降低(P<0.05),IRF To显著上升;与癌旁组织比较,对照组及健康组的AP、BF及MTT均显著降低(P<0.05),IRF To显著上升(P<0.05),见表1。
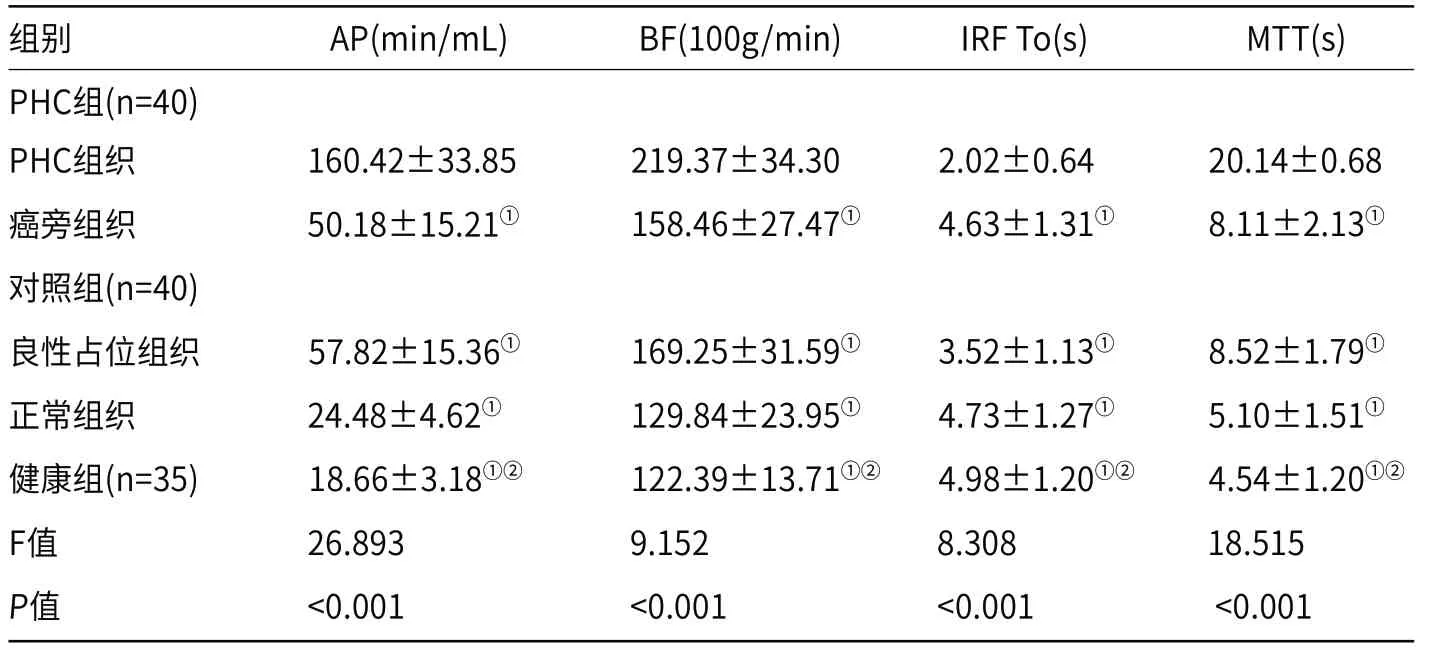
表1 三组MSCT结果的比较
2.2 三组受检者血清PIVKA-Ⅱ水平的比较与PHC组比较,对照组和健康组血清PIVKA-Ⅱ水平显著降低(P<0.05);与对照组比较,健康组血清PIVKA-Ⅱ水平显著降低(P<0.05),见表2。
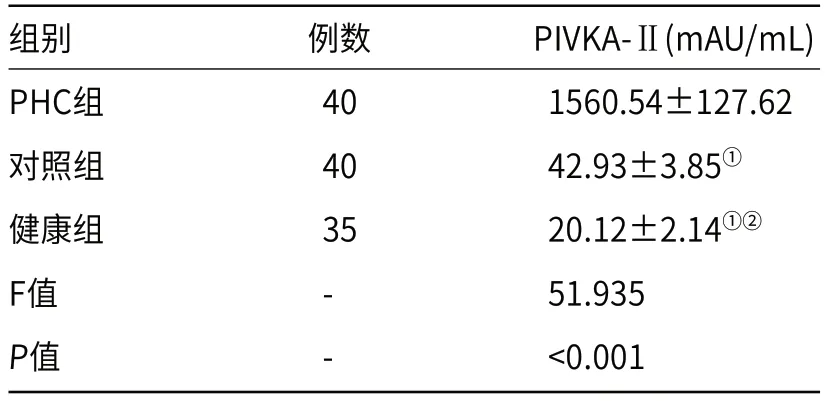
表2 三组受检者血清PIVKA-Ⅱ水平的比较
2.3 三种检查对PHC的诊断效能两者联合检查敏感度、特异度、准确度、阳性预测值及阴性预测值均显著高于单独MSCT、PIVKA-Ⅱ检测(P<0.05),见表3。
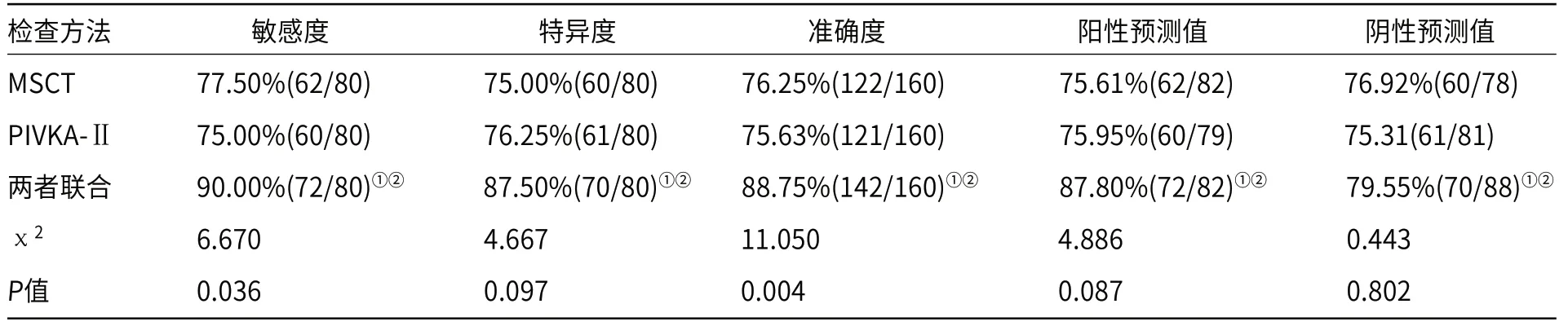
表3 三种检查对PHC的诊断效能
2.4 三种检查诊断PHC的ROC曲线构建MSCT、血清PIVKA-Ⅱ水平检测及二者联合诊断PHC的受试者工作特征曲线(ROC),结果显示MSCT诊断PHC的曲线下面积(AUC)为0.815,95%CI(0.736,0.895),约登指数为0.795;血清PIVKA-Ⅱ水平检测诊断PHC的AUC为0.791,95%CI(0.709,0.872),诊断最佳截点为68.54mAU/mL,约登指数为0.813;联合诊断PHC的AUC为0.928,二者联合诊断PHC的AUC最大,见图1。

图1
3 讨论
我国PHC患者多由乙型病毒性肝炎、丙型病毒性肝炎等发展而来,早癌时期由于缺乏典型症状,确诊情况受患者认知水平等多种因素影响,多数患者就诊时病情已进展至中晚期,预后较差[9]。目前及时诊断并采取干预措施仍是改善PHC患者预后的关键所在,对于早期PHC患者的诊断方式较多,有创性的肝组织活检是诊断金标准,无创性诊断方法包括B超、MRI、CT等影像学检查及血清肿瘤标志物检查[10-11]。本研究中所采用的MSCT在PHC患者诊断中的应用价值已经得到广泛认可,利用病灶组织、癌旁组织与正常组织间的信号差异进行诊断,病灶组织在图像上可显示为清晰的低密度影。但部分学者认为[12],CT检查对PHC患者病灶组织成像的清晰度较差,虽注射造影剂能够增加病灶部位与正常肝组织的信号差异,但使用碘造影剂时存在影响诊断效能的伪影,因此目前部分学者认为单独使用MSCT对PHC进行诊断时其诊断效能有待进一步探讨。
随着免疫学、基因表达差异学及蛋白组学等学科的不断发展及对PHC发病机制相关研究的不断深入,血清肿瘤标志物的检测在多种恶性肿瘤的诊断中广泛应用,检测手段简便、费用低、无创性好。对于PHC患者而言,甲胎蛋白(Alpha-fetoprotein,AFP)是最检测的肿瘤标志物之一,与PHC患者病灶直径呈明显正相关[13]。但更多的研究发现[14-15],AFP诊断PHC特异度及灵敏度均欠佳,仅有50.0%~60.0%的PHC患者出现AFP阳性,且AFP表达水平在部分病毒性肝炎及肝硬化患者中明显上升。PIVKA-Ⅱ是一种异常的凝血酶原,不具有凝血酶生物学活性,是近年来发现在PHC患者中表达水平特异性升高的因子。有文献报道[16],正常情况下机体凝血酶原前体需在肝脏内完成内侧链10个谷氨酸残基向γ-羧基谷氨酸的转变,从而转化为正常的凝血酶原,在其羧化过程中需维生素K作为辅酶,若无法完成正常的转变则形成异常凝血酶原入血,国内外多项研究均证实在PHC患者中PIVKA-Ⅱ表达水平较肝脏良性肿瘤者及健康者更高[17-18]。临床实际操作过程中为提高诊断准确率、弥补单一方法的局限性通常结合多种方式进行诊断,本研究中采用MSCT联合血清PIVKA-Ⅱ检测对PHC患者进行诊断,MSCT检查结果显示AP、BF、IRF To与MTT在病灶组织、癌旁组织、良性占位组织与正常肝脏组织中存在明显差异。AP、IRF To与MTT都可反映扫描区的血流速度与血流量,而BF可反映单位时间内流经肝脏组织的总的血液量,由于PHC病灶组织内血管丰富,注射相同造影剂的情况下,PHC患者病灶组织能够累及更多的造影剂,导致BF升高,而癌旁组织、良性占位组织与正常肝组织血管数量较PHC病灶组织更少,但也具有一定的差异性,有助于对PHC的鉴别诊断。本研究中单独采用MSCT诊断PHC敏感度为77.50%、特异度为75.00%、准确度为76.25%,提示MSCT对PHC具有一定应用价值但其诊断效能仍有待进一步提升。本研究结果显示,三组受检者的血清PIVKA-Ⅱ表达水平存在明显差异,PHC患者血清PIVKA-Ⅱ水平明显升高,检测PIVKA-Ⅱ水平诊断PHC结果显示,敏感度为75.00%、特异度为76.25%、准确度为75.63%,提示PIVKA-Ⅱ水平检测诊断PHC具有一定价值。本研究中联合使用MSCT与血清PIVKA-Ⅱ水平检测诊断PHC,结果显示与二者单一使用相比,联合检测敏感度、准确度、特异度均明显提高,ROC曲线分析结果显示,联合诊断与单一诊断相比,AUC更高,提示联合MSCT与血清PIVKA-Ⅱ水平检测能够提高对PHC的诊断效能。
综上所述,MSCT与血清PIVKA-Ⅱ水平检测对PHC均具有诊断价值,二者联合后能弥补单一检测的不足,提升对PHC的诊断效能。本研究中由于受试者样本量较少,且进行分组时未考虑肿瘤分期、病理类型,更加确切的结论有待今后大样本、多中心的研究进行探讨。
