MRI 诊断强直性脊柱炎骶髂关节病变的影像学价值
2023-01-16薛三宝
薛三宝
(南京市溧水区中医院/扬州大学医学院临床学院医学影像科,江苏 南京 211200)
强直性脊柱炎(ankylosing spondylitis,AS)是以骶髂关节(sacroiliac joint,SIJ)及脊柱关节为附着点产生的结缔组织慢性炎症性疾病,该病起病隐匿,早期以骶髂关节病变为主,后发展至脊椎[1,2],其骶髂关节病变的检出对AS 诊断、分类及病情监测均具有重要意义。既往研究多以X 线摄片检测骶髂关节病变作为AS 诊断依据,但该方式仅可检测到关节结构的变化,难以呈现其早期活动性炎症损伤,在AS 诊断中具有较大局限性[3,4]。研究发现[5,6],磁共振成像(magnetic resonance imaging,MRI)可在出现明确关节破坏之前,发现活动性炎症损伤,同时检出X线无法显示的关节软骨变化、骨髓水肿及脂肪沉淀等表现,对AS 疾病的早期诊断具有积极作用。本研究结合2017 年5 月-2021 年12 月南京市溧水区中医院确诊的60 例AS 骶髂关节病变患者临床资料,探究MRI 诊断AS 骶髂关节病变的影像学价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2017 年5 月-2021 年12 月南京市溧水区中医院确诊的60 例AS 骶髂关节病变患者为研究对象。其中,男42 例,女18 例;年龄27~74 岁,平均年龄(52.87±6.32)岁;病程1~21 个月,平均病程(9.64±4.83)个月;AS 分级:0 级(完全正常)11 例、Ⅰ级(疑似硬化或侵蚀)12 例、Ⅱ级(轻度异常)14 例、Ⅲ级(重度异常)12 例、Ⅳ级(严重异常,大部分或全部强直)11 例。所有受检者均伴有不同程度的腰部疼痛、活动受限及双侧骶髂关节疼痛等症状。本研究经医院医学伦理委员会批准,受检者均同意且自愿参加,并签署知情同意书。
1.2 纳入和排除标准 纳入标准:①符合AS 相关诊断标准[7];②红细胞沉降率≥20 mm/h 或C 反应蛋白≥3 mg/L;③检查配合度佳。排除标准:①晚期中轴型脊柱关节炎患者;②合并外周关节炎症及感染性疾病者;③存在近期手术史或骶髂关节外伤史者;④存在精神障碍者;⑤X 线、MRI 检查禁忌证者。
1.3 方法 所有受检者均于2 d 内完成X 线与MRI检查,结果由2 位或以上资深影像学医师共同评估。
1.3.1 X 线检查 采用数字化X 射线摄影仪(SIEMENS Ysio MX)进行检测,设置KV66.0,自动曝光,受检者取仰卧位,X 线中心定于耻骨联合上方,取患者腰椎、骨盆正位片及腰椎侧位片。
1.3.2 MRI 检查 采用西门子1.5 T 超导MR(Magnetom Avanto)进行检测,患者取仰卧位,通过体线圈,应用斜冠状位从前向后进行扫描,T1WI SE 序列:TR/TE:500 ms/20 ms;T2WI SE 序列:TR/TE:5844 ms/130 ms;STIR 序列:TR/TE:5957 ms/130 ms;层厚4 mm;层数12;矩阵448×448。
1.4 观察指标 比较X 线与MRI 对病变关节的检出情况、影像学检出效果、分级检出效果以及不同MRI 评分患者的病情严重程度。MRI 评分采用加拿大脊柱关节炎研究协会(SPARCC)骶髂关节评分[8],包括髂骨、骶孔外侧骶骨中6 个连续的斜冠状层面,每个层面最高12 分,总分72 分,分数越高表示骨髓水肿越严重;病情严重程度采用Bath 强直性脊柱炎功能指数评分(BASFI)与晨僵时间进行评估,BASFI评分[9]包括疲劳、脊柱痛、外周关节痛、局限性压痛,共10 分,分数越高表示病情越严重。
1.5 统计学方法 采用SPSS 21.0 统计学软件进行数据处理,计量资料以(±s)表示,组间比较行t检验,多组间比较行F检验,采用Spearman 相关性分析各指标间的关系;计数资料以[n(%)]表示,组间比较行χ2检验;以P<0.05 表示差异有统计学意义。
2 结果
2.1 X 线与MRI 的病变关节检出效果比较 X 线片共检出病变关节36 例,检出率为60.00%,其影像学征象:骶髂关节骨质密度增高,关节间隙增宽,且边缘模糊,其内可见密度减低区,呈“串珠状”,部分可累及双侧髂骨面及全关节,使关节间隙变窄;MRI共检出病变关节53 例,检出率为88.33%,其影像学征象:关节软骨改变,伴炎性水肿,T1呈低信号T2则信号增高,关节积液可见斑片状长T1长T2信号,信号强度不均匀,滑膜增厚侧关节腔间隙轻微增宽,关节面下脂肪沉积T1WI、T2WI 呈带状高信号。MRI 对骶髂关节病变的检出率高于X 线(χ2=12.570,P=0.001)。
2.2 X 线与MRI 的影像学检出效果比较 MRI 对关节面侵蚀、关节面骨质囊变、关节软骨肿胀的检出率高于X 线(P<0.05),见表1。
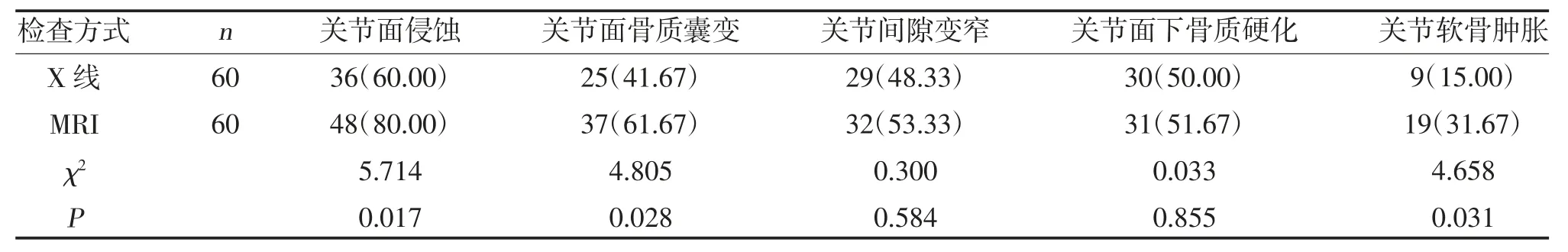
表1 X 线与MRI 的影像学检出效果比较[n(%)]
2.3 X 线与MRI 的分级检出效果比较 MRI 对0 级、Ⅰ级、Ⅱ级强直性脊柱炎的检出率高于X 线(P<0.05),见表2。

表2 X 线与MRI 的分级检出效果比较[n(%)]
2.4 不同MRI 评分患者的病情严重程度比较SPARCC 评分>45 分患者BASDAI 评分、晨僵时间大于15~45 分及<15 分(P<0.05),见表3;Spearman相关分析显示,SPARCC 评分与BASDAI 评分、晨僵时间呈正相关(r=0.472、0.407,P=0.001、0.001)。
表3 不同SPARCC 评分患者的BASDAI 评分与晨僵时间比较(±s)

表3 不同SPARCC 评分患者的BASDAI 评分与晨僵时间比较(±s)
3 讨论
AS 为常见风湿免疫性疾病,其病因尚不明确,早期多伴有骶髂关节病变,随着病情进展可逐渐累及颈椎,引发关节活动受限、畸形、僵硬等症状表现,以青年男性最为高发,早期发现与及时治疗是降低其致残风险的重要方式[10]。X 线片为该病常用影像学检测手段,可通过骶髂关节病变的检出,为AS 诊断提供相应参考,但其对早期病变检测的敏感性较差,应用价值有限[11]。MRI 作为一种多参数多方位成像的影像学检测技术,其对软组织及关节软骨信号的改变较为敏感,可通过多层面充分显示骶髂关节病变及其周边骨组织的受损程度,对早期骨髓水肿、滑膜水肿、脂肪沉淀等病变均具有较高检出作用,有利于AS 疾病的准确诊断[12]。研究显示[13],骶髂关节炎是AS 疾病的早期病变特点,其在MRI 检测上的主要表现为骨髓水肿,以髂骨侧较为多见,通过T1WI 低信号及T2WI 高信号等征象特点可准确检出其早期病变情况。随着病情进展,血管翳逐渐形成并侵蚀关节软骨,引发软骨变性及骨化,导致骶髂关节软骨连续性中断、融合、消失,以致软骨下骨板及松质骨被相继破坏,出现炎症细胞浸润,进而导致死骨、钙盐沉着等情况,此类中期病变在MRI 检测中主要表现为骨质硬化、侵蚀,其T1WI、T2WI 均呈低信号[14]。当AS 进展至晚期,关节软骨已被分化成熟的骨小梁骨质所取代,丧失了正常的营养代谢,其关节腔也逐渐消失,该阶段在MRI 上主要表现为脂肪沉积的异常信号,其T1WI、T2WI 均呈高信号[15]。可见,MRI 可实现AS 疾病的早期诊断与分级评估。
本研究结果显示,MRI 对骶髂关节病变的检出率高于X 线(P<0.05),提示MRI 在AS 骶髂关节病变中具有较高诊断价值,其检测作用优于X 线,这与洪春扣等[16]研究一致。分析认为,骶髂关节X 线检测易受到双侧关节面遮盖或重叠等因素的干扰,以致于无法准确识别关节的早期病变情况;同时,X 线密度分辨率较低,其检测结果易受到肠气、肠内容物的影响[17]。与之相比,MRI 的分辨率及灵敏度明显较高,且能克服X 线的检测缺点,避免重叠干扰,准确显示出病变部位,因而检出率更高[18]。在影像学征象的检出结果中,MRI 对关节面侵蚀、骨质囊变、关节软骨肿胀的检出率高于X 线(P<0.05),与周萍丽[19]的研究结果相吻合。同时,MRI 对0 级、Ⅰ级、Ⅱ级强直性脊柱炎的检出率高于X 线(P<0.05),可见MRI 对早期AS 病变的检出作用高于X 线。这是因为低级别AS 患者的病变部位多集中在关节滑膜的软骨部分,常规X 线通常无法准确检出其形态变化,只有后期骨性关节侵蚀破坏、关节面下骨质硬化及关节间隙变窄时方可显示;而MRI 在软组织的检测方面分辨率较高,因而早期检测效果更为显著[20]。此外,SPARCC 评分>45 分患者BASDAI 评分、晨僵时间大于15~45 分及<15 分(P<0.05),经Spearman相关分析显示,SPARCC 评分与BASDAI 评分、晨僵时间呈正相关(P<0.05),可见SPARCC 评分可准确反映骶髂关节的病变程度,其分值可随着AS 病情严重程度的加重而提升,对该病评估具有积极作用。
综上所述,MRI 对AS 骶髂关节病变具有较高检出价值,其相关评分(SPARCC 评分)与AS 病情严重程度呈正相关,可为该病诊断与评估提供有利参考。
